
por williarts | jan 5, 2024 | Destaques, Diagnóstico e Tratamento, Institucional, Pacientes e Familiares
Doar medula óssea é um gesto de solidariedade que pode ajudar pacientes que têm o transplante como a única chance de cura. E você sabia que, em função das características genéticas do sistema HLA (Human Leucocyte Antigen: que significa Antígeno Leucocitário Humano),...

por williarts | dez 21, 2020 | Destaques, Diagnóstico e Tratamento, Institucional, Pacientes e Familiares
A doação é um gesto nobre que pode ajudar a mudar a história de milhares de pessoas. Seja ela financeira, de sangue, do tempo disponibilizado pelos voluntários ou de medula óssea. Sabendo da importância da conscientização, anualmente, o Ministério da Saúde promove a...

por williarts | abr 30, 2020 | Artigos, Destaques, Diagnóstico e Tratamento, Institucional, Prevenção
A palavra Leucemia ainda espanta muito as pessoas. Há muitos anos, essa doença era associada a um grande número de mortes e, por ser uma enfermidade com desenvolvimento frequente em crianças, o receio crescia ainda mais. Porém, hoje esse cenário se transformou e,...

por williarts | abr 5, 2019 | Artigos, Destaques, Diagnóstico e Tratamento, Institucional, Pacientes e Familiares
Na tarde desta sexta-feira, 5 de abril, o Hospital de Amor realizou mais um importante evento: a cerimônia de apresentação do Centro de Transplante de Medula Óssea Pediátrico. O novo prédio conta com uma estrutura moderna e humanizada, quartos individuais para os...
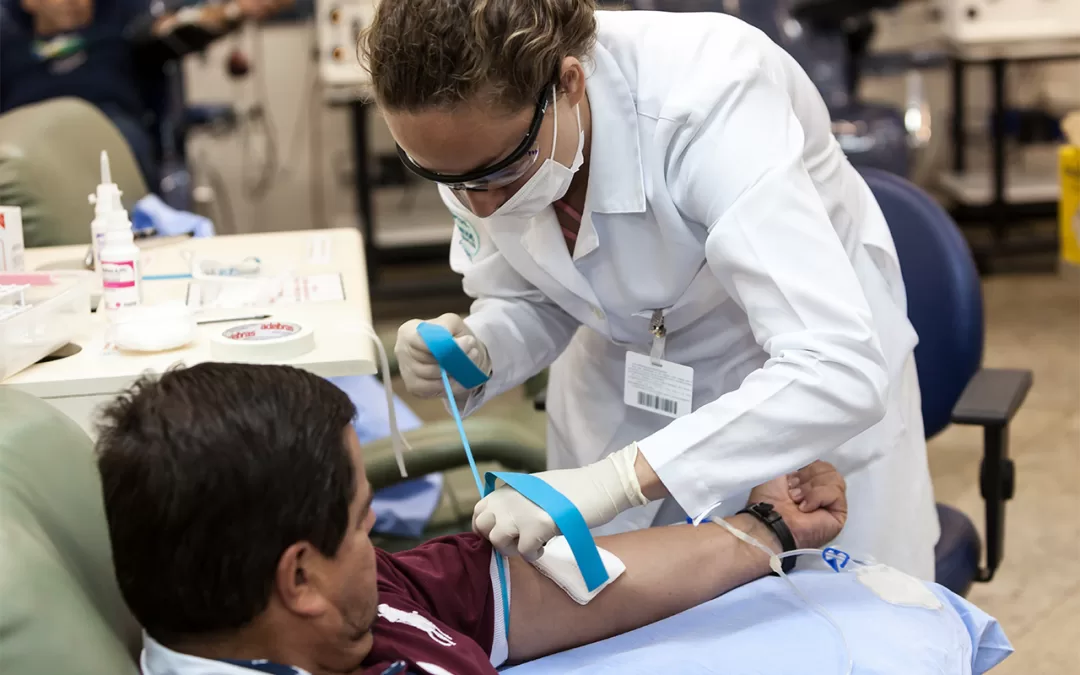
por williarts | nov 23, 2018 | Artigos, Destaques, Institucional, Pacientes e Familiares
Doar sangue é sinônimo de generosidade, de humanização e de amor ao próximo. É um ato de solidariedade simples, mas que pode salvar a vida de milhares de pessoas. No dia 25 de novembro, data em que é celebrado o ‘Dia Nacional do Doador Voluntário de Sangue’, o...






