- Home
- O renascimento de Priscila: quando a fé e a ciência se encontram
O renascimento de Priscila: quando a fé e a ciência se encontram

Há certas notícias que chegam sem pedir licença em nossas vidas; elas têm o poder de trazer confronto na rotina como um vendaval que desarruma todas as certezas. Quase como uma forte e inesperada chuva de verão, que costuma fazer muitos estragos. Para a jovem arquiteta Priscila Forcel, de Itápolis, no interior de São Paulo, essa tempestade veio em janeiro de 2022. Aos 27 anos, ela se viu diante de um diagnóstico que ninguém espera: o câncer do colo do útero.
O Hospital de Amor, em Barretos (SP), não surgiu em sua vida por acaso; surgiu como um porto seguro após um exame de rotina, o Papanicolaou, que Priscila realizou durante uma campanha municipal. Ali, a arquiteta, acostumada a traçar linhas para desenvolver suas plantas de construção, viu na ciência, ao lado da fé, uma nova história em sua vida.
“No início, senti medo, confusão e revolta”, confessa a jovem, hoje com 30 anos. É a reação humana, o primeiro degrau do enfrentamento. Mas, para ela, o diagnóstico não foi um ponto final, e sim uma ‘virada de chave’. Onde muitos veem o abismo, a arquiteta buscou os alicerces de sua fé. “Entendi que Deus iria me fortalecer e tirar algo de bom daquela situação. O diagnóstico foi doloroso, mas o Senhor me sustentou quando eu não tinha forças”, revela.
Nesse processo de tratamento e cura, a paciente descobriu que o Hospital de Amor faz jus ao nome que carrega. Para além da excelência técnica e dos equipamentos de ponta, o que a marcou foi o olhar. Ela descreve uma medicina que não se limita a tratar o tumor, mas que se ocupa da alma, do emocional e da esperança de quem está no leito.
Um tempo para desacelerar
A mulher que antes vivia no ‘automático’, como tantos de nós, abarrotados pela urgência do mundo, encontrou no tratamento uma nova ‘passada’ para o tempo. Priscila redescobriu o prazer nas mãos. Ela encontrou no crochê e na pintura, cores para aguardar durante os atendimentos, para colocar os pensamentos em ordem. Na fotografia, viu a oportunidade de criar memórias infinitas, e na cozinha, aprendeu mais sobre o poder da comunhão no convívio familiar. “Aprendi que o tempo é precioso e que a vida é um presente diário”, diz ela. O câncer, em sua visão, foi um processo de renascimento.
O futuro está logo ali
Longe de se deixar entristecer, a mestra em Engenharia Urbana projeta o amanhã com a fé de quem conhece bem o terreno onde pisa. Seu maior sonho? Conseguir transformar sua experiência pessoal em motivação para produzir conhecimento que mude realidades de fato.
Para as mulheres que hoje recebem a notícia que ela recebeu há três anos, o conselho de Priscila é direto e carregado de uma serenidade conquistada com lágrimas e muita resiliência: “O câncer não é um castigo, nem o fim da história. Ele é um processo, e processos passam”.
Ao falar da equipe que a atendeu em Barretos, a emoção transborda. Os olhos brilham de gratidão. Para Priscila, a equipe que cuidou dela são “anjos por toda parte” e “respostas de oração”. Na ‘planta’ da cura desenhada por ela, o Hospital de Amor é mais que um hospital; é o lugar onde a ciência de ponta se curva diante do milagre da dedicação e o amor ao próximo.
Priscila Kauana Barelli Forcel sobreviveu. Mais do que isso: ela aprendeu a viver com presença. E, em sua história, a arquitetura da vida revelou-se muito mais bela e resistente do que qualquer estrutura de concreto. “Meu maior sonho é seguir como pesquisadora, produzir conhecimento que ajude a transformar realidades e, ao mesmo tempo, viver uma vida com propósito, saúde e fé. Quero usar tudo o que vivi, inclusive o câncer, como combustível para fazer algo maior”. É com estas palavras que Priscila nos encoraja a continuar salvando vidas!


O dia 19 de fevereiro de 2026 foi de grandes conquistas e celebrações no Hospital de Amor, em Barretos (SP). Diretores, médicos e colaboradores da instituição se reuniram para comemorar os 40 anos de fundação do departamento de hematologia no HA e os 40 anos de atuação do seu fundador, o médico hematologista Dr. Gilberto Colli.
Desde 1986, o setor de hematologia do HA desenvolve um trabalho altamente especializado, voltado ao diagnóstico, tratamento e acompanhamento de pacientes com doenças hematológicas malignas, como leucemias, linfomas, mielomas entre outros diagnósticos. A atuação da equipe é multidisciplinar e integrada a diferentes áreas da instituição, garantindo atendimento humanizado, protocolos atualizados, acesso a terapias modernas e acompanhamento contínuo dos pacientes em todas as fases do tratamento.
“Celebrar 40 anos da hematologia do HA representa o reconhecimento de uma trajetória marcada por compromisso, excelência e inovação. Para a instituição, é a consolidação de um serviço que se tornou referência nacional no cuidado onco-hematológico. Para os pacientes, é a reafirmação da confiança em uma equipe experiente, que alia conhecimento técnico, tecnologia e acolhimento humano que são pilares que sempre caracterizaram o Hospital de Amor”, afirmou a enfermeira coordenadora do setor, Josiane Marini.

Quando o assunto é oncologia, a hematologia desempenha um papel estratégico e muito importante, já que muitas neoplasias têm origem no sangue e no sistema linfático. “O suporte hematológico é fundamental para pacientes em tratamento oncológico, que frequentemente necessitam de acompanhamento de alterações sanguíneas decorrentes da própria doença, quimioterapia e radioterapia. Dessa forma, o setor contribui diretamente para a segurança terapêutica, controle de complicações e melhores desfechos clínicos”, afirmou a enfermeira.
Atualmente, o departamento conta com uma estrutura moderna, 10 leitos na unidade de internação e 11 leitos no ambulatório – utilizados para infusão de quimioterapias e intercorrências – além de integração com centros de pesquisa, protocolos internacionais e apoio laboratorial avançados (permitindo diagnósticos cada vez mais precisos e tratamentos individualizados).
O setor conta com uma equipe multiprofissional, formada por cinco médicos hematologistas e um médico na pesquisa clínica, além de uma supervisora de enfermagem responsável pela unidade de ambulatório e internação. Já no ambulatório, o departamento se divide em: três enfermeiras, cinco técnicos em enfermagem e um administrativo. Na unidade de internação são seis enfermeiros e 12 técnicos em enfermagem; e na equipe multiprofissional são: psicólogo, assistente social, fisioterapeuta, nutricionista e dentista. “Esse trabalho conjunto garante cuidado integral ao paciente, desde o diagnóstico até o acompanhamento pós-tratamento”, conta Josiane.
Durante a celebração, o HA também teve a honra de homenagear o médico que atuou na criação do departamento, ao lado do Dr. Paulo Prata (in memoriam). O presidente do Hospital de Amor, Henrique Prata, enalteceu o trabalho do Dr. Gilberto Colli na unidade, destacando que o profissional herdou as características humanitárias de seu pai (o fundador do HA).
“O Dr. Giberto Colli representa liderança, pioneirismo e compromisso com a missão institucional. Sua atuação ao longo desses anos contribuiu para a consolidação da hematologia como referência dentro do Hospital de Amor. Mais do que um profissional de excelência, ele é inspiração para a equipe, exemplo de dedicação aos pacientes e à evolução constante do serviço”, declarou a profissional.

Reafirmando o compromisso com a excelência, tecnologia e inovação, e marcando esse novo capítulo na história do setor hematologia do Hospital de Amor, a instituição inaugurou, também no último dia 19/02, seu novo Laboratório de Análises Clínicas – uma estrutura essencial para o atendimento oferecido a milhares de crianças, adultos e idosos todos os dias.
“O Laboratório de Análises Clínicas em um hospital oncológico vai muito além do suporte diagnóstico convencional. Ele ocupa a posição central e estratégica no cuidado ao paciente com câncer, atuando em todas as fases da doença do diagnóstico ao monitoramento do tratamento e a detecção precoce de complicações. A qualidade e a agilidade dos resultados impactam diretamente na tomada de decisão médica”, finaliza a enfermeira.
A ação foi possível graças ao gesto de extremo amor da Dra. Salua Iucif (in memoriam), que doou recursos para a construção do espaço. A cerimônia de inauguração contou com a presença de colaboradores do HA, diretores e familiares da médica.
O novo laboratório oferece uma infraestrutura moderna, equipamentos de última geração, ampliação da capacidade de processamento de exames e ambientes organizados para garantir eficiência, segurança e qualidade. Além disso, proporciona melhores condições de trabalho para a equipe, favorecendo integração entre os setores e otimização dos fluxos laboratoriais.
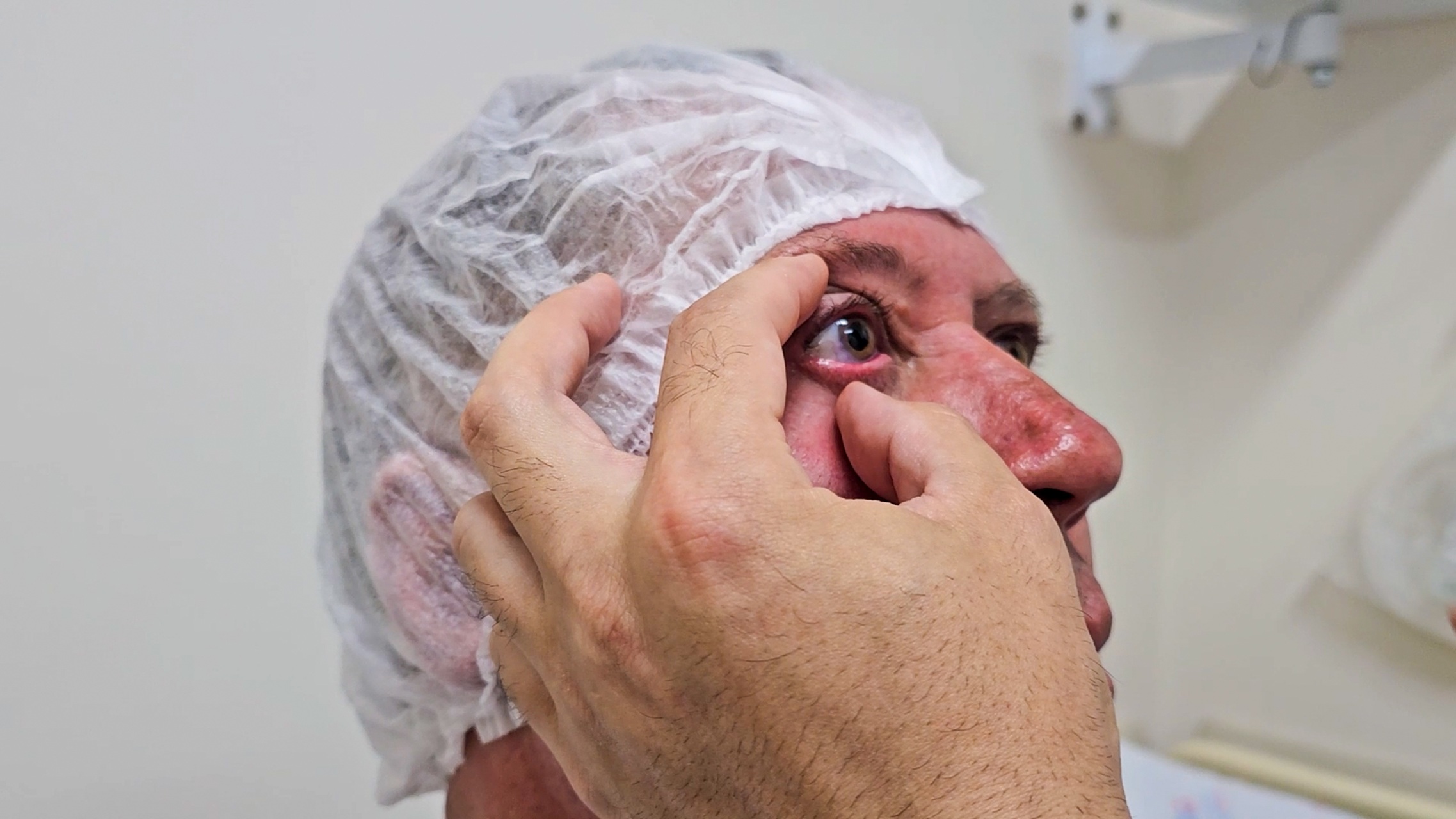
O Hospital de Amor, referência internacional em oncologia, deu mais um importante passo no tratamento de câncer ocular com a inauguração do “Centro de Tratamento de Melanoma Uveal”.
O grande diferencial com a inauguração desse centro do Hospital de Amor, em Barretos (SP), é que a instituição passará a realizar o procedimento de braquiterapia ocular em larga escala, e devido à alta tecnologia, poderá tratar tumores de maior tamanho e com menos efeitos colaterais. Hoje, no Brasil, especialmente no Sistema Único de Saúde (SUS), ainda há pouca disponibilidade de centros especializados para o tratamento desse tipo de câncer. Os pacientes raramente têm acesso a tratamentos que preservem o olho e a testes moleculares que ajudam a prever o risco de metástases e guiar o acompanhamento da doença.
Com a criação desse centro no HA, será possível oferecer diagnóstico e tratamento de forma mais rápida, organizada e moderna, melhorando o cuidado e aumentando a chances de cura, preservando o olho e a visão, quando possível. “O paciente não vai mais precisar ser submetido a um tratamento mutilador. A braquiterapia oferece a mesma chance de cura que a enucleação, mas sem a necessidade futura de próteses oculares, preservando a estética e, em muitos casos, a visão”, explica o oftalmologista do HA, em Barretos, Dr. Tomás de Oliveira Castro Teixeira Pinto.
“Outros serviços já ofereceram a braquiterapia ocular no Sistema Único de Saúde (SUS), mas não com essa tecnologia de ponta. Para o SUS, a principal importância é o acesso: serviços que oferecem braquiterapia são poucos e insuficientes, geralmente só conseguindo tratar tumores pequenos devido à tecnologia disponível. Na rede privada o tratamento é muito caro, fora da realidade da maioria dos pacientes”, destaca o médico oftalmologista do HA, em Barretos (SP), Dr. Roque Lima de Souza.
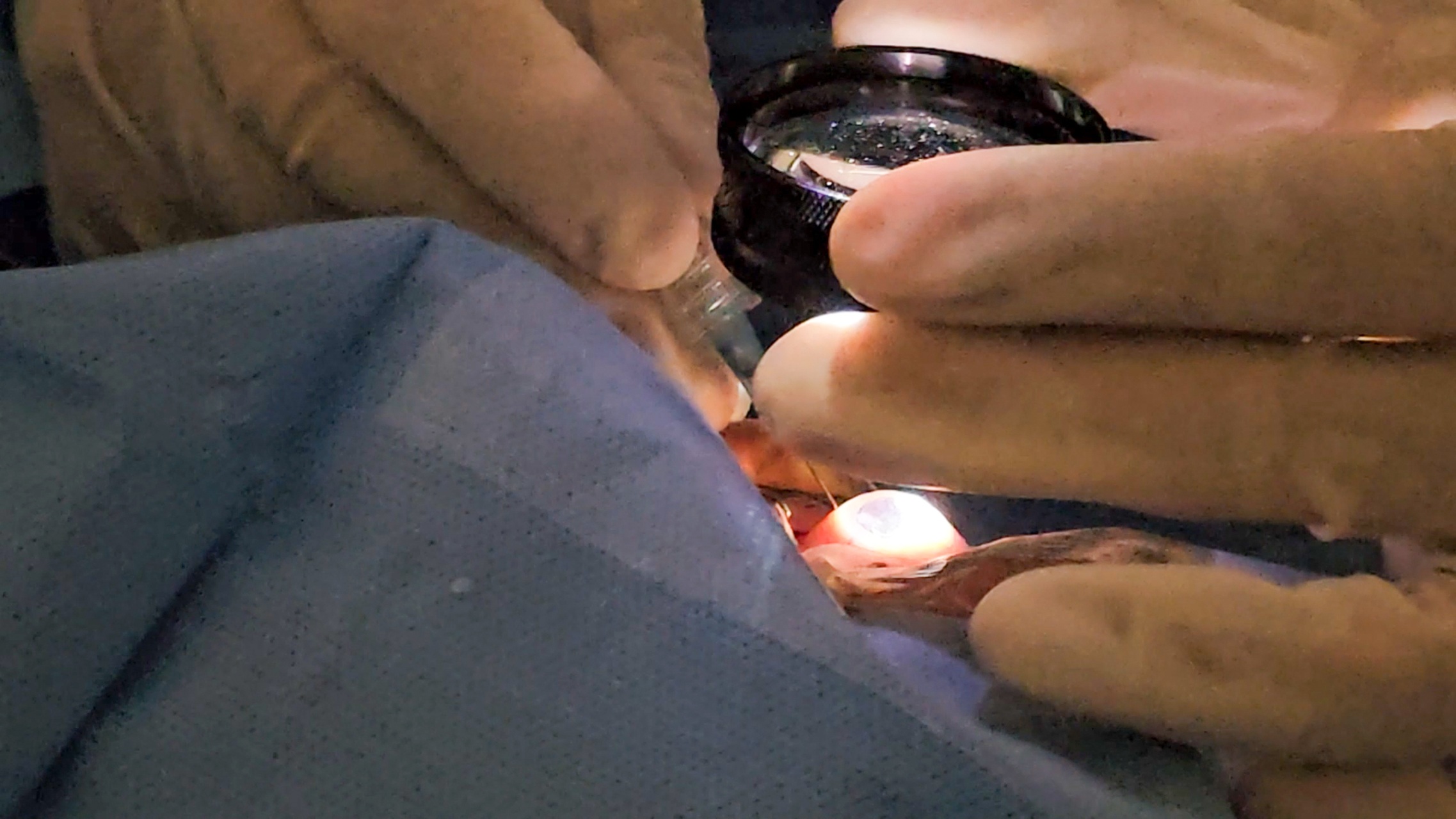
Braquiterapia ocular
Diferente da radioterapia convencional, que emite radiação de uma fonte externa, a braquiterapia ocular é uma modalidade de radioterapia, na qual, uma placa contendo sementes radioativas de Iodo-125 é cirurgicamente posicionada no globo ocular, permitindo que a radiação seja direcionada precisamente ao tumor, preservando ao máximo os tecidos saudáveis e minimizando danos à visão do paciente. Essa placa fica acoplada no local por um período específico, geralmente de dois a sete dias, a depender do tipo do tumor, tamanho e da atividade radioativa das sementes.
O Hospital de Amor dispõe das placas de braquiterapia e do sistema de planejamento mais modernos, o que permite oferecer tratamentos extremamente personalizados e eficientes, aumentando as chances de cura e reduzindo os efeitos adversos da radioterapia.
“Para o planejamento da braquiterapia oftálmica, é utilizado um software específico, que consegue, a partir de imagens diagnósticas do olho do paciente como tomografia computadorizada, ultrassom e imagem de fundo ocular, fazer uma reconstrução tridimensional do olho, gerando um mapa completo, contendo a localização precisa da lesão e todas as coordenadas de onde a placa deve ser fixada. Nesse sistema é possível inserir todas as informações das sementes de Iodo-125 disponíveis na instituição, da dose prescrita pelo radioterapeuta, além de ser possível simular o planejamento sob diferentes placas. Após o usuário definir o número de sementes e onde elas ficarão distribuídas na placa, o sistema faz um cálculo da distribuição da dose de radiação na lesão e nas estruturas saudáveis dentro do olho”, explica o físico médico especialista em radioterapia e coordenador do Departamento de Física Médica e Radioterapia do HA, em Barretos (SP), Dr. Gustavo Costa Panissi.
A braquiterapia ocular também poderá ser realizada para o tratamento de outros tumores como retinoblastoma, tumores metastáticos, hemangiomas e carcinomas em adultos e crianças, quando a técnica for indicada.
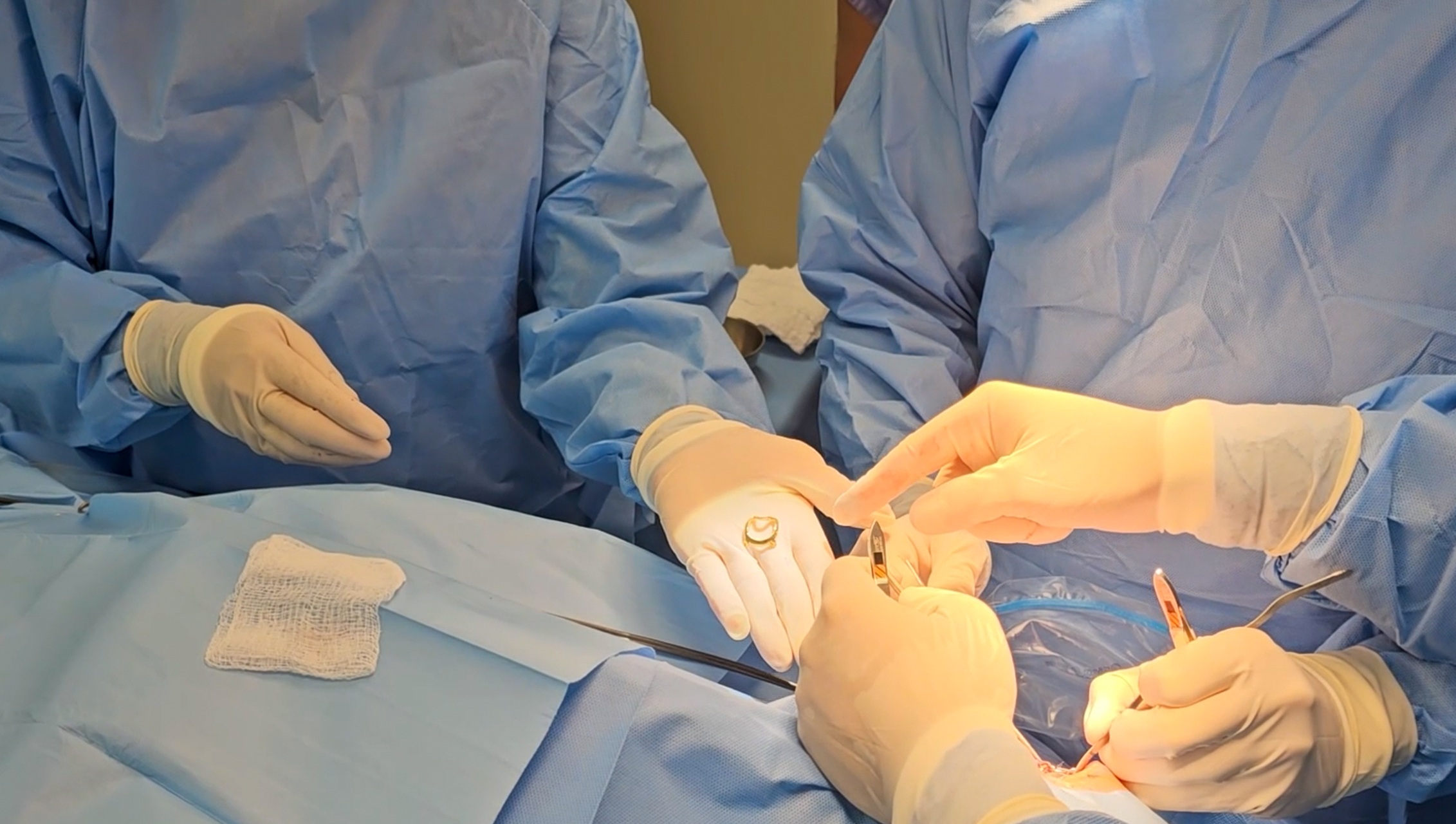
Marco para o Hospital de Amor
A primeira cirurgia de braquiterapia ocular utilizando navegação foi feito em Renildo Santos da Conceição, 54 anos, natural do estado do Espírito Santo, que foi diagnosticado com melanoma uveal em 2024, e acreditava que o seu único tratamento seria a remoção do olho.
“Era por volta de 13h, eu estava próximo a um lavador de carro, mas eu não estava lavando o carro. Aí de repente apareceu uma neblina na minha vista. Para mim era um produto químico do sabão que causou esse embaçamento. Cheguei para trabalhar, lavei o rosto e nada, o olho ficou meio irritado, aí lavei de novo em água corrente na torneira. Não falei nada para ninguém”, conta Renildo.
O câncer estava dando sinal e Renildo marcou uma consulta com um oftalmologista, mas só conseguiu data para o próximo mês. “Foram 30 dias com a vista embaçada. Fui até uma farmácia, comprei um colírio lubrificante só para ver o que é, mas não adiantou”, declara o paciente.
Renildo passou pela consulta com o oftalmologista e precisou ser encaminhado para a Vitória, capital do Espírito Santo, para passar com um especialista. Após a realização de exames, Renildo recebeu a notícia que não seria possível realizar o tratamento no seu estado. Durante quase um ano, Renildo foi atrás de outros hospitais para conseguir se tratar, foi quando conseguiu encaminhamento para o HA. “Quando eu descobri a doença, o tumor estava pequeno, pequeno mesmo, eu fiquei um ano correndo atrás de tratamento, meu estado não tem, aí graças a Deus consegui encaminhamento para cá.” Infelizmente a visão do olho direito não conseguiu ser recuperada, mas através da braquiterapia ocular, Renildo não fará a enucleação ocular.
“Em dezembro, eu vivi um momento histórico, fui o primeiro paciente a passar por este novo tratamento aqui no hospital. O meu tumor já é bem avançado, mesmo não conseguindo preservar a visão, o importante é ficar curado e os médicos me deram uma expectativa de 90% de cura”, destaca Renildo.
E não foi só para Renildo que essa cirurgia foi histórica, para o HA e toda a equipe envolvida no projeto e que realizou a primeira braquiterapia ocular também teve um significado especial, principalmente por conseguir proporcionar um tratamento de ponta, pensado no bem-estar do e qualidade de vida do paciente.
“É gratificante poder fazer essa cirurgia com essa equipe, pois, sabemos que se não fosse a braquiterapia, o paciente, provavelmente, passaria por uma enucleação (retirada do olho). Agora, não precisamos mais mutilar o paciente, é o mesmo tratamento em termos de cura e mortalidade, mas sem o trauma da perda do globo ocular e a necessidade de prótese. A braquiterapia traz o que buscamos na medicina moderna: um tratamento mais humanizado, menos sequelas e tecnologia de ponta. A radiação é dirigida e precisa, calculada por físicos, sem espalhar para outros tecidos”, Dr. Roque.
Melanoma uveal no Brasil
O melanoma uveal é um tipo de câncer que afeta os olhos e é o mais comum entre os adultos. Embora seja raro (cerca de 5 a 7 casos por milhão de habitantes), é grave, especialmente quando diagnosticado em fases avançadas. Até 50% dos pacientes com melanoma uveal desenvolvem metástases, ou seja, o câncer se espalha para outras partes do corpo, principalmente para o fígado, em até cinco anos, devido à dificuldade do diagnóstico precoce. Nessa fase, a doença se torna extremamente letal. A análise molecular do tumor permite prever quais pacientes têm maior risco de desenvolver metástases, permitindo um acompanhamento mais próximo e individualizado.
No Brasil, especialmente no Sistema Único de Saúde (SUS), os pacientes não costumam ter acesso a esses recursos necessários para avaliar adequadamente o prognóstico da doença, dificultando o seguimento e tratamento adequados. Devido a essa carência, pesquisadores e médicos do Hospital de Amor criaram um projeto, com o objetivo de detectar e tratar com maior eficiência o melanoma uveal, denominado “Centro de Tratamento de Melanoma Uveal”.
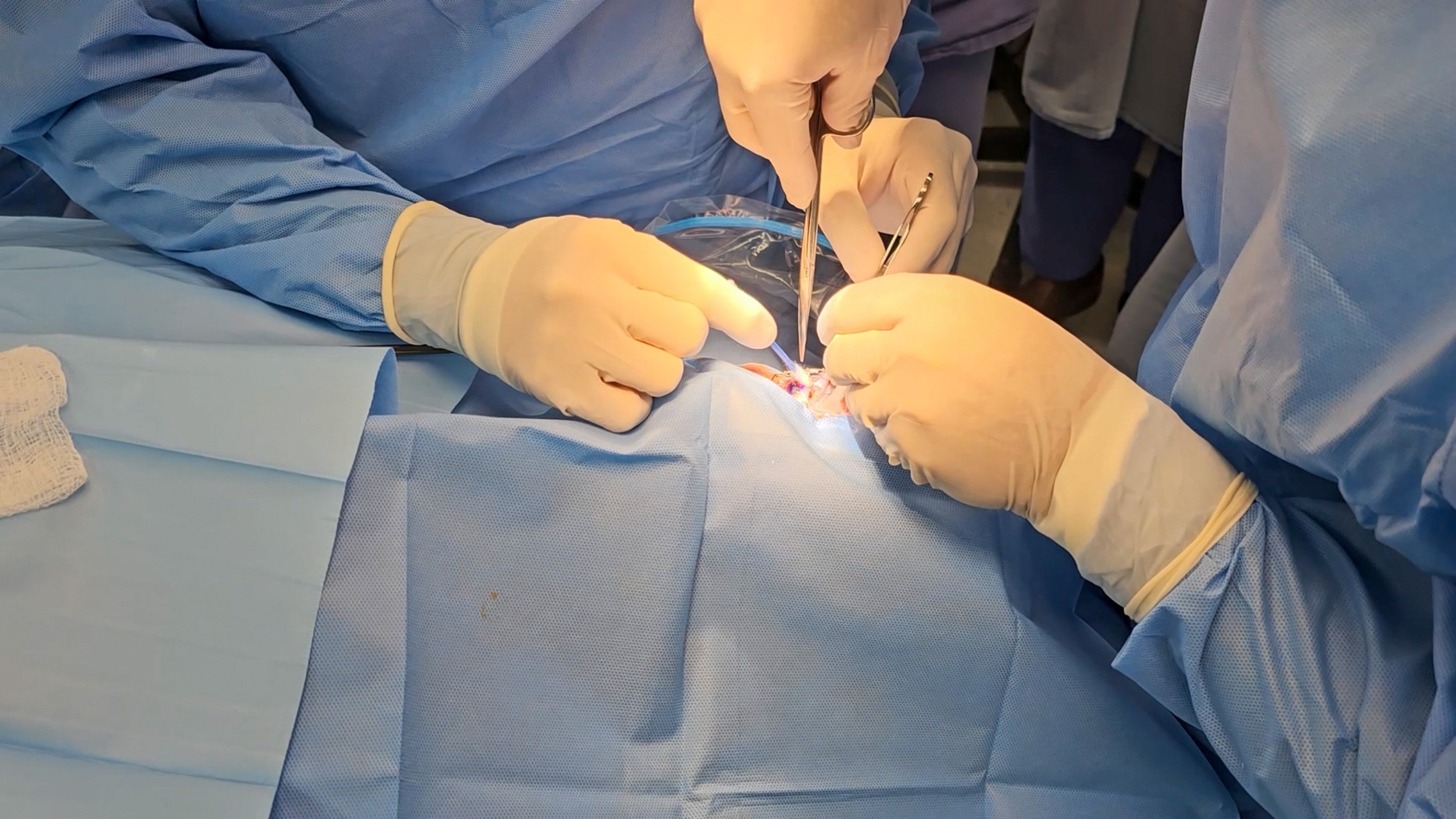
“Centro de Tratamento de Melanoma Uveal”
O “Centro de Tratamento de Melanoma Uveal” foi criado por meio de um projeto de pesquisa do Programa Nacional de Genômica e Saúde Pública de Precisão – Genomas Brasil, financiado pelo Ministério da Saúde e executado pelo DECIT/SECTICS/MS, que tem como objetivo, além de tratar o câncer, realizar análise molecular e classificação prognóstica avançada utilizando inteligência artificial.
Devido à complexidade do tratamento, a braquiterapia ocular é oferecida em poucos hospitais, (particulares e do SUS), ocasionando, frequentemente, que o paciente seja submetido a enucleação (remoção total do olho), mesmo quando o tumor poderia ser tratado de forma menos invasiva. “Esse projeto é importante porque o melanoma uveal é um câncer raro, mas muito agressivo, que atinge o olho e pode se espalhar para outros órgãos (principalmente o fígado). Em muitos casos, quando a doença avança, as chances de cura diminuem. Estamos trazendo o que existe de mais moderno no mundo para o paciente do SUS, garantindo que a perda de um olho não seja a única opção por falta de acesso”, destaca a pesquisadora do HA e uma das autoras do projeto, Dra. Lidia Maria Rebolho Batista Arantes.
“Este projeto nasce de muitas mãos. A braquiterapia é apenas uma parte de um centro maior de melanoma uveal.
Além do tratamento, passaremos a ofertar a análise genética do tumor, algo que antes só era feito nos Estados Unidos ou Europa a custos altíssimos. Isso permite uma medicina personalizada: saber se o tumor é mais ou menos agressivo e definir se o acompanhamento será próximo ou distante. Além disso, vamos gerar dados inéditos sobre o perfil genético do melanoma na população brasileira, já que hoje dependemos de literatura estrangeira”, declara Dr. Tomás.
Com o “Centro de Tratamento de Melanoma Uveal”, a instituição espera transformar essa realidade do acesso ao tratamento de melanoma uveal através de quatro pilares:
• Braquiterapia de alta tecnologia: radiação aplicada seletivamente no tumor, preservando tecidos saudáveis.
• Análise genética e molecular: pela primeira vez no Brasil, o tumor será sequenciado para identificar o grau de agressividade, algo que antes só era realizado em centros de excelência na Europa e EUA.
• Inteligência artificial: modelos preditivos para antecipar o comportamento da doença e o risco de metástase (que atinge 50% dos casos). A pesquisa utiliza algoritmos de IA para analisar o DNA e o comportamento das células dos pacientes. Através de técnicas chamadas de clustering (agrupamento inteligente), o computador consegue identificar padrões invisíveis ao olho humano, separando os pacientes em perfis moleculares específicos.
• Biópsias minimamente invasivas: protocolos que permitem o estudo da genética da população brasileira sem comprometer a estrutura ocular.

Pesquisa em favor do paciente!
“A pesquisa é fundamental, porque no melanoma uveal nem todos os pacientes evoluem da mesma forma. Alguns casos permanecem controlados por muito tempo, enquanto outros podem apresentar metástases mesmo após o tratamento do tumor no olho. Com a pesquisa, conseguimos entender melhor como o tumor se comporta no corpo, identificar marcadores genéticos e moleculares que indicam maior risco, melhorar o acompanhamento do paciente (mais exames para quem precisa, menos exames para quem tem baixo risco), detectar metástases mais cedo, quando ainda há mais chance de tratamento, e, principalmente, preservar o olho e a visão sempre que possível, com segurança. Destacamos que, apesar de muitos estudos internacionais já terem apontado muitas características importantes do melanoma uveal, pouco se sabe sobre as características desses tumores no Brasil, reforçando a importância de desenvolvermos estudos com a nossa população”, complementa Dra. Lidia.
Encaminhamento para o HA
Com o “Centro de Tratamento de Melanoma Uveal”, o HA passará a oferecer a braquiterapia ocular não só a seus pacientes elegíveis, que já realizam o tratamento no hospital, mas também, a pacientes de outras instituições.
Médicos que tenham pacientes com casos confirmados de melanoma uveal, podem encaminhar os relatórios e documentações para a avaliação da equipe do HA, garantindo que essa tecnologia de ponta chegue a quem mais precise. Os critérios para o encaminhamento são: tumores com menos de 10mm de altura; tumores com menos de 16mm de base e doença não metastática.
Enviar e-mail com o tópico “Melanoma Uveal” contendo os dados pessoais e clínicos do paciente para: agendamentoss@hospitaldeamor.com.br.

Superação: o ato de ultrapassar limites, vencer adversidades e alcançar vitórias. Foi por meio desse propósito que o ex-segurança Jeverson Dantas Felix, natural de Araguaína (TO), se consagrou bicampeão mundial, além de campeão Pan-Americano, Sul-Americano e Brasileiro de parajiu-jitsu.
A jornada, no entanto, foi marcada por desafios severos. Em meados de 2012, Jeverson começou a apresentar uma perda progressiva de movimentos. Ao procurar orientação médica, recebeu inicialmente um diagnóstico equivocado de hanseníase. “Os primeiros sintomas foram a perda progressiva de movimentos. Recebi, inicialmente, um diagnóstico equivocado de hanseníase. Tratei essa doença por um ano e meio, sem necessidade, até que o diagnóstico correto foi fechado: eu tinha, na verdade, um tumor medular”, conta o paratleta.
O hemangioblastoma é um tumor raro, benigno e de origem vascular, classificado como Grau I pela Organização Mundial da Saúde (OMS). Por estar localizado na medula espinhal, o crescimento do tumor comprime e interrompe os sinais nervosos que comandam braços e pernas. Se não for tratado a tempo, a compressão medular pode levar à perda total ou parcial da função motora, resultando em quadros de paraplegia ou tetraplegia.
Embora o principal sintoma de Jeverson tenha sido a perda de movimentos, o quadro clínico varia conforme a localização e o tamanho do tumor, podendo incluir dores de cabeça, tontura e problemas de equilíbrio e coordenação (ataxia). O tratamento padrão é a ressecção cirúrgica (remoção do tumor).

Reabilitação
Para conseguir manter a sua autonomia, Jeverson precisou passar por um processo de reabilitação. Ainda em Brasília (DF), ele foi informado sobre o Centro Especializado em Reabilitação do Hospital de Amor, em Araguaína (TO), sua cidade natal. “O Jeverson chegou com quadro de tetraplegia devido a um tumor na medula cervical, o hemangioblastoma. Quando iniciou o tratamento aqui conosco, ele apresentava perda de força e sensibilidade nos quatro membros”, explica o médico fisiatra e diretor técnico do Centro Especializado em Reabilitação do HA, em Araguaína (TO), Dr. Thiago Fernandes.
O convite para ser atleta de parajiu-jitsu veio como um novo propósito. O que começou com vitórias discretas em movimentos básicos no tatame evoluiu para uma carreira internacional meteórica. Com apenas seis meses de treino, Jeverson já era campeão em Goiânia.
“O caso do Jeverson é inspirador, venceu e vence todos os dias as barreiras físicas e dos tabus para se tornar um multicampeão”, detalha o médico fisiatra.


O câncer tem se tornado uma das principais causas de adoecimento e morte no Brasil, refletindo não apenas o envelhecimento da população, mas também, mudanças no estilo de vida, hábitos alimentares e desigualdades no acesso aos serviços de saúde. As mais recentes estimativas do Instituto Nacional de Câncer (INCA) apontam que o país deve registrar cerca de 781 mil novos casos de câncer por ano no triênio 2026-2028, o que consolida a doença como um enorme desafio para o Sistema Único de Saúde e para toda a sociedade brasileira.
Excluindo os tumores de pele não melanoma — que têm alta incidência, mas baixa letalidade —, são previstos cerca de 518 mil diagnósticos anuais de câncer no Brasil, distribuídos de forma quase igual entre homens e mulheres. Entre os tipos mais comuns estão o câncer de próstata e de mama, que representam aproximadamente 30% dos diagnósticos em seus respectivos sexos. Outros tumores com grande impacto incluem os de cólon e reto, pulmão, estômago e colo do útero.
Fatores que influenciam o aumento dos casos
O crescimento dos casos de câncer no país é influenciado por diversos fatores, como:
– Envelhecimento populacional: o risco de muitos tipos de câncer aumenta com a idade, o que explica parte do crescimento dos números.
– Estilo de vida e comportamentos de risco: sedentarismo, alimentação inadequada, obesidade, consumo de tabaco e álcool e exposição excessiva ao sol estão associados a uma maior probabilidade de desenvolver a doença.
– Desigualdades regionais e de acesso à saúde: diferenças socioeconômicas influenciam diretamente a prevenção, rastreamento e tratamento – especialmente em regiões com menores índices de desenvolvimento humano.
– Fatores ambientais e genéticos também desempenham papéis importantes na origem de diferentes tipos de câncer.
A importância do diagnóstico precoce
A detecção precoce continua sendo uma das estratégias mais eficazes para melhorar o prognóstico de muitos cânceres. Programas de rastreamento, como o exame de mamografia, Papanicolaou e colonoscopia, são fundamentais para identificar alterações antes que se tornem avançadas. Além disso, mudanças simples nos hábitos de vida — como manter uma dieta equilibrada, praticar atividade física regularmente, evitar o tabagismo e reduzir o consumo de bebidas alcoólicas — podem reduzir significativamente o risco de câncer ao longo da vida.

Hospital de Amor: mais de seis décadas de excelência e cuidado gratuito
Neste cenário desafiador, o Hospital de Amor se destaca há mais de 60 anos como referência no combate ao câncer no Brasil. Com um modelo de atendimento inteiramente gratuito, a instituição combina excelência em diagnóstico, tratamento e pesquisa científica com um cuidado humanizado, garantindo suporte integral ao paciente e acompanhantes.
O trabalho do Hospital de Amor vai além do tratamento: envolve ações contínuas de educação em saúde, prevenção e promoção de qualidade de vida, impactando positivamente em diferentes regiões do país. Sua atuação é um exemplo de como a união entre conhecimento científico, tecnologia de ponta e humanização pode transformar o enfrentamento do câncer.
Ao oferecer suporte completo — desde exames de rastreamento até terapias complexas — o Hospital de Amor reforça a importância de um sistema de saúde forte, acessível e comprometido com a vida, em um momento em que a incidência do câncer se torna cada vez maior, e a situação mais urgente e relevante para o Brasil.
De janeiro a dezembro de 2025, o HA realizou 2.080.932 atendimentos (entre consultas, procedimentos e exames) em suas unidades de prevenção, tratamento e reabilitação espalhadas pelo Brasil. Nesse período foram atendidas 613.178 pessoas de 2.711 municípios brasileiros. Isso quer dizer que, no ano passado, o HA cuidou de alguém vindo de 48.7% das cidades do país.
Prevenção salva vidas
A maior arma no combate ao câncer é a prevenção! E sabendo que a ‘Prevenção Salva Vidas’, o HA dedica grande parte de seus esforços ao rastreamento do câncer (um trabalho amplo e consistente), desenvolvendo projetos que oferecem excelência e humanização na realização de exames preventivos gratuitos à população. São 23 unidades fixas de prevenção espalhadas pelo país, realizando um trabalho completo de rastreamento, diagnóstico e tratamento da doença.
Essa atuação permite identificar a doença em estágios iniciais, quando as chances de cura são significativamente maiores, reduzindo a mortalidade e o impacto do tratamento na vida dos pacientes. O compromisso com a prevenção reforça a missão do Hospital de Amor de salvar vidas, promovendo acesso, equidade e cuidado humanizado desde o primeiro diagnóstico.

O aumento e o envelhecimento populacional têm contribuído para a ampliação dos casos de câncer. Segundo o Instituto Nacional do Câncer (INCA), estima-se cerca de 704 mil novos casos de câncer por ano no Brasil no triênio 2023-2025. A Organização Mundial de Saúde (OMS) projeta um aumento de casos da doença no país até 2025, podendo ultrapassar 1 milhão.
“Doutor, esse tumor é câncer?”
Certamente esta pergunta está entre as mais frequentes nos consultórios médicos, especialmente nas especialidades que lidam com diagnósticos geralmente complexos, como a neurocirurgia oncológica. O temor associado à palavra câncer é compreensível e estigmatizante, alimentado por medo, ansiedade e sensação de terminalidade. Mas a medicina reforça um ponto essencial: nem todo tumor é câncer!
Segundo o coordenador do Departamento de Neurocirurgia Oncológica do Hospital de Amor, em Barretos (SP), Dr. Ismael Lombardi, tumor e câncer não são sinônimos, não são a mesma coisa. “Para nós, médicos, tumor é um termo que descreve um renascimento anormal de células, formando uma massa ou lesão”, explica o profissional.
Esse crescimento pode ocorrer em diferentes partes do corpo, inclusive no cérebro e na coluna. No entanto, a simples presença de um tumor não define malignidade e nem mesmo se tratar de doença oncológica. Um exemplo simples seria um hematoma no braço, causado por um acidente, trauma ou pancada, onde se formam os famosos ‘roxos na pele’. Esses ‘roxos’ nada mais são do que sangue que se extravasaram de vasos que se romperam no trauma e se acumulou abaixo da pele, formando uma coleção de sangue, segundo Dr. Lombardi.
Essa coleção, localizada agora onde não deveria existir, pode ser considerada uma tumoração e nada tem de relação com oncologia. Outro fator de grande confusão são os conceitos de tumores benignos e malignos. O médico explica que os tumores podem ser classificados, de maneira geral, em benignos e malignos.
Tumor maligno x tumor benigno
Os tumores malignos são aqueles que podemos chamar de câncer. Estas lesões apresentam características específicas de agressividade, conhecidas como marcas do câncer (câncer hall-marks). Entre elas, estão o crescimento descontrolado, a capacidade de escapar dos mecanismos de defesa do organismo e, principalmente, a invasão dos tecidos vizinhos e disseminação de células doentes que se implantam em outros órgãos, chamadas de metástases.
A própria origem do nome ajuda a entender esse comportamento. A palavra câncer vem do latim cancer, que significa caranguejo. A metáfora ilustra bem a doença: o corpo do caranguejo representa o tumor principal, enquanto as patas simbolizam as células que se infiltram nos tecidos adjacentes, tornando o tratamento mais complexo.
Quando o câncer apresenta comportamentos mais agressivos e se espalha por diferentes órgãos e sistemas, por meio das metástases, pode tornar o tratamento mais complexo e muitas vezes limitado. Daí a grande importância de bons hábitos de vida saudáveis, tratamento preventivo e rastreamento precoce de doença conforme os protocolos disponíveis. Claro que, infelizmente, nem todos os tipos de câncer podem ser prevenidos ou diagnosticados precocemente, mas as boas práticas em saúde podem contribuir na prevenção e rastreio precoce de muitos tipos de câncer comuns.
Já os tumores benignos apresentam crescimento mais lento, são geralmente bem delimitados e não invadem os tecidos ao redor. Eles não formam metástases e, em muitos casos, podem ser apenas acompanhados ou tratados com cirurgia ou tratamentos menos invasivos. “Na neurocirurgia, exemplos incluem meningiomas de baixo grau, schwannomas e outras lesões que não são câncer. Fora do sistema nervoso, exemplos comuns são lipomas, miomas uterinos e cistos simples, que sequer fazem parte da oncologia.
“E os tumores benignos podem virar câncer?”
Essa é outra dúvida muito comum no nosso dia a dia médico. Na maioria das vezes, tumores benignos não se transformam em malignos. Eles mantêm seu comportamento benigno ao longo do tempo. No entanto, existem situações específicas e raras em que certas lesões podem apresentar transformação maligna, especialmente quando há fatores genéticos, crescimento atípico ou alterações celulares progressivas. Por isso, o acompanhamento médico é fundamental e indispensável.
Também não é incomum observarmos pacientes que deixam de manter seguimento médico por deduzirem que, se seu tumor é benigno, não há necessidade de seguimento. E por isso podem se prejudicar e dificultar o tratamento mais a frente. Tumores benignos oncológicos, não dispensam o seguimento oncológico especializado por seu potencial de crescimento ou impacto funcional”, afirma Dr. Ismael.
O profissional esclarece que, explicadas essas características, obviamente o tratamento dos tumores é diferente entre benignos e malignos. O tratamento depende do tipo de lesão, localização, sintomas e comportamento biológico. “Lesões benignas podem ser apenas acompanhadas com exames periódicos ou tratadas com cirurgia quando causam sintomas, crescimento progressivo ou compressão de estruturas importantes, como no cérebro. Já as lesões malignas (câncer), geralmente exigem tratamento multimodal, que pode incluir cirurgia, radioterapia, quimioterapia ou terapias-alvo, dependendo do caso. O objetivo do tratamento também deve considerar as condições do paciente como um todo, o quanto o paciente suporta determinado tratamento e principalmente tentar oferecer melhora ao longo do tempo. Na neurocirurgia oncológica, o objetivo é sempre equilibrar controle da doença com preservação da função neurológica e qualidade de vida. O tratamento e os resultados esperados devem sempre ser claramente explicados ao paciente e este, uma vez ciente, concordar com as alternativas propostas”, declara.
Em geral, tratamentos que resultam em uma pior qualidade de vida para o paciente devem ser evitados. Ou seja, segundo Dr. Lombardi, entender que tumor não é sinônimo de câncer ajuda a reduzir a ansiedade e permite decisões mais conscientes sobre diagnóstico e tratamento. “A avaliação especializada é essencial para definir o comportamento da lesão e indicar a melhor abordagem, seja acompanhamento, cirurgia ou tratamento oncológico completo”, finaliza o coordenador do HA.

Receber o diagnóstico de câncer costuma desencadear uma série de sentimentos intensos, como medo, insegurança, angústia e incertezas em relação ao futuro. Ao longo do tratamento, essas emoções podem se intensificar, impactando diretamente o bem-estar, a qualidade de vida e até os relacionamentos dos pacientes e de seus familiares.
Nesse contexto, a campanha “Janeiro Branco”, que tem como objetivo conscientizar a sociedade sobre a importância da saúde mental, ganha ainda mais relevância dentro da oncologia. De acordo com a psicóloga do Hospital de Amor, Lisa Nathália de Souza Ramos, cuidar da saúde emocional faz parte do cuidado integral ao paciente. “Cuidar da mente é tão importante — e também é uma forma de tratamento — quanto a quimioterapia, a radioterapia ou a cirurgia”, afirma.
A saúde mental no enfrentamento do câncer
O impacto psicológico do câncer não ocorre apenas no momento do diagnóstico. Segundo a psicóloga, ele pode estar presente em todas as fases do processo: durante a realização de exames, no início do tratamento, diante das mudanças corporais, dos efeitos colaterais, da adaptação à nova rotina e, inclusive, após o término do tratamento.
Sintomas como ansiedade, depressão, estresse, alterações no sono, medo constante e tristeza persistente são comuns e não devem ser ignorados. Reconhecer essas emoções não é sinal de fraqueza, mas sim um passo essencial para o autocuidado e para a busca de apoio adequado.
Cuidar da mente também é tratamento
Estudos indicam que pacientes oncológicos que recebem acompanhamento psicológico apresentam melhor adesão ao tratamento, maior capacidade de enfrentamento e melhor qualidade de vida. “O suporte de profissionais da saúde mental, como psicólogos e psiquiatras, auxilia o paciente a desenvolver estratégias para lidar com o medo, a dor, as incertezas e as mudanças impostas pela doença. Esse cuidado também deve ser estendido aos familiares e cuidadores, que frequentemente vivenciam sobrecarga emocional ao longo do tratamento oncológico. Oferecer apoio a quem cuida é parte essencial desse processo”, destaca Lisa.
Para a psicóloga, o olhar sobre o paciente oncológico deve ser sempre integral, considerando não apenas a doença, mas também os aspectos físicos, emocionais, sociais e psicológicos. “Promover a saúde mental é promover dignidade, acolhimento e respeito à história de cada pessoa.”
Além do acompanhamento profissional, atitudes adotadas pelo próprio paciente também podem contribuir positivamente para o bem-estar emocional e a qualidade de vida, como:
– Reconhecer e validar suas emoções;
– Buscar apoio profissional sempre que necessário;
– Manter uma comunicação aberta com a equipe de saúde;
– Estabelecer uma rotina flexível, respeitando limites;
– Fortalecer vínculos e aceitar ajuda;
– Buscar informações em fontes seguras;
– Realizar atividades que tragam sentido, prazer e conforto;
– Praticar o autocuidado de forma contínua.
Neste mês de conscientização sobre a saúde mental, o HA reforça seu compromisso com um cuidado que vai além do tratamento da doença. Falar sobre sentimentos, buscar ajuda e acolher as próprias emoções fazem parte do cuidado integral ao paciente.
Se você ou um familiar está enfrentando o câncer, lembre-se: não é preciso passar por isso sozinho. Cuidar da mente é um ato de coragem, força e amor!

Aos 12 anos, o mato-grossense Vitor Hugo Soares de Oliveira, natural de Comodoro, já é um exemplo de resiliência e fé. Tímido com quem não o conhece, ele se transforma em um garoto falante e divertido ao lado de seus amigos. No entanto, sua rotina é marcada por uma intensa batalha contra o câncer na unidade infantojuvenil do Hospital de Amor em Barretos (SP).
Mas a história deste garoto apaixonado por futebol começou a mudar drasticamente quando ele tinha apenas 10 anos. Sua mãe, Walquiria Soares da Silva, de 35 anos, percebeu que algo estava errado. “Ele sentia enjoos e começou a perder muito peso, cerca de 8 a 10 kg”, relata Walquiria.
Inicialmente, os exames na cidade de origem apresentavam para um diagnóstico inconclusivo, e um médico chegou dizer que os sintomas eram causados por ‘vermes’. Mas a perda de peso continuava, e a persistência de Walquiria em buscar a causa real foi fundamental para que seu filho descobrisse o que estava acontecendo. “Pedi todo tipo de exame de sangue que fosse possível, porque tínhamos que descobrir o que ele tinha, já que as medicações para verme não melhoravam”, conta a mãe do paciente. Finalmente, um dos exames mostrou uma alteração no fígado. Mesmo assim, a alteração foi inicialmente ligada ao ‘suposto’ problema de vermes. “Pedi para fazerem um exame de ultrassom. A resposta do médico fez meu chão abrir: “Se você quer salvar seu filho, você corre! Ele está com câncer, e o tumor dele está muito grande já”, disse Walquiria com a voz embargada.
A família viajou para Cuiabá (MT), onde foi realizado uma biópsia inicial que se mostrou inconclusiva. Em 2023, o Hospital de Amor entrou na vida do garoto que já sofria com as dores. “A recepção aqui em Barretos foi maravilhosa. No mesmo dia, Vitor começou a passar mal e precisou ser internado. A agilidade do HA impressionou: em uma semana, todos os exames foram refeitos, incluindo biópsia e ressonância, e em apenas 20 dias, Vitor Hugo já iniciava a sua primeira sessão de quimioterapia”, conta a vendedora.
O garoto precisou viajar até Barretos para iniciar o tratamento do sarcoma embrionário no fígado – trata-se de uma neoplasia que acomete principalmente crianças na faixa etária entre 6 e 10 anos de idade. Vitor e sua mãe lembram que o tratamento foi bem doloroso, pois as quimioterapias exigiram longas internações e trouxeram complicações sérias, como sangramento e trombose no baço e estômago. Por conta da trombose, o tratamento não pôde avançar para cirurgia ou radioterapia, ficando limitado à quimioterapia. Essa limitação fez com que o tumor no fígado evoluísse. “Após um período de dois anos e três meses de tratamento, o terceiro protocolo de quimioterapia não teve mais o efeito desejado. Atualmente, ele é paciente dos cuidados paliativos”, explica Walquiria.

Apesar dos desafios, Vitor Hugo é um apaixonado pela vida e pelo rubro-nega carioca. Ele é torcedor do Flamengo e ama ver seu time em campo. Vitor encontra no esporte e em seus sonhos sua maior motivação. Seu maior desejo, surpreendentemente, é ser padre. “Ele fala que vai ser padre, acompanha na internet e até conversou algumas vezes com o Padre Túlio aqui do hospital”, revela a mãe ao lembrar do papo entre seu filho e o capelão do HA.
Para Vitor, o Hospital de Amor tem um significado especial: “Ele fala que o hospital salvou a vida dele, porque se a gente não tivesse vindo para cá, eu creio que a gente não teria mais ele aqui”, conta a mãe com os olhos marejados.
A notícia de que o tumor evoluiu, quatro meses atrás, foi o momento mais difícil para a família. A mãe revela que o filho chorou, com medo de morrer. “Hoje, porém, amparado pela fé e pelo acompanhamento psicológico, ele está mais calmo”, explica ela.
Vitor participa ativamente do projeto do jornalzinho do HA ao lado de outras crianças pacientes, recebendo grande destaque pelo seu empenho durante as coberturas ‘jornalísticas’. Ele se recorda do dia em que ‘cobriram’ o Baile de Debutantes, festa já tradicional realizada por voluntários que alegra a vida dos pacientes e de seus familiares, principalmente seu pai, Osias Pereira da Silva, e sua irmã caçula, Ana Vitória Soares da Silva.
Questionada sobre o que Vitor Hugo significa para ela, a resposta de Walquiria é imediata: “Ele é a minha vida, um pedaço de mim. Sem ele, eu não sei o que seria”. Com a fé e a gratidão ao Hospital de Amor, que oferece toda a rede de apoio que não teriam em casa (a 12 horas de viagem de Cuiabá), Walquiria deixa uma mensagem essencial para outras mães que recebem um diagnóstico semelhante: “Aproveitem cada dia. Vivam um dia de cada vez. O amanhã é muito incerto”.
Alguém dúvida de que a família e amigos de Vitor já adotaram um trecho do hino do ‘Mengão’ pra celebrar a vida de garoto?!
“É meu maior prazer vê-lo brilhar
Seja na terra, seja no mar
Vencer, vencer, vencer”.

Como a própria definição diz, DOR: uma experiência sensorial e emocional desagradável, associada a uma lesão real ou potencial no corpo, que sinaliza que algo está errado. A médica anestesiologista e especialista em medicina chinesa no Centro Especializado do Hospital de Amor, em Barretos (SP), Dra. Margareth Kath Lucca, define como “…um sentimento subjetivo que está relacionado não só com as situações que o corpo vive, mas com os acontecimentos psicológicos que essa pessoa já viveu”.
A grande questão e um dos maiores desafios nesse sentido é que: “a dor do tratamento oncológico, é diferente!”. Para atender uma demanda crescente de pacientes com dor na instituição, a equipe multidisciplinar do Centro Especializado em Reabilitação do HA, em Barretos (SP) – composta por fisioterapeutas, psicólogos, fonoaudiólogos, terapeutas ocupacionais, educadores físicos, médicos fisiatras, neurocirurgião e anestesiologista – criaram o ‘Ambulatório da dor’.
Destinado a atender todos os pacientes em tratamento no Hospital de Amor, o projeto tem o objetivo de diminuir o sofrimento da pessoa que sofre com dor, seja ela causada por conta de procedimentos realizados durante o processo de cura (como dores decorrentes de cirurgias, quimioterapias, entre outros), ou seja por conta de sequelas do próprio tratamento. Em qualquer uma das situações, a missão é uma só: melhorar a qualidade de vida do paciente!
“No Ambulatório da dor, a gente sempre vai enxergar o ser humano como um todo, não unicamente a dor que ele traz. Além do câncer, que priva o paciente de muitas coisas, inclusive de sonhos, existem conflitos familiares, instabilidade financeira, distância da família, e outros problemas vividos por essas pessoas que causam desconfortos, como a dor. Por isso, contamos com uma equipe tão completa, capacitada e dedicada atuando no controle da dor”, afirma Dra. Margareth.
De acordo com a médica, o primeiro passo desse processo é entender as questões pessoais de cada um desses pacientes para, só depois, com o tempo e uma anamnese detalhada, poder chegar em uma avaliação psicogênica para ‘palpar’ e ‘enxergar’ a dor. “Os resultados desse trabalho estão sendo muito positivos. A gente consegue ver pessoas sendo recuperadas, recuperando a sua qualidade de vida, a sua alegria em viver, realizando seus afazeres na sociedade, na família, e tudo que é importante”, conta.
Paciente oncológico sofre de dor crônica?
“Com certeza!”, declara a médica anestesiologista. Mas, a boa notícia é que as técnicas, especialmente as que são aplicadas no cuidado da dor durante a cirurgia e no pós-operatório imediato, já são bastante salientes. “Estamos tendo um grande avanço neste ponto, pois os médicos, em seus atendimentos, já conseguem perceber a potencialidade da dor de um paciente e a capacidade dela se tornar crônica, então ele já ‘saí na frente’, buscando alternativas como o ambulatório da dor para que isso não aconteça. O importante é conseguir diminuir o tempo de dor, porque quanto mais tempo, mais difícil dessa dor deixar de existir, tornando-se crônica”.
Existe prevenção para a dor?
“Sim”, afirma Dra. Margareth. Tanto durante a realização de cirurgias, quanto no pós-operatório, os profissionais podem e devem atuar no controle da dor. “Mais de 90% dos pacientes do Hospital de Amor sofrem com dor. Os tratamentos, por mais tecnológicos que sejam, podem trazer desconforto e sofrimento, por isso esse nosso trabalho com tratamentos integrativos e ações intervencionistas são tão importantes. É tudo pelo bem do paciente!”, finaliza.
Pacientes do HA que desejam passar pelo ambulatório da dor, podem solicitar ao médico um pedido de encaminhamento. A equipe avaliará o caso e iniciará o atendimento. O ‘Ambulatório da dor’ está localizado no Centro Especializado em Reabilitação do HA, em Barretos (SP).
Conheça a história do Antônio Marcos Lessi, diagnosticado com Condrossarcoma – um tipo de câncer ósseo maligno que se origina nas células da cartilagem e que causa dores intensas – que viu sua vida mudar completamente ao iniciar tratamento no ‘Ambulatório da dor’.

Mais um “Outubro Rosa” chegando ao fim! Enquanto a campanha internacionalmente conhecida (que neste ano contou com o apoio da madrinha Aline Lima) tem o objetivo de conscientizar a população sobre a importância da prevenção e do diagnóstico precoce do câncer de mama, o Hospital de Amor vai além! Há mais de 60 anos, a instituição reforça a necessidade de ampliar o acesso ao tratamento – o que contribui para a redução das taxas de mortalidade – e se preocupa em alertar a sociedade sobre a relevância do trabalho de rastreamento realizado por meio de suas unidades fixas e móveis, contra todos os tipos de câncer.
Prevenção salva vidas!
A maior arma no combate ao câncer é a prevenção! No Brasil, o câncer de mama tornou-se um problema de saúde púbica em ascensão, com mais de 70 mil mulheres sendo diagnosticadas todos os anos. Apesar dos números alarmantes, a busca pelo diagnóstico precoce se estende para todos os tipos da doença.
Sabendo que a ‘Prevenção Salva Vidas’, o HA dedica grande parte de seus esforços ao rastreamento do câncer, desenvolvendo projetos que oferecem excelência e humanização na realização de exames preventivos gratuitos à população. São 23 unidades fixas de prevenção espalhadas pelo país, realizando um trabalho completo de rastreamento, diagnóstico e tratamento da doença.
Confira onde estão localizadas as unidades fixas de prevenção do HA, os exames oferecidos, horário de atendimento, endereço e contato. Agende seus exames e cuide da sua saúde!
Acre
• Instituto de Prevenção de Rio Branco (AC)
Exames preventivos de: mama, colo do útero, pele e boca
Atendimento: das 7h às 17h
Contato: (68) 3213 5500
Endereço: Rodovia Via Verde, nº 3013, CEP: 69.906-644
Alagoas
• Instituto de Prevenção de Arapiraca (AL)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (82) 3530 6600
Endereço: Al220, bairro Senador Arnon de Melo, CEP: 57.315-745 (em frente Garden Shopping)
Amapá
• Instituto de Prevenção de Macapá (AP)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (96) 3312 6600
Endereço: Rua Carlos Daniel, nº 456, CEP: 68.908-002
Bahia
• Instituto de Prevenção de Juazeiro (BA)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (74) 3614 9850
Endereço: Travessa São Miguel, CEP: 48.903-045
Maranhão
• Instituto de Prevenção de Imperatriz (MA)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (99) 3529 9360
Endereço: Av. Nossa Senhora de Fátima, CEP: 65.911-600
Mato Grosso do Sul
• Instituto de Prevenção de Campo Grande (MS)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 7h às 17h
Contato: (67) 3304 6600
Endereço: Av. Vereador Thyrson de Almeida, nº 3103, CEP: 79.085-040
• Instituto de Prevenção de Dourado (MS)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (67) 3410 6600
Endereço: Izzat Bussuan, nº 1795, CEP: 79.725-100
• Instituto de Prevenção de Nova Andradina (MS)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (67) 3449 0650
Endereço: Av. Paulo Prata, nº 488, CEP: 79.752-902
Mato Grosso
• Instituto de Prevenção de Alta Floresta (MT)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (66) 3517 6640
Endereço: Av. Paulo Pires Pereira, nº 221, CEP: 78.580-000
• Instituto de Prevenção de Colider (MT)
• Instituto de Prevenção de Sinop (MT)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (66) 3517 6601
Endereço: Rodovia dos Pioneiros km 02 MT 222, CEP: 78.559-899 (Zona Rural) – Caixa Postal 351
Minas Gerais
• Instituto de Prevenção de Patrocínio (MG)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (34) 3469 5871
Endereço: Av. Radialista Pedro Alves do Nascimento, nº 2010, CEP: 38.741-156
• Instituto de Prevenção de Unaí (MG)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (38) 3493 4622
Endereço: Rua Belgica, nº 410, CEP: 38.618-101
Paraíba
• Instituto de Prevenção de Campina Grande (PB)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (83) 2101 5901
Endereço: Av. Marechal Floriano Peixoto, nº 2725, CEP: 58.402-000
Rondônia
• Instituto de Prevenção de Ji-Paraná (RO)
Exames preventivos de: mama, colo do útero, pele e boca
Atendimento: das 8h às 17h
Contato: (69) 3411 6600
Endereço: Rua Maria Mendes Messias, nº 495, CEP: 76.906-770
• Instituto de Prevenção de Porto Velho (RO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (69) 4009 9008
Endereço: End. Rodovia BR 364, km 15 (sentido Candeias do Jamari), CEP: 76.834-899
• Instituto de Prevenção de Vilhena (RO)
Exames preventivos de: mama, colo do útero e boca
Atendimento: das 8h às 17h
Contato: (69) 2101 0101
Endereço: Avenida Jo Sato, nº 261, CEP: 76.980-737
Roraima
• Instituto de Prevenção de Boa Vista (RR)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (95) 3621 5001
Endereço: Via das Flores, nº 1560, CEP: 69.309-366
São Paulo
• Instituto de Prevenção de Barretos (SP)
Exames preventivos de: mama, colo do útero, pele, boca, colón
Atendimento: das 7h às 17h
Contato: (17) 3321 6626
Endereço: Av. do Ébano, nº 165-1, CEP: 14.784-384
• Instituto de Prevenção de Fernandópolis (SP)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (17) 3465 5560
Endereço: Dr. Antônio Milton Zmbom, nº 1510, CEP: 15.608-372
Sergipe
• Instituto de Prevenção de Lagarto (SE)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (79) 3632 6600
Endereço: Av. Hospital de Amor, nº 13, CEP: 49.400-000
Tocantins
• Instituto de Prevenção de Araguaína (TO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (63) 3413 6000
Endereço: Rua das Colinas, nº 768, CEP: 77.825-247
• Instituto de Prevenção de Palmas (TO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (63) 3212 9400
Endereço: Quadra ACSU SO 110, Avenida NS1, CEP: 77.018-394
Unidades fixas de prevenção em implementação:
Juazeiro do Norte (CE)
Rondonópolis (MT)
Uberlândia (MG)
Garanhuns (PE)
Teresina (PI)
Publicado em 31 de out de 2025 | Destaques, Institucional, Prevenção, Diagnóstico e Tratamento

Há certas notícias que chegam sem pedir licença em nossas vidas; elas têm o poder de trazer confronto na rotina como um vendaval que desarruma todas as certezas. Quase como uma forte e inesperada chuva de verão, que costuma fazer muitos estragos. Para a jovem arquiteta Priscila Forcel, de Itápolis, no interior de São Paulo, essa tempestade veio em janeiro de 2022. Aos 27 anos, ela se viu diante de um diagnóstico que ninguém espera: o câncer do colo do útero.
O Hospital de Amor, em Barretos (SP), não surgiu em sua vida por acaso; surgiu como um porto seguro após um exame de rotina, o Papanicolaou, que Priscila realizou durante uma campanha municipal. Ali, a arquiteta, acostumada a traçar linhas para desenvolver suas plantas de construção, viu na ciência, ao lado da fé, uma nova história em sua vida.
“No início, senti medo, confusão e revolta”, confessa a jovem, hoje com 30 anos. É a reação humana, o primeiro degrau do enfrentamento. Mas, para ela, o diagnóstico não foi um ponto final, e sim uma ‘virada de chave’. Onde muitos veem o abismo, a arquiteta buscou os alicerces de sua fé. “Entendi que Deus iria me fortalecer e tirar algo de bom daquela situação. O diagnóstico foi doloroso, mas o Senhor me sustentou quando eu não tinha forças”, revela.
Nesse processo de tratamento e cura, a paciente descobriu que o Hospital de Amor faz jus ao nome que carrega. Para além da excelência técnica e dos equipamentos de ponta, o que a marcou foi o olhar. Ela descreve uma medicina que não se limita a tratar o tumor, mas que se ocupa da alma, do emocional e da esperança de quem está no leito.
Um tempo para desacelerar
A mulher que antes vivia no ‘automático’, como tantos de nós, abarrotados pela urgência do mundo, encontrou no tratamento uma nova ‘passada’ para o tempo. Priscila redescobriu o prazer nas mãos. Ela encontrou no crochê e na pintura, cores para aguardar durante os atendimentos, para colocar os pensamentos em ordem. Na fotografia, viu a oportunidade de criar memórias infinitas, e na cozinha, aprendeu mais sobre o poder da comunhão no convívio familiar. “Aprendi que o tempo é precioso e que a vida é um presente diário”, diz ela. O câncer, em sua visão, foi um processo de renascimento.
O futuro está logo ali
Longe de se deixar entristecer, a mestra em Engenharia Urbana projeta o amanhã com a fé de quem conhece bem o terreno onde pisa. Seu maior sonho? Conseguir transformar sua experiência pessoal em motivação para produzir conhecimento que mude realidades de fato.
Para as mulheres que hoje recebem a notícia que ela recebeu há três anos, o conselho de Priscila é direto e carregado de uma serenidade conquistada com lágrimas e muita resiliência: “O câncer não é um castigo, nem o fim da história. Ele é um processo, e processos passam”.
Ao falar da equipe que a atendeu em Barretos, a emoção transborda. Os olhos brilham de gratidão. Para Priscila, a equipe que cuidou dela são “anjos por toda parte” e “respostas de oração”. Na ‘planta’ da cura desenhada por ela, o Hospital de Amor é mais que um hospital; é o lugar onde a ciência de ponta se curva diante do milagre da dedicação e o amor ao próximo.
Priscila Kauana Barelli Forcel sobreviveu. Mais do que isso: ela aprendeu a viver com presença. E, em sua história, a arquitetura da vida revelou-se muito mais bela e resistente do que qualquer estrutura de concreto. “Meu maior sonho é seguir como pesquisadora, produzir conhecimento que ajude a transformar realidades e, ao mesmo tempo, viver uma vida com propósito, saúde e fé. Quero usar tudo o que vivi, inclusive o câncer, como combustível para fazer algo maior”. É com estas palavras que Priscila nos encoraja a continuar salvando vidas!


O dia 19 de fevereiro de 2026 foi de grandes conquistas e celebrações no Hospital de Amor, em Barretos (SP). Diretores, médicos e colaboradores da instituição se reuniram para comemorar os 40 anos de fundação do departamento de hematologia no HA e os 40 anos de atuação do seu fundador, o médico hematologista Dr. Gilberto Colli.
Desde 1986, o setor de hematologia do HA desenvolve um trabalho altamente especializado, voltado ao diagnóstico, tratamento e acompanhamento de pacientes com doenças hematológicas malignas, como leucemias, linfomas, mielomas entre outros diagnósticos. A atuação da equipe é multidisciplinar e integrada a diferentes áreas da instituição, garantindo atendimento humanizado, protocolos atualizados, acesso a terapias modernas e acompanhamento contínuo dos pacientes em todas as fases do tratamento.
“Celebrar 40 anos da hematologia do HA representa o reconhecimento de uma trajetória marcada por compromisso, excelência e inovação. Para a instituição, é a consolidação de um serviço que se tornou referência nacional no cuidado onco-hematológico. Para os pacientes, é a reafirmação da confiança em uma equipe experiente, que alia conhecimento técnico, tecnologia e acolhimento humano que são pilares que sempre caracterizaram o Hospital de Amor”, afirmou a enfermeira coordenadora do setor, Josiane Marini.

Quando o assunto é oncologia, a hematologia desempenha um papel estratégico e muito importante, já que muitas neoplasias têm origem no sangue e no sistema linfático. “O suporte hematológico é fundamental para pacientes em tratamento oncológico, que frequentemente necessitam de acompanhamento de alterações sanguíneas decorrentes da própria doença, quimioterapia e radioterapia. Dessa forma, o setor contribui diretamente para a segurança terapêutica, controle de complicações e melhores desfechos clínicos”, afirmou a enfermeira.
Atualmente, o departamento conta com uma estrutura moderna, 10 leitos na unidade de internação e 11 leitos no ambulatório – utilizados para infusão de quimioterapias e intercorrências – além de integração com centros de pesquisa, protocolos internacionais e apoio laboratorial avançados (permitindo diagnósticos cada vez mais precisos e tratamentos individualizados).
O setor conta com uma equipe multiprofissional, formada por cinco médicos hematologistas e um médico na pesquisa clínica, além de uma supervisora de enfermagem responsável pela unidade de ambulatório e internação. Já no ambulatório, o departamento se divide em: três enfermeiras, cinco técnicos em enfermagem e um administrativo. Na unidade de internação são seis enfermeiros e 12 técnicos em enfermagem; e na equipe multiprofissional são: psicólogo, assistente social, fisioterapeuta, nutricionista e dentista. “Esse trabalho conjunto garante cuidado integral ao paciente, desde o diagnóstico até o acompanhamento pós-tratamento”, conta Josiane.
Durante a celebração, o HA também teve a honra de homenagear o médico que atuou na criação do departamento, ao lado do Dr. Paulo Prata (in memoriam). O presidente do Hospital de Amor, Henrique Prata, enalteceu o trabalho do Dr. Gilberto Colli na unidade, destacando que o profissional herdou as características humanitárias de seu pai (o fundador do HA).
“O Dr. Giberto Colli representa liderança, pioneirismo e compromisso com a missão institucional. Sua atuação ao longo desses anos contribuiu para a consolidação da hematologia como referência dentro do Hospital de Amor. Mais do que um profissional de excelência, ele é inspiração para a equipe, exemplo de dedicação aos pacientes e à evolução constante do serviço”, declarou a profissional.

Reafirmando o compromisso com a excelência, tecnologia e inovação, e marcando esse novo capítulo na história do setor hematologia do Hospital de Amor, a instituição inaugurou, também no último dia 19/02, seu novo Laboratório de Análises Clínicas – uma estrutura essencial para o atendimento oferecido a milhares de crianças, adultos e idosos todos os dias.
“O Laboratório de Análises Clínicas em um hospital oncológico vai muito além do suporte diagnóstico convencional. Ele ocupa a posição central e estratégica no cuidado ao paciente com câncer, atuando em todas as fases da doença do diagnóstico ao monitoramento do tratamento e a detecção precoce de complicações. A qualidade e a agilidade dos resultados impactam diretamente na tomada de decisão médica”, finaliza a enfermeira.
A ação foi possível graças ao gesto de extremo amor da Dra. Salua Iucif (in memoriam), que doou recursos para a construção do espaço. A cerimônia de inauguração contou com a presença de colaboradores do HA, diretores e familiares da médica.
O novo laboratório oferece uma infraestrutura moderna, equipamentos de última geração, ampliação da capacidade de processamento de exames e ambientes organizados para garantir eficiência, segurança e qualidade. Além disso, proporciona melhores condições de trabalho para a equipe, favorecendo integração entre os setores e otimização dos fluxos laboratoriais.

O Hospital de Amor, referência internacional em oncologia, deu mais um importante passo no tratamento de câncer ocular com a inauguração do “Centro de Tratamento de Melanoma Uveal”.
O grande diferencial com a inauguração desse centro do Hospital de Amor, em Barretos (SP), é que a instituição passará a realizar o procedimento de braquiterapia ocular em larga escala, e devido à alta tecnologia, poderá tratar tumores de maior tamanho e com menos efeitos colaterais. Hoje, no Brasil, especialmente no Sistema Único de Saúde (SUS), ainda há pouca disponibilidade de centros especializados para o tratamento desse tipo de câncer. Os pacientes raramente têm acesso a tratamentos que preservem o olho e a testes moleculares que ajudam a prever o risco de metástases e guiar o acompanhamento da doença.
Com a criação desse centro no HA, será possível oferecer diagnóstico e tratamento de forma mais rápida, organizada e moderna, melhorando o cuidado e aumentando a chances de cura, preservando o olho e a visão, quando possível. “O paciente não vai mais precisar ser submetido a um tratamento mutilador. A braquiterapia oferece a mesma chance de cura que a enucleação, mas sem a necessidade futura de próteses oculares, preservando a estética e, em muitos casos, a visão”, explica o oftalmologista do HA, em Barretos, Dr. Tomás de Oliveira Castro Teixeira Pinto.
“Outros serviços já ofereceram a braquiterapia ocular no Sistema Único de Saúde (SUS), mas não com essa tecnologia de ponta. Para o SUS, a principal importância é o acesso: serviços que oferecem braquiterapia são poucos e insuficientes, geralmente só conseguindo tratar tumores pequenos devido à tecnologia disponível. Na rede privada o tratamento é muito caro, fora da realidade da maioria dos pacientes”, destaca o médico oftalmologista do HA, em Barretos (SP), Dr. Roque Lima de Souza.

Braquiterapia ocular
Diferente da radioterapia convencional, que emite radiação de uma fonte externa, a braquiterapia ocular é uma modalidade de radioterapia, na qual, uma placa contendo sementes radioativas de Iodo-125 é cirurgicamente posicionada no globo ocular, permitindo que a radiação seja direcionada precisamente ao tumor, preservando ao máximo os tecidos saudáveis e minimizando danos à visão do paciente. Essa placa fica acoplada no local por um período específico, geralmente de dois a sete dias, a depender do tipo do tumor, tamanho e da atividade radioativa das sementes.
O Hospital de Amor dispõe das placas de braquiterapia e do sistema de planejamento mais modernos, o que permite oferecer tratamentos extremamente personalizados e eficientes, aumentando as chances de cura e reduzindo os efeitos adversos da radioterapia.
“Para o planejamento da braquiterapia oftálmica, é utilizado um software específico, que consegue, a partir de imagens diagnósticas do olho do paciente como tomografia computadorizada, ultrassom e imagem de fundo ocular, fazer uma reconstrução tridimensional do olho, gerando um mapa completo, contendo a localização precisa da lesão e todas as coordenadas de onde a placa deve ser fixada. Nesse sistema é possível inserir todas as informações das sementes de Iodo-125 disponíveis na instituição, da dose prescrita pelo radioterapeuta, além de ser possível simular o planejamento sob diferentes placas. Após o usuário definir o número de sementes e onde elas ficarão distribuídas na placa, o sistema faz um cálculo da distribuição da dose de radiação na lesão e nas estruturas saudáveis dentro do olho”, explica o físico médico especialista em radioterapia e coordenador do Departamento de Física Médica e Radioterapia do HA, em Barretos (SP), Dr. Gustavo Costa Panissi.
A braquiterapia ocular também poderá ser realizada para o tratamento de outros tumores como retinoblastoma, tumores metastáticos, hemangiomas e carcinomas em adultos e crianças, quando a técnica for indicada.

Marco para o Hospital de Amor
A primeira cirurgia de braquiterapia ocular utilizando navegação foi feito em Renildo Santos da Conceição, 54 anos, natural do estado do Espírito Santo, que foi diagnosticado com melanoma uveal em 2024, e acreditava que o seu único tratamento seria a remoção do olho.
“Era por volta de 13h, eu estava próximo a um lavador de carro, mas eu não estava lavando o carro. Aí de repente apareceu uma neblina na minha vista. Para mim era um produto químico do sabão que causou esse embaçamento. Cheguei para trabalhar, lavei o rosto e nada, o olho ficou meio irritado, aí lavei de novo em água corrente na torneira. Não falei nada para ninguém”, conta Renildo.
O câncer estava dando sinal e Renildo marcou uma consulta com um oftalmologista, mas só conseguiu data para o próximo mês. “Foram 30 dias com a vista embaçada. Fui até uma farmácia, comprei um colírio lubrificante só para ver o que é, mas não adiantou”, declara o paciente.
Renildo passou pela consulta com o oftalmologista e precisou ser encaminhado para a Vitória, capital do Espírito Santo, para passar com um especialista. Após a realização de exames, Renildo recebeu a notícia que não seria possível realizar o tratamento no seu estado. Durante quase um ano, Renildo foi atrás de outros hospitais para conseguir se tratar, foi quando conseguiu encaminhamento para o HA. “Quando eu descobri a doença, o tumor estava pequeno, pequeno mesmo, eu fiquei um ano correndo atrás de tratamento, meu estado não tem, aí graças a Deus consegui encaminhamento para cá.” Infelizmente a visão do olho direito não conseguiu ser recuperada, mas através da braquiterapia ocular, Renildo não fará a enucleação ocular.
“Em dezembro, eu vivi um momento histórico, fui o primeiro paciente a passar por este novo tratamento aqui no hospital. O meu tumor já é bem avançado, mesmo não conseguindo preservar a visão, o importante é ficar curado e os médicos me deram uma expectativa de 90% de cura”, destaca Renildo.
E não foi só para Renildo que essa cirurgia foi histórica, para o HA e toda a equipe envolvida no projeto e que realizou a primeira braquiterapia ocular também teve um significado especial, principalmente por conseguir proporcionar um tratamento de ponta, pensado no bem-estar do e qualidade de vida do paciente.
“É gratificante poder fazer essa cirurgia com essa equipe, pois, sabemos que se não fosse a braquiterapia, o paciente, provavelmente, passaria por uma enucleação (retirada do olho). Agora, não precisamos mais mutilar o paciente, é o mesmo tratamento em termos de cura e mortalidade, mas sem o trauma da perda do globo ocular e a necessidade de prótese. A braquiterapia traz o que buscamos na medicina moderna: um tratamento mais humanizado, menos sequelas e tecnologia de ponta. A radiação é dirigida e precisa, calculada por físicos, sem espalhar para outros tecidos”, Dr. Roque.
Melanoma uveal no Brasil
O melanoma uveal é um tipo de câncer que afeta os olhos e é o mais comum entre os adultos. Embora seja raro (cerca de 5 a 7 casos por milhão de habitantes), é grave, especialmente quando diagnosticado em fases avançadas. Até 50% dos pacientes com melanoma uveal desenvolvem metástases, ou seja, o câncer se espalha para outras partes do corpo, principalmente para o fígado, em até cinco anos, devido à dificuldade do diagnóstico precoce. Nessa fase, a doença se torna extremamente letal. A análise molecular do tumor permite prever quais pacientes têm maior risco de desenvolver metástases, permitindo um acompanhamento mais próximo e individualizado.
No Brasil, especialmente no Sistema Único de Saúde (SUS), os pacientes não costumam ter acesso a esses recursos necessários para avaliar adequadamente o prognóstico da doença, dificultando o seguimento e tratamento adequados. Devido a essa carência, pesquisadores e médicos do Hospital de Amor criaram um projeto, com o objetivo de detectar e tratar com maior eficiência o melanoma uveal, denominado “Centro de Tratamento de Melanoma Uveal”.

“Centro de Tratamento de Melanoma Uveal”
O “Centro de Tratamento de Melanoma Uveal” foi criado por meio de um projeto de pesquisa do Programa Nacional de Genômica e Saúde Pública de Precisão – Genomas Brasil, financiado pelo Ministério da Saúde e executado pelo DECIT/SECTICS/MS, que tem como objetivo, além de tratar o câncer, realizar análise molecular e classificação prognóstica avançada utilizando inteligência artificial.
Devido à complexidade do tratamento, a braquiterapia ocular é oferecida em poucos hospitais, (particulares e do SUS), ocasionando, frequentemente, que o paciente seja submetido a enucleação (remoção total do olho), mesmo quando o tumor poderia ser tratado de forma menos invasiva. “Esse projeto é importante porque o melanoma uveal é um câncer raro, mas muito agressivo, que atinge o olho e pode se espalhar para outros órgãos (principalmente o fígado). Em muitos casos, quando a doença avança, as chances de cura diminuem. Estamos trazendo o que existe de mais moderno no mundo para o paciente do SUS, garantindo que a perda de um olho não seja a única opção por falta de acesso”, destaca a pesquisadora do HA e uma das autoras do projeto, Dra. Lidia Maria Rebolho Batista Arantes.
“Este projeto nasce de muitas mãos. A braquiterapia é apenas uma parte de um centro maior de melanoma uveal.
Além do tratamento, passaremos a ofertar a análise genética do tumor, algo que antes só era feito nos Estados Unidos ou Europa a custos altíssimos. Isso permite uma medicina personalizada: saber se o tumor é mais ou menos agressivo e definir se o acompanhamento será próximo ou distante. Além disso, vamos gerar dados inéditos sobre o perfil genético do melanoma na população brasileira, já que hoje dependemos de literatura estrangeira”, declara Dr. Tomás.
Com o “Centro de Tratamento de Melanoma Uveal”, a instituição espera transformar essa realidade do acesso ao tratamento de melanoma uveal através de quatro pilares:
• Braquiterapia de alta tecnologia: radiação aplicada seletivamente no tumor, preservando tecidos saudáveis.
• Análise genética e molecular: pela primeira vez no Brasil, o tumor será sequenciado para identificar o grau de agressividade, algo que antes só era realizado em centros de excelência na Europa e EUA.
• Inteligência artificial: modelos preditivos para antecipar o comportamento da doença e o risco de metástase (que atinge 50% dos casos). A pesquisa utiliza algoritmos de IA para analisar o DNA e o comportamento das células dos pacientes. Através de técnicas chamadas de clustering (agrupamento inteligente), o computador consegue identificar padrões invisíveis ao olho humano, separando os pacientes em perfis moleculares específicos.
• Biópsias minimamente invasivas: protocolos que permitem o estudo da genética da população brasileira sem comprometer a estrutura ocular.

Pesquisa em favor do paciente!
“A pesquisa é fundamental, porque no melanoma uveal nem todos os pacientes evoluem da mesma forma. Alguns casos permanecem controlados por muito tempo, enquanto outros podem apresentar metástases mesmo após o tratamento do tumor no olho. Com a pesquisa, conseguimos entender melhor como o tumor se comporta no corpo, identificar marcadores genéticos e moleculares que indicam maior risco, melhorar o acompanhamento do paciente (mais exames para quem precisa, menos exames para quem tem baixo risco), detectar metástases mais cedo, quando ainda há mais chance de tratamento, e, principalmente, preservar o olho e a visão sempre que possível, com segurança. Destacamos que, apesar de muitos estudos internacionais já terem apontado muitas características importantes do melanoma uveal, pouco se sabe sobre as características desses tumores no Brasil, reforçando a importância de desenvolvermos estudos com a nossa população”, complementa Dra. Lidia.
Encaminhamento para o HA
Com o “Centro de Tratamento de Melanoma Uveal”, o HA passará a oferecer a braquiterapia ocular não só a seus pacientes elegíveis, que já realizam o tratamento no hospital, mas também, a pacientes de outras instituições.
Médicos que tenham pacientes com casos confirmados de melanoma uveal, podem encaminhar os relatórios e documentações para a avaliação da equipe do HA, garantindo que essa tecnologia de ponta chegue a quem mais precise. Os critérios para o encaminhamento são: tumores com menos de 10mm de altura; tumores com menos de 16mm de base e doença não metastática.
Enviar e-mail com o tópico “Melanoma Uveal” contendo os dados pessoais e clínicos do paciente para: agendamentoss@hospitaldeamor.com.br.

Superação: o ato de ultrapassar limites, vencer adversidades e alcançar vitórias. Foi por meio desse propósito que o ex-segurança Jeverson Dantas Felix, natural de Araguaína (TO), se consagrou bicampeão mundial, além de campeão Pan-Americano, Sul-Americano e Brasileiro de parajiu-jitsu.
A jornada, no entanto, foi marcada por desafios severos. Em meados de 2012, Jeverson começou a apresentar uma perda progressiva de movimentos. Ao procurar orientação médica, recebeu inicialmente um diagnóstico equivocado de hanseníase. “Os primeiros sintomas foram a perda progressiva de movimentos. Recebi, inicialmente, um diagnóstico equivocado de hanseníase. Tratei essa doença por um ano e meio, sem necessidade, até que o diagnóstico correto foi fechado: eu tinha, na verdade, um tumor medular”, conta o paratleta.
O hemangioblastoma é um tumor raro, benigno e de origem vascular, classificado como Grau I pela Organização Mundial da Saúde (OMS). Por estar localizado na medula espinhal, o crescimento do tumor comprime e interrompe os sinais nervosos que comandam braços e pernas. Se não for tratado a tempo, a compressão medular pode levar à perda total ou parcial da função motora, resultando em quadros de paraplegia ou tetraplegia.
Embora o principal sintoma de Jeverson tenha sido a perda de movimentos, o quadro clínico varia conforme a localização e o tamanho do tumor, podendo incluir dores de cabeça, tontura e problemas de equilíbrio e coordenação (ataxia). O tratamento padrão é a ressecção cirúrgica (remoção do tumor).

Reabilitação
Para conseguir manter a sua autonomia, Jeverson precisou passar por um processo de reabilitação. Ainda em Brasília (DF), ele foi informado sobre o Centro Especializado em Reabilitação do Hospital de Amor, em Araguaína (TO), sua cidade natal. “O Jeverson chegou com quadro de tetraplegia devido a um tumor na medula cervical, o hemangioblastoma. Quando iniciou o tratamento aqui conosco, ele apresentava perda de força e sensibilidade nos quatro membros”, explica o médico fisiatra e diretor técnico do Centro Especializado em Reabilitação do HA, em Araguaína (TO), Dr. Thiago Fernandes.
O convite para ser atleta de parajiu-jitsu veio como um novo propósito. O que começou com vitórias discretas em movimentos básicos no tatame evoluiu para uma carreira internacional meteórica. Com apenas seis meses de treino, Jeverson já era campeão em Goiânia.
“O caso do Jeverson é inspirador, venceu e vence todos os dias as barreiras físicas e dos tabus para se tornar um multicampeão”, detalha o médico fisiatra.


O câncer tem se tornado uma das principais causas de adoecimento e morte no Brasil, refletindo não apenas o envelhecimento da população, mas também, mudanças no estilo de vida, hábitos alimentares e desigualdades no acesso aos serviços de saúde. As mais recentes estimativas do Instituto Nacional de Câncer (INCA) apontam que o país deve registrar cerca de 781 mil novos casos de câncer por ano no triênio 2026-2028, o que consolida a doença como um enorme desafio para o Sistema Único de Saúde e para toda a sociedade brasileira.
Excluindo os tumores de pele não melanoma — que têm alta incidência, mas baixa letalidade —, são previstos cerca de 518 mil diagnósticos anuais de câncer no Brasil, distribuídos de forma quase igual entre homens e mulheres. Entre os tipos mais comuns estão o câncer de próstata e de mama, que representam aproximadamente 30% dos diagnósticos em seus respectivos sexos. Outros tumores com grande impacto incluem os de cólon e reto, pulmão, estômago e colo do útero.
Fatores que influenciam o aumento dos casos
O crescimento dos casos de câncer no país é influenciado por diversos fatores, como:
– Envelhecimento populacional: o risco de muitos tipos de câncer aumenta com a idade, o que explica parte do crescimento dos números.
– Estilo de vida e comportamentos de risco: sedentarismo, alimentação inadequada, obesidade, consumo de tabaco e álcool e exposição excessiva ao sol estão associados a uma maior probabilidade de desenvolver a doença.
– Desigualdades regionais e de acesso à saúde: diferenças socioeconômicas influenciam diretamente a prevenção, rastreamento e tratamento – especialmente em regiões com menores índices de desenvolvimento humano.
– Fatores ambientais e genéticos também desempenham papéis importantes na origem de diferentes tipos de câncer.
A importância do diagnóstico precoce
A detecção precoce continua sendo uma das estratégias mais eficazes para melhorar o prognóstico de muitos cânceres. Programas de rastreamento, como o exame de mamografia, Papanicolaou e colonoscopia, são fundamentais para identificar alterações antes que se tornem avançadas. Além disso, mudanças simples nos hábitos de vida — como manter uma dieta equilibrada, praticar atividade física regularmente, evitar o tabagismo e reduzir o consumo de bebidas alcoólicas — podem reduzir significativamente o risco de câncer ao longo da vida.

Hospital de Amor: mais de seis décadas de excelência e cuidado gratuito
Neste cenário desafiador, o Hospital de Amor se destaca há mais de 60 anos como referência no combate ao câncer no Brasil. Com um modelo de atendimento inteiramente gratuito, a instituição combina excelência em diagnóstico, tratamento e pesquisa científica com um cuidado humanizado, garantindo suporte integral ao paciente e acompanhantes.
O trabalho do Hospital de Amor vai além do tratamento: envolve ações contínuas de educação em saúde, prevenção e promoção de qualidade de vida, impactando positivamente em diferentes regiões do país. Sua atuação é um exemplo de como a união entre conhecimento científico, tecnologia de ponta e humanização pode transformar o enfrentamento do câncer.
Ao oferecer suporte completo — desde exames de rastreamento até terapias complexas — o Hospital de Amor reforça a importância de um sistema de saúde forte, acessível e comprometido com a vida, em um momento em que a incidência do câncer se torna cada vez maior, e a situação mais urgente e relevante para o Brasil.
De janeiro a dezembro de 2025, o HA realizou 2.080.932 atendimentos (entre consultas, procedimentos e exames) em suas unidades de prevenção, tratamento e reabilitação espalhadas pelo Brasil. Nesse período foram atendidas 613.178 pessoas de 2.711 municípios brasileiros. Isso quer dizer que, no ano passado, o HA cuidou de alguém vindo de 48.7% das cidades do país.
Prevenção salva vidas
A maior arma no combate ao câncer é a prevenção! E sabendo que a ‘Prevenção Salva Vidas’, o HA dedica grande parte de seus esforços ao rastreamento do câncer (um trabalho amplo e consistente), desenvolvendo projetos que oferecem excelência e humanização na realização de exames preventivos gratuitos à população. São 23 unidades fixas de prevenção espalhadas pelo país, realizando um trabalho completo de rastreamento, diagnóstico e tratamento da doença.
Essa atuação permite identificar a doença em estágios iniciais, quando as chances de cura são significativamente maiores, reduzindo a mortalidade e o impacto do tratamento na vida dos pacientes. O compromisso com a prevenção reforça a missão do Hospital de Amor de salvar vidas, promovendo acesso, equidade e cuidado humanizado desde o primeiro diagnóstico.

O aumento e o envelhecimento populacional têm contribuído para a ampliação dos casos de câncer. Segundo o Instituto Nacional do Câncer (INCA), estima-se cerca de 704 mil novos casos de câncer por ano no Brasil no triênio 2023-2025. A Organização Mundial de Saúde (OMS) projeta um aumento de casos da doença no país até 2025, podendo ultrapassar 1 milhão.
“Doutor, esse tumor é câncer?”
Certamente esta pergunta está entre as mais frequentes nos consultórios médicos, especialmente nas especialidades que lidam com diagnósticos geralmente complexos, como a neurocirurgia oncológica. O temor associado à palavra câncer é compreensível e estigmatizante, alimentado por medo, ansiedade e sensação de terminalidade. Mas a medicina reforça um ponto essencial: nem todo tumor é câncer!
Segundo o coordenador do Departamento de Neurocirurgia Oncológica do Hospital de Amor, em Barretos (SP), Dr. Ismael Lombardi, tumor e câncer não são sinônimos, não são a mesma coisa. “Para nós, médicos, tumor é um termo que descreve um renascimento anormal de células, formando uma massa ou lesão”, explica o profissional.
Esse crescimento pode ocorrer em diferentes partes do corpo, inclusive no cérebro e na coluna. No entanto, a simples presença de um tumor não define malignidade e nem mesmo se tratar de doença oncológica. Um exemplo simples seria um hematoma no braço, causado por um acidente, trauma ou pancada, onde se formam os famosos ‘roxos na pele’. Esses ‘roxos’ nada mais são do que sangue que se extravasaram de vasos que se romperam no trauma e se acumulou abaixo da pele, formando uma coleção de sangue, segundo Dr. Lombardi.
Essa coleção, localizada agora onde não deveria existir, pode ser considerada uma tumoração e nada tem de relação com oncologia. Outro fator de grande confusão são os conceitos de tumores benignos e malignos. O médico explica que os tumores podem ser classificados, de maneira geral, em benignos e malignos.
Tumor maligno x tumor benigno
Os tumores malignos são aqueles que podemos chamar de câncer. Estas lesões apresentam características específicas de agressividade, conhecidas como marcas do câncer (câncer hall-marks). Entre elas, estão o crescimento descontrolado, a capacidade de escapar dos mecanismos de defesa do organismo e, principalmente, a invasão dos tecidos vizinhos e disseminação de células doentes que se implantam em outros órgãos, chamadas de metástases.
A própria origem do nome ajuda a entender esse comportamento. A palavra câncer vem do latim cancer, que significa caranguejo. A metáfora ilustra bem a doença: o corpo do caranguejo representa o tumor principal, enquanto as patas simbolizam as células que se infiltram nos tecidos adjacentes, tornando o tratamento mais complexo.
Quando o câncer apresenta comportamentos mais agressivos e se espalha por diferentes órgãos e sistemas, por meio das metástases, pode tornar o tratamento mais complexo e muitas vezes limitado. Daí a grande importância de bons hábitos de vida saudáveis, tratamento preventivo e rastreamento precoce de doença conforme os protocolos disponíveis. Claro que, infelizmente, nem todos os tipos de câncer podem ser prevenidos ou diagnosticados precocemente, mas as boas práticas em saúde podem contribuir na prevenção e rastreio precoce de muitos tipos de câncer comuns.
Já os tumores benignos apresentam crescimento mais lento, são geralmente bem delimitados e não invadem os tecidos ao redor. Eles não formam metástases e, em muitos casos, podem ser apenas acompanhados ou tratados com cirurgia ou tratamentos menos invasivos. “Na neurocirurgia, exemplos incluem meningiomas de baixo grau, schwannomas e outras lesões que não são câncer. Fora do sistema nervoso, exemplos comuns são lipomas, miomas uterinos e cistos simples, que sequer fazem parte da oncologia.
“E os tumores benignos podem virar câncer?”
Essa é outra dúvida muito comum no nosso dia a dia médico. Na maioria das vezes, tumores benignos não se transformam em malignos. Eles mantêm seu comportamento benigno ao longo do tempo. No entanto, existem situações específicas e raras em que certas lesões podem apresentar transformação maligna, especialmente quando há fatores genéticos, crescimento atípico ou alterações celulares progressivas. Por isso, o acompanhamento médico é fundamental e indispensável.
Também não é incomum observarmos pacientes que deixam de manter seguimento médico por deduzirem que, se seu tumor é benigno, não há necessidade de seguimento. E por isso podem se prejudicar e dificultar o tratamento mais a frente. Tumores benignos oncológicos, não dispensam o seguimento oncológico especializado por seu potencial de crescimento ou impacto funcional”, afirma Dr. Ismael.
O profissional esclarece que, explicadas essas características, obviamente o tratamento dos tumores é diferente entre benignos e malignos. O tratamento depende do tipo de lesão, localização, sintomas e comportamento biológico. “Lesões benignas podem ser apenas acompanhadas com exames periódicos ou tratadas com cirurgia quando causam sintomas, crescimento progressivo ou compressão de estruturas importantes, como no cérebro. Já as lesões malignas (câncer), geralmente exigem tratamento multimodal, que pode incluir cirurgia, radioterapia, quimioterapia ou terapias-alvo, dependendo do caso. O objetivo do tratamento também deve considerar as condições do paciente como um todo, o quanto o paciente suporta determinado tratamento e principalmente tentar oferecer melhora ao longo do tempo. Na neurocirurgia oncológica, o objetivo é sempre equilibrar controle da doença com preservação da função neurológica e qualidade de vida. O tratamento e os resultados esperados devem sempre ser claramente explicados ao paciente e este, uma vez ciente, concordar com as alternativas propostas”, declara.
Em geral, tratamentos que resultam em uma pior qualidade de vida para o paciente devem ser evitados. Ou seja, segundo Dr. Lombardi, entender que tumor não é sinônimo de câncer ajuda a reduzir a ansiedade e permite decisões mais conscientes sobre diagnóstico e tratamento. “A avaliação especializada é essencial para definir o comportamento da lesão e indicar a melhor abordagem, seja acompanhamento, cirurgia ou tratamento oncológico completo”, finaliza o coordenador do HA.

Receber o diagnóstico de câncer costuma desencadear uma série de sentimentos intensos, como medo, insegurança, angústia e incertezas em relação ao futuro. Ao longo do tratamento, essas emoções podem se intensificar, impactando diretamente o bem-estar, a qualidade de vida e até os relacionamentos dos pacientes e de seus familiares.
Nesse contexto, a campanha “Janeiro Branco”, que tem como objetivo conscientizar a sociedade sobre a importância da saúde mental, ganha ainda mais relevância dentro da oncologia. De acordo com a psicóloga do Hospital de Amor, Lisa Nathália de Souza Ramos, cuidar da saúde emocional faz parte do cuidado integral ao paciente. “Cuidar da mente é tão importante — e também é uma forma de tratamento — quanto a quimioterapia, a radioterapia ou a cirurgia”, afirma.
A saúde mental no enfrentamento do câncer
O impacto psicológico do câncer não ocorre apenas no momento do diagnóstico. Segundo a psicóloga, ele pode estar presente em todas as fases do processo: durante a realização de exames, no início do tratamento, diante das mudanças corporais, dos efeitos colaterais, da adaptação à nova rotina e, inclusive, após o término do tratamento.
Sintomas como ansiedade, depressão, estresse, alterações no sono, medo constante e tristeza persistente são comuns e não devem ser ignorados. Reconhecer essas emoções não é sinal de fraqueza, mas sim um passo essencial para o autocuidado e para a busca de apoio adequado.
Cuidar da mente também é tratamento
Estudos indicam que pacientes oncológicos que recebem acompanhamento psicológico apresentam melhor adesão ao tratamento, maior capacidade de enfrentamento e melhor qualidade de vida. “O suporte de profissionais da saúde mental, como psicólogos e psiquiatras, auxilia o paciente a desenvolver estratégias para lidar com o medo, a dor, as incertezas e as mudanças impostas pela doença. Esse cuidado também deve ser estendido aos familiares e cuidadores, que frequentemente vivenciam sobrecarga emocional ao longo do tratamento oncológico. Oferecer apoio a quem cuida é parte essencial desse processo”, destaca Lisa.
Para a psicóloga, o olhar sobre o paciente oncológico deve ser sempre integral, considerando não apenas a doença, mas também os aspectos físicos, emocionais, sociais e psicológicos. “Promover a saúde mental é promover dignidade, acolhimento e respeito à história de cada pessoa.”
Além do acompanhamento profissional, atitudes adotadas pelo próprio paciente também podem contribuir positivamente para o bem-estar emocional e a qualidade de vida, como:
– Reconhecer e validar suas emoções;
– Buscar apoio profissional sempre que necessário;
– Manter uma comunicação aberta com a equipe de saúde;
– Estabelecer uma rotina flexível, respeitando limites;
– Fortalecer vínculos e aceitar ajuda;
– Buscar informações em fontes seguras;
– Realizar atividades que tragam sentido, prazer e conforto;
– Praticar o autocuidado de forma contínua.
Neste mês de conscientização sobre a saúde mental, o HA reforça seu compromisso com um cuidado que vai além do tratamento da doença. Falar sobre sentimentos, buscar ajuda e acolher as próprias emoções fazem parte do cuidado integral ao paciente.
Se você ou um familiar está enfrentando o câncer, lembre-se: não é preciso passar por isso sozinho. Cuidar da mente é um ato de coragem, força e amor!

Aos 12 anos, o mato-grossense Vitor Hugo Soares de Oliveira, natural de Comodoro, já é um exemplo de resiliência e fé. Tímido com quem não o conhece, ele se transforma em um garoto falante e divertido ao lado de seus amigos. No entanto, sua rotina é marcada por uma intensa batalha contra o câncer na unidade infantojuvenil do Hospital de Amor em Barretos (SP).
Mas a história deste garoto apaixonado por futebol começou a mudar drasticamente quando ele tinha apenas 10 anos. Sua mãe, Walquiria Soares da Silva, de 35 anos, percebeu que algo estava errado. “Ele sentia enjoos e começou a perder muito peso, cerca de 8 a 10 kg”, relata Walquiria.
Inicialmente, os exames na cidade de origem apresentavam para um diagnóstico inconclusivo, e um médico chegou dizer que os sintomas eram causados por ‘vermes’. Mas a perda de peso continuava, e a persistência de Walquiria em buscar a causa real foi fundamental para que seu filho descobrisse o que estava acontecendo. “Pedi todo tipo de exame de sangue que fosse possível, porque tínhamos que descobrir o que ele tinha, já que as medicações para verme não melhoravam”, conta a mãe do paciente. Finalmente, um dos exames mostrou uma alteração no fígado. Mesmo assim, a alteração foi inicialmente ligada ao ‘suposto’ problema de vermes. “Pedi para fazerem um exame de ultrassom. A resposta do médico fez meu chão abrir: “Se você quer salvar seu filho, você corre! Ele está com câncer, e o tumor dele está muito grande já”, disse Walquiria com a voz embargada.
A família viajou para Cuiabá (MT), onde foi realizado uma biópsia inicial que se mostrou inconclusiva. Em 2023, o Hospital de Amor entrou na vida do garoto que já sofria com as dores. “A recepção aqui em Barretos foi maravilhosa. No mesmo dia, Vitor começou a passar mal e precisou ser internado. A agilidade do HA impressionou: em uma semana, todos os exames foram refeitos, incluindo biópsia e ressonância, e em apenas 20 dias, Vitor Hugo já iniciava a sua primeira sessão de quimioterapia”, conta a vendedora.
O garoto precisou viajar até Barretos para iniciar o tratamento do sarcoma embrionário no fígado – trata-se de uma neoplasia que acomete principalmente crianças na faixa etária entre 6 e 10 anos de idade. Vitor e sua mãe lembram que o tratamento foi bem doloroso, pois as quimioterapias exigiram longas internações e trouxeram complicações sérias, como sangramento e trombose no baço e estômago. Por conta da trombose, o tratamento não pôde avançar para cirurgia ou radioterapia, ficando limitado à quimioterapia. Essa limitação fez com que o tumor no fígado evoluísse. “Após um período de dois anos e três meses de tratamento, o terceiro protocolo de quimioterapia não teve mais o efeito desejado. Atualmente, ele é paciente dos cuidados paliativos”, explica Walquiria.

Apesar dos desafios, Vitor Hugo é um apaixonado pela vida e pelo rubro-nega carioca. Ele é torcedor do Flamengo e ama ver seu time em campo. Vitor encontra no esporte e em seus sonhos sua maior motivação. Seu maior desejo, surpreendentemente, é ser padre. “Ele fala que vai ser padre, acompanha na internet e até conversou algumas vezes com o Padre Túlio aqui do hospital”, revela a mãe ao lembrar do papo entre seu filho e o capelão do HA.
Para Vitor, o Hospital de Amor tem um significado especial: “Ele fala que o hospital salvou a vida dele, porque se a gente não tivesse vindo para cá, eu creio que a gente não teria mais ele aqui”, conta a mãe com os olhos marejados.
A notícia de que o tumor evoluiu, quatro meses atrás, foi o momento mais difícil para a família. A mãe revela que o filho chorou, com medo de morrer. “Hoje, porém, amparado pela fé e pelo acompanhamento psicológico, ele está mais calmo”, explica ela.
Vitor participa ativamente do projeto do jornalzinho do HA ao lado de outras crianças pacientes, recebendo grande destaque pelo seu empenho durante as coberturas ‘jornalísticas’. Ele se recorda do dia em que ‘cobriram’ o Baile de Debutantes, festa já tradicional realizada por voluntários que alegra a vida dos pacientes e de seus familiares, principalmente seu pai, Osias Pereira da Silva, e sua irmã caçula, Ana Vitória Soares da Silva.
Questionada sobre o que Vitor Hugo significa para ela, a resposta de Walquiria é imediata: “Ele é a minha vida, um pedaço de mim. Sem ele, eu não sei o que seria”. Com a fé e a gratidão ao Hospital de Amor, que oferece toda a rede de apoio que não teriam em casa (a 12 horas de viagem de Cuiabá), Walquiria deixa uma mensagem essencial para outras mães que recebem um diagnóstico semelhante: “Aproveitem cada dia. Vivam um dia de cada vez. O amanhã é muito incerto”.
Alguém dúvida de que a família e amigos de Vitor já adotaram um trecho do hino do ‘Mengão’ pra celebrar a vida de garoto?!
“É meu maior prazer vê-lo brilhar
Seja na terra, seja no mar
Vencer, vencer, vencer”.

Como a própria definição diz, DOR: uma experiência sensorial e emocional desagradável, associada a uma lesão real ou potencial no corpo, que sinaliza que algo está errado. A médica anestesiologista e especialista em medicina chinesa no Centro Especializado do Hospital de Amor, em Barretos (SP), Dra. Margareth Kath Lucca, define como “…um sentimento subjetivo que está relacionado não só com as situações que o corpo vive, mas com os acontecimentos psicológicos que essa pessoa já viveu”.
A grande questão e um dos maiores desafios nesse sentido é que: “a dor do tratamento oncológico, é diferente!”. Para atender uma demanda crescente de pacientes com dor na instituição, a equipe multidisciplinar do Centro Especializado em Reabilitação do HA, em Barretos (SP) – composta por fisioterapeutas, psicólogos, fonoaudiólogos, terapeutas ocupacionais, educadores físicos, médicos fisiatras, neurocirurgião e anestesiologista – criaram o ‘Ambulatório da dor’.
Destinado a atender todos os pacientes em tratamento no Hospital de Amor, o projeto tem o objetivo de diminuir o sofrimento da pessoa que sofre com dor, seja ela causada por conta de procedimentos realizados durante o processo de cura (como dores decorrentes de cirurgias, quimioterapias, entre outros), ou seja por conta de sequelas do próprio tratamento. Em qualquer uma das situações, a missão é uma só: melhorar a qualidade de vida do paciente!
“No Ambulatório da dor, a gente sempre vai enxergar o ser humano como um todo, não unicamente a dor que ele traz. Além do câncer, que priva o paciente de muitas coisas, inclusive de sonhos, existem conflitos familiares, instabilidade financeira, distância da família, e outros problemas vividos por essas pessoas que causam desconfortos, como a dor. Por isso, contamos com uma equipe tão completa, capacitada e dedicada atuando no controle da dor”, afirma Dra. Margareth.
De acordo com a médica, o primeiro passo desse processo é entender as questões pessoais de cada um desses pacientes para, só depois, com o tempo e uma anamnese detalhada, poder chegar em uma avaliação psicogênica para ‘palpar’ e ‘enxergar’ a dor. “Os resultados desse trabalho estão sendo muito positivos. A gente consegue ver pessoas sendo recuperadas, recuperando a sua qualidade de vida, a sua alegria em viver, realizando seus afazeres na sociedade, na família, e tudo que é importante”, conta.
Paciente oncológico sofre de dor crônica?
“Com certeza!”, declara a médica anestesiologista. Mas, a boa notícia é que as técnicas, especialmente as que são aplicadas no cuidado da dor durante a cirurgia e no pós-operatório imediato, já são bastante salientes. “Estamos tendo um grande avanço neste ponto, pois os médicos, em seus atendimentos, já conseguem perceber a potencialidade da dor de um paciente e a capacidade dela se tornar crônica, então ele já ‘saí na frente’, buscando alternativas como o ambulatório da dor para que isso não aconteça. O importante é conseguir diminuir o tempo de dor, porque quanto mais tempo, mais difícil dessa dor deixar de existir, tornando-se crônica”.
Existe prevenção para a dor?
“Sim”, afirma Dra. Margareth. Tanto durante a realização de cirurgias, quanto no pós-operatório, os profissionais podem e devem atuar no controle da dor. “Mais de 90% dos pacientes do Hospital de Amor sofrem com dor. Os tratamentos, por mais tecnológicos que sejam, podem trazer desconforto e sofrimento, por isso esse nosso trabalho com tratamentos integrativos e ações intervencionistas são tão importantes. É tudo pelo bem do paciente!”, finaliza.
Pacientes do HA que desejam passar pelo ambulatório da dor, podem solicitar ao médico um pedido de encaminhamento. A equipe avaliará o caso e iniciará o atendimento. O ‘Ambulatório da dor’ está localizado no Centro Especializado em Reabilitação do HA, em Barretos (SP).
Conheça a história do Antônio Marcos Lessi, diagnosticado com Condrossarcoma – um tipo de câncer ósseo maligno que se origina nas células da cartilagem e que causa dores intensas – que viu sua vida mudar completamente ao iniciar tratamento no ‘Ambulatório da dor’.

Mais um “Outubro Rosa” chegando ao fim! Enquanto a campanha internacionalmente conhecida (que neste ano contou com o apoio da madrinha Aline Lima) tem o objetivo de conscientizar a população sobre a importância da prevenção e do diagnóstico precoce do câncer de mama, o Hospital de Amor vai além! Há mais de 60 anos, a instituição reforça a necessidade de ampliar o acesso ao tratamento – o que contribui para a redução das taxas de mortalidade – e se preocupa em alertar a sociedade sobre a relevância do trabalho de rastreamento realizado por meio de suas unidades fixas e móveis, contra todos os tipos de câncer.
Prevenção salva vidas!
A maior arma no combate ao câncer é a prevenção! No Brasil, o câncer de mama tornou-se um problema de saúde púbica em ascensão, com mais de 70 mil mulheres sendo diagnosticadas todos os anos. Apesar dos números alarmantes, a busca pelo diagnóstico precoce se estende para todos os tipos da doença.
Sabendo que a ‘Prevenção Salva Vidas’, o HA dedica grande parte de seus esforços ao rastreamento do câncer, desenvolvendo projetos que oferecem excelência e humanização na realização de exames preventivos gratuitos à população. São 23 unidades fixas de prevenção espalhadas pelo país, realizando um trabalho completo de rastreamento, diagnóstico e tratamento da doença.
Confira onde estão localizadas as unidades fixas de prevenção do HA, os exames oferecidos, horário de atendimento, endereço e contato. Agende seus exames e cuide da sua saúde!
Acre
• Instituto de Prevenção de Rio Branco (AC)
Exames preventivos de: mama, colo do útero, pele e boca
Atendimento: das 7h às 17h
Contato: (68) 3213 5500
Endereço: Rodovia Via Verde, nº 3013, CEP: 69.906-644
Alagoas
• Instituto de Prevenção de Arapiraca (AL)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (82) 3530 6600
Endereço: Al220, bairro Senador Arnon de Melo, CEP: 57.315-745 (em frente Garden Shopping)
Amapá
• Instituto de Prevenção de Macapá (AP)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (96) 3312 6600
Endereço: Rua Carlos Daniel, nº 456, CEP: 68.908-002
Bahia
• Instituto de Prevenção de Juazeiro (BA)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (74) 3614 9850
Endereço: Travessa São Miguel, CEP: 48.903-045
Maranhão
• Instituto de Prevenção de Imperatriz (MA)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (99) 3529 9360
Endereço: Av. Nossa Senhora de Fátima, CEP: 65.911-600
Mato Grosso do Sul
• Instituto de Prevenção de Campo Grande (MS)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 7h às 17h
Contato: (67) 3304 6600
Endereço: Av. Vereador Thyrson de Almeida, nº 3103, CEP: 79.085-040
• Instituto de Prevenção de Dourado (MS)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (67) 3410 6600
Endereço: Izzat Bussuan, nº 1795, CEP: 79.725-100
• Instituto de Prevenção de Nova Andradina (MS)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (67) 3449 0650
Endereço: Av. Paulo Prata, nº 488, CEP: 79.752-902
Mato Grosso
• Instituto de Prevenção de Alta Floresta (MT)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (66) 3517 6640
Endereço: Av. Paulo Pires Pereira, nº 221, CEP: 78.580-000
• Instituto de Prevenção de Colider (MT)
• Instituto de Prevenção de Sinop (MT)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (66) 3517 6601
Endereço: Rodovia dos Pioneiros km 02 MT 222, CEP: 78.559-899 (Zona Rural) – Caixa Postal 351
Minas Gerais
• Instituto de Prevenção de Patrocínio (MG)
Exames preventivos de: mama e colo do útero
Atendimento: das 7h às 17h
Contato: (34) 3469 5871
Endereço: Av. Radialista Pedro Alves do Nascimento, nº 2010, CEP: 38.741-156
• Instituto de Prevenção de Unaí (MG)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (38) 3493 4622
Endereço: Rua Belgica, nº 410, CEP: 38.618-101
Paraíba
• Instituto de Prevenção de Campina Grande (PB)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (83) 2101 5901
Endereço: Av. Marechal Floriano Peixoto, nº 2725, CEP: 58.402-000
Rondônia
• Instituto de Prevenção de Ji-Paraná (RO)
Exames preventivos de: mama, colo do útero, pele e boca
Atendimento: das 8h às 17h
Contato: (69) 3411 6600
Endereço: Rua Maria Mendes Messias, nº 495, CEP: 76.906-770
• Instituto de Prevenção de Porto Velho (RO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (69) 4009 9008
Endereço: End. Rodovia BR 364, km 15 (sentido Candeias do Jamari), CEP: 76.834-899
• Instituto de Prevenção de Vilhena (RO)
Exames preventivos de: mama, colo do útero e boca
Atendimento: das 8h às 17h
Contato: (69) 2101 0101
Endereço: Avenida Jo Sato, nº 261, CEP: 76.980-737
Roraima
• Instituto de Prevenção de Boa Vista (RR)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (95) 3621 5001
Endereço: Via das Flores, nº 1560, CEP: 69.309-366
São Paulo
• Instituto de Prevenção de Barretos (SP)
Exames preventivos de: mama, colo do útero, pele, boca, colón
Atendimento: das 7h às 17h
Contato: (17) 3321 6626
Endereço: Av. do Ébano, nº 165-1, CEP: 14.784-384
• Instituto de Prevenção de Fernandópolis (SP)
Exames preventivos de: mama, colo do útero e pele
Atendimento: das 8h às 17h
Contato: (17) 3465 5560
Endereço: Dr. Antônio Milton Zmbom, nº 1510, CEP: 15.608-372
Sergipe
• Instituto de Prevenção de Lagarto (SE)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (79) 3632 6600
Endereço: Av. Hospital de Amor, nº 13, CEP: 49.400-000
Tocantins
• Instituto de Prevenção de Araguaína (TO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (63) 3413 6000
Endereço: Rua das Colinas, nº 768, CEP: 77.825-247
• Instituto de Prevenção de Palmas (TO)
Exames preventivos de: mama e colo do útero
Atendimento: das 8h às 17h
Contato: (63) 3212 9400
Endereço: Quadra ACSU SO 110, Avenida NS1, CEP: 77.018-394
Unidades fixas de prevenção em implementação:
Juazeiro do Norte (CE)
Rondonópolis (MT)
Uberlândia (MG)
Garanhuns (PE)
Teresina (PI)
Publicado em 31 de out de 2025 | Destaques, Institucional, Prevenção, Diagnóstico e Tratamento