- Home
- Projeto pioneiro do Hospital de Amor apresenta resultados positivos no diagnóstico precoce de melanoma
Projeto pioneiro do Hospital de Amor apresenta resultados positivos no diagnóstico precoce de melanoma

Em julho de 2023, o Hospital de Amor deu início a um projeto promissor que tinha como ideia principal fazer uso da tecnologia para levar prevenção e diagnóstico precoce do câncer de pele – incluindo o melanoma – para o maior número de pessoas, de forma simples e rápida. Menos de dois anos após o seu início, o ‘Projeto Retrate’ apresenta resultados positivos: identificou cerca de 200 cânceres de pele, sendo 12 deles do tipo melanoma, que apesar de ser menos comum, merece atenção, pois é considerado um tipo mais grave da doença, devido à sua alta possibilidade de provocar metástase (que é disseminação do câncer para outros órgãos) e alto índice de mortalidade quando diagnosticado tardiamente.
Com fomento do Programa Nacional de Apoio à Atenção Oncológica – PRONON, implantado pelo Ministério da Saúde para incentivar ações e serviços desenvolvidos por entidades, associações e fundações privadas sem fins lucrativos no campo da oncologia, em sua primeira etapa, o projeto instalou, em Barretos (SP), uma cabine fotográfica de autoatendimento, que ficou disponível para a população em tempo integral, de forma 100% gratuita e em local de grande circulação. Além disponibilizar um aplicativo para dispositivos móveis, também de forma gratuita, que possibilita acesso de onde o paciente estiver, com mais privacidade.

Segundo a doutora em Oncologia e uma das pesquisadoras do ‘Projeto Retrate’, a iniciativa representa um avanço concreto para o SUS ao ampliar o acesso da população a consultas especializadas em dermatologia, com agilidade no diagnóstico e início rápido do tratamento. “Iniciativas como essa mostram como a tecnologia e a inovação podem ser aliadas para garantir atendimento de qualidade, especialmente para quem mais precisa. No câncer de pele, em especial para o melanoma, o tempo é decisivo, e oferecer esse cuidado de forma acessível e eficiente pode significar salvar vidas”, ressalta.
Segundo o Ministério da Saúde, em todo o Brasil foram registrados 28.354 atendimentos relacionados ao câncer de pele do tipo melanoma entre janeiro de 2023 e julho de 2024. O mesmo período registrou mais de 110 mil atendimentos relacionados ao câncer de pele não melanoma, o tipo mais comum de câncer no mundo.
A cabine
A cabine, atualmente instalada no North Shopping Barretos, é composta por diferentes experiências de usuário diferentes, que incluem também levar conhecimento e conscientização de forma autônoma para quem passa pelo local. O lado A tem como objetivo educar a população sobre câncer de pele, fatores de risco, prevenção e como identificá-lo por meio de atividades lúdicas e explicativas com vídeos lúdicos em linguagem de fácil compreensão. O lado B permite que as pessoas usem uma câmera UV para ver como protetor solar funciona e por que é importante, fornecendo amostra de filtro solar e gerando fotos de antes e depois do uso. Na frente, há uma estação com telas sensíveis ao toque e uma câmera de alta resolução onde as pessoas podem preencher um formulário de inscrição, assinar um termo de consentimento informado, responder algumas perguntas e enviar fotos das lesões de pele para serem avaliadas por teledermatologia no Hospital de Amor.
O ‘Projeto Retrate’ conquistou o Prêmio Veja Saúde & Oncoclínicas de Inovação Médica 2023, na categoria Tecnologias Diagnósticas. Este reconhecimento destaca a contribuição significativa do projeto para o diagnóstico precoce do câncer de pele.

Um trabalho que salva vidas!
Um dos beneficiados pelo projeto do HA, que une pesquisa, inovação e prevenção, é o pequeno Arthur Dourado, de 8 anos. Segundo sua mãe, Juçara Dourado, 44 anos, funcionária pública, de Colina (SP), em julho de 2024, quando ambos estavam realizando um passeio no shopping, em Barretos, ela viu uma oportunidade de sanar uma dúvida que ela estava, pois havia surgido uma pinta que crescia de maneira desproporcional em seu filho.
Juçara tirou uma foto da mancha e enviou via cabine. Após receber o conteúdo, a equipe responsável do Hospital convocou o garoto para exames detalhados, que apontaram o diagnóstico de câncer de pele tipo melanoma, que foi removido um mês depois. “O tratamento, a agilidade em todos os procedimentos me surpreenderam, foram muito rápidos e muito atenciosos com meu filho, e por esse motivo, graças a Deus meu filho está bem. A equipe do hospital que pegou o caso foi fantástica e só tenho a agradecer a Deus por estar no shopping no dia e hora certa, pois caso contrário as coisas não fluiriam tão bem”, conta Juçara.
Prevenção e acesso
A fim de ampliar sua cobertura, o ‘Retrate’ incluiu em suas atividades o oferecimento de capacitações para todos os profissionais de saúde da atenção básica de Barretos (SP), que lidam de forma rotineira com a população. Hoje, as 18 UBS de Barretos contam com profissionais capacitados e equipamentos para realização de exames dermatológicos e envio de fotos de lesões de pele suspeitas para a instituição.
O HA oferece, ainda, a capacitação para profissionais que atuam na área da estética e cuidado corporal do município, entre esteticistas, manicures, podólogos, cabelereiros e tatuadores. Até o momento, cerca de 145 profissionais já foram treinados.
Além dessas abordagens, estão inclusas no escopo a realização de campanhas de busca ativa direcionadas para populações de risco, como comunidades rurais e trabalhadores expostos ao sol da região.
O cirurgião oncológico do HA e pesquisador principal do projeto, Dr. Vinicius de Lima Vazquez, destaca que a importância primordial do projeto está na educação e no acesso. “Desenvolvemos uma estrutura de ação que nos permite educar a população sobre hábitos saudáveis em relação à exposição solar, além de ensinarmos sobre os sinais e sintomas do câncer de pele, em especial o melanoma. Tudo isso de forma leve e sem a necessidade de deslocamento até uma unidade de saúde especializada, em um primeiro momento”.

Um menino e mil sonhos, mas o principal deles: ser jogador profissional de futebol. Mateus Afonso Máximo, 19 anos, natural de Montes Claros (MG), foi diagnosticado com osteossarcoma aos 14 anos e precisou fazer a amputação da perna direita.
“Com 14 anos, eu gostava muito de jogar bola, sempre fui ativo, andava de bicicleta e fazia todo tipo de esporte. Aí, um dia eu estava jogando bola e machuquei o pé, o tornozelo esquerdo. A gente não sabia o que era, achava que era um lance de bola mesmo”, conta Mateus. Mas, com o passar do tempo, o tornozelo continuo com um inchaço. Após retornar de uma viagem à Belo Horizonte, a mãe de Mateus o levou ao médico para ser examinado. “Eu voltei para a minha cidade, fiz um raio-x e no exame deu que tinha alguma coisa lá, mas o médico não sabia o que era. Aí, ele encaminhou a gente para um especialista na área para saber”, relatou o paciente.
Mateus foi submetido a uma biópsia e infelizmente o resultado foi positivo para um osteossarcoma na fíbula. Em Montes Claros (MG) não havia especialista para realizar a cirurgia de amputação do Mateus, foi onde ele conseguiu encaminhamento para o Hospital de Amor, em Barretos (SP), e colocou uma prótese.
Em tratamento paliativo desde 2024, Mateus ressignificou o seu maior sonho e definiu um novo propósito para a vida: levar leveza para as pessoas que estão em tratamento oncológico por meio da risada.
Numa consulta de rotina com a psicóloga da unidade infantojuvenil do HA, Jéssica Estay, durante um exercício que aflora os sentimentos, o paciente contou que gostava de fazer as pessoas sorrirem. Pensando nisso e na importância de realizar sonhos, a profissional entrou em contato com o Instituto Sociocultural e fez uma proposta: uma imersão de dois dias com os Palhaços da Alegria. O pedido foi atendido e assim aconteceu!
Ao questionar a profissional sobre a importância de realizar esses atos, ela destaca que se dispõe a ajudar todos os pacientes, de maneira individual e humanizada. “Eu busco, no meu trabalho, proporcionar memórias afetivas para os pacientes para que eles não tenham somente lembranças de momentos difíceis, procedimentos e internações”, relatou Jéssica.

De acordo com o coordenador do projeto ‘Palhaços da Alegria’ e idealizador do Palhaço ‘Figuerino’, Guilherme Figueiredo, foi a primeira vez que essa imersão com o paciente aconteceu. “Nós temos uma relação legal com a equipe do infantojuvenil e isso faz com que possamos tornar possível algumas ações que visam beneficiar o paciente”.
Mateus, realizou a imersão em dois dias. No primeiro dia, ele aprendeu sobre as técnicas, no segundo, ele fez uma interação na unidade infantojuvenil com o time dos Palhaços da Alegria. “O Mateus sempre se colocou disponível, então, no primeiro dia nós fizemos uma roda de apresentação e falamos para ele a importância de se conhecer para realizarmos os trabalhos em dupla e criar uma confiança com o parceiro de cena”, destacou o coordenador.
Nesse dia, o paciente também aprendeu as experiências da palhaçaria, incluindo a ‘palhaçaria hospitalar’. Nessa dinâmica, Guilherme Figueiredo e os demais participantes do grupo explicaram ao Mateus o que era permitido no meio hospitalar e quais brincadeiras e técnicas eles utilizavam antes de iniciar a interação com os pacientes. Além disso, eles fizeram testes de figurinos, ensaiaram cenas e músicas, e criaram um nome para o novo bobologista do dia: ‘Dr. Teteu’.
No segundo dia, Mateus, acompanhado dos doutores bobologistas – Dr. Figuerino, Dra. Alavanka e Dr. Grilo – fez a intervenção na unidade infantojuvenil do Hospital de Amor. Para isso, eles levaram o figurino que o Dr. Teteu escolheu e, juntos, fizeram as cenas ensaiadas, além de uma música exclusiva para o paciente.
Para que a experiência da intervenção ficasse ainda mais especial, Mateus escolheu alguns lugares, que marcam a sua trajetória na unidade infantojuvenil, para visitar, brincar e se sentir mais à vontade e acolhido.
Ao relembrar a sua trajetória no HA e falar a respeito do seu interesse pela palhaçaria, Mateus Afonso, defende que aprendeu muita coisa desde quando chegou na instituição. “Independentemente da situação que a gente está, acho que a gente nunca pode perder a nossa essência e isso foi uma coisa que me marcou muito e vem me marcando até hoje, porque todo mundo que me vê bem, fala: “nem parece que você está doente, você vive sorrindo”. Então, acho que o motivo é esse. Eu procuro brincar para sair um pouco do clima, né? Sair um pouco do contexto do hospital, porque, querendo ou não, a gente sabe que é uma coisa muito difícil de lidar. Acredito que a essência é o essencial, a gente não pode perder a essência porque isso é o que a gente é”, declara o paciente.
Para o coordenador do projeto Palhaços da Alegria, essa imersão foi um acontecimento especial. “Passa um filme na minha cabeça, então, a sensação que me vem ao acompanhar este desejo é de nostalgia. Quando eu vejo alguém se interessando pela palhaçaria, eu me vejo nessa pessoa porque eu lembro de como foi o meu processo de inicialização nessa arte. A palhaçaria faz a gente se conectar com as pessoas, traz empatia e um olhar cuidadoso. A arte mudou a forma como eu vejo o mundo e ver alguém desejando ter essa experiência, é inspirador. Então, é um sentimento de gratidão”, destaca Guilherme.
Essa imersão não foi apenas uma experiência para o paciente. Essa ação, fez com que Mateus visse novos sentidos na vida e reformulasse o seu propósito. “Eu sou para frente, sempre assim, de cabeça erguida. Nunca sou de abaixar a cabeça. Então, acho que o meu legado é continuar sendo feliz, sorridente e brincalhão. Acredito que o meu propósito seja fazer as pessoas sorrirem”, completa Mateus.

Oferecer tratamento oncológico de qualidade e de maneira humanizada é rotina no Hospital de Amor! Para cada diagnóstico de câncer, há um protocolo diferente e personalizado de intervenção, mas em todos eles, há humanização para garantir o bem-estar do paciente. E dentre tantas possibilidades de tratamento, a quimioterapia (apesar de temida por conta de seus efeitos colaterais) ainda é um dos mais eficazes para diversos tipos de tumor.
Trata-se de um procedimento em que se utilizam medicamentos – que se misturam com o sangue e são levados a todas as partes do corpo – para destruir as células doentes que estão formando o tumor, impedindo também que se espalhem. Quando esta aplicação é intravenosa, ou seja, aplicada na veia ou por meio de cateter, ela pode causar alguns desconfortos nos pacientes que a recebem. E é aí que, mais uma vez, o HA se destaca!
Projeto inovador
Com o objetivo de minimizar os riscos de cardiotoxicidade e os efeitos colaterais induzidos pela quimioterapia, a equipe do departamento de fisioterapia da instituição, por meio do ‘Programa de Fisioterapia na Atenção ao Câncer’, desenvolveu um projeto de pesquisa inovador, que busca elaborar um plano de exercícios de baixa à média intensidade para realização durante a infusão de quimioterapia.
O estudo, idealizado pela coordenadora do departamento de fisioterapia do Hospital de Amo, Dra. Carla Elaine Laurienzo da Cunha Andrade, junto a fisioterapeuta, Simara Cristina Pereira da Silva, e a residente de fisioterapia, Brenda Taynara Macedo da Costa, foi implementado em outubro deste ano na instituição e já atendeu mais de 20 pacientes.
“Com este protocolo poderemos comprovar que a realização de exercícios físicos (de baixa à média intensidade), durante a infusão de quimioterapia, promove a melhora da funcionalidade, fadiga, neuropatia e, principalmente, o bem-estar dos pacientes do estudo, quando comparados aos pacientes que não realizam nenhuma atividade física durante o momento da infusão”, explica Dra. Carla.
Neste primeiro momento, o estudo está sendo realizado em mulheres com diagnóstico de câncer de mama, que tenham entre 18 e 60 anos e aceitem participar do protocolo. Porém, a prática de aliar quimioterapia a exercício físico é indicada para todos os tipos de câncer, podendo beneficiar todos os pacientes do HA que passam por tratamento quimioterápico.
“Há evidências na literatura que indicam que o exercício realizado durante a infusão de quimioterapia, promove aumento da perfusão que pode melhorar a administração do medicamento e atenuar alguns efeitos colaterais dele. Então, além dos benefícios relacionados a própria quimioterapia, o projeto poderá influenciar também no hábito da prática de atividade física, promovendo uma maior adesão e entendimento para os pacientes sobre a importância de se manterem ativos durante o tratamento oncológico e as vantagens dos exercícios para sua saúde física e emocional”, afirma a coordenadora.
Como funciona?
A paciente que se encaixa em todos os requisitos exigidos pelo estudo e aceita participar do projeto, é direcionada para o Centro Infusional do HA, em Barretos (SP), nas salas comuns de infusão. Durante a sessão de quimioterapia, uma fisioterapeuta com especialização em oncologia leva o ‘kit de exercícios’, inclusive uma minibicicleta ergométrica e um fone de ouvido, e inicia as atividades. “Para a realização dos exercícios, a paciente escolhe a playlist que desejam ouvir durante o procedimento e escuta a seleção de músicas em fones de ouvido. Além da humanização, esse tipo de intervenção também é uma forma de diminuir o tédio durante as horas de infusão em que as pacientes ficam nas poltronas, tornando este momento um pouco mais leve na jornada do seu tratamento”, declarou Dra. Carla.
A paciente Fernanda Barbosa, de 43 anos, consegue identificar todos esses benefícios! Em tratamento no HA contra um câncer de mama, a mineira de Araxá, que sempre praticou atividades físicas e necessitou parar por conta dos efeitos colaterais decorrentes dos procedimentos, sentiu diferença pós receber a quimioterapia associada aos exercícios. “Em poucos minutos realizando as atividades, senti que minha ansiedade foi embora, eu fiquei muito mais disposta e a tremedeira melhorou. Vale muito a pena”, conta.
De acordo com a coordenadora do departamento de fisioterapia do HA, ainda são poucas as instituições oncológicas do país que realizam este tipo procedimento. “Estudos nessa área também são escassos, ou seja, o Hospital de Amor está sendo pioneiro e inovador!”, finalizou.


Os olhos do mundo inteiro estão fitados em Paris, capital francesa, por ser a cidade sede de um dos maiores eventos esportivos do mundo: as Olímpiadas de verão. Os jogos ocorrem de 26 de julho a 11 de agosto, e 10.714 atletas de diversos países disputam a tão sonhada medalha olímpica entre as 32 modalidades de esporte disputadas.
Durante a abertura oficial das Olímpiadas, 26/7, o Brasil todo se emocionou com a história de Raquel Kochhann, 31 anos, atleta do rugby do time brasileiro. A jovem que foi porta-bandeira do Brasil tornou-se uma imagem de superação por ter realizado cirurgia de mastectomia e passado pelo tratamento de quimioterapia. Natural de Saudades (SC), a capitã do time ‘brazuca’ descobriu o câncer há dois anos, após participar das Olímpiadas de Tóquio, no Japão, e hoje está bem, representando as cores verde e amarelo na competição.
Já a servidora pública municipal aposentada, moradora de Uberaba (MG) e paciente do Hospital de Amor, Fernanda Roqueti, descobriu o poder do esporte para ressignificar a vida após passar por um tratamento de câncer de mama, em Barretos (SP). “Descobri a doença após participar de uma campanha de prevenção realizada pelo HA. Na época, estávamos levando a minha mãe no local para fazer sessões de radioterapia. Recebi o diagnóstico de carcinoma ‘in situ’ na mama esquerda.
A vida de Fernanda começou a mudar em 2010 com a descoberta do primeiro câncer, porém, em 2017, ela recebeu a notificação da recidiva (caracterizada pelo reaparecimento da doença, que pode ser no mesmo local ou em outros órgãos), no qual seria necessário fazer a mastectomia total.
“Ao receber o diagnóstico, perdi o chão, chorei muito. Não sabia o que pensar mesmo sendo informada que o meu tipo de câncer tinha 95% de chances de obter a cura. A palavra câncer é muito pesada, é como uma ‘sentença de morte’ e eu ainda não estava preparada para morrer (como se na vida nós nos preparássemos para tal). Enfim, após o baque, eu comecei a rezar e uma passagem da oração do ‘Pai Nosso’ ficou muito clara para mim: “Seja feita a vossa vontade”. Após isso, eu me tranquilizei e me dispus a enfrentar esse momento. E assim foi feito nas duas etapas – tanto no período pós-quadrantectomia, onde passei pelas sessões de radioterapia (não houve a necessidade de quimioterapia), quanto no período pós mastectomia total da mama esquerda”, revela Fernanda.
Ela conta que a equipe médica do hospital a acolheu de maneira maravilhosa. “Uma equipe de excelência que se preocupa com o bem-estar de seus pacientes e acompanhantes. Sempre fui muito bem atendida”.

O esporte: uma nova paixão
Fernanda revela que começou a nadar aos 10 anos de idade, em Barretos (SP). Ela chegou a representar a cidade paulista em vários campeonatos regionais e estaduais durante muitos anos. “Parei de nadar quando precisei mudar de cidade para estudar em outro local. Em busca de uma melhor qualidade de vida, aceitei o convite de uma amiga para participar de alguns jogos feitos para pessoas acima dos 60 anos”, Fernanda explica que voltou treinar natação em Uberaba (MG), onde vive há 38 anos.
“O esporte representa, literalmente, todo o meu processo de superação. Fiquei afastada das piscinas por muito tempo – casamento, filhos e trabalho me afastaram da água. Depois, enfrentei o diagnóstico de câncer e então, essa retomada aos treinamentos e à participação nas competições significa que estar com saúde, feliz e de bem com a vida é o fator primordial nesse meu processo de convivência com a “sombra” do diagnóstico que recebi. Tenho o apoio e a torcida de toda a minha família: irmãs/irmãos, filhos, neta, genro e nora, que me acompanham nas competições – alguns presencialmente e outros por chamada de vídeo, e isso me abastece, me nutre, me dá forças”, conta Fernanda emocionada.
A paciente, que também se tornou atleta, disputa provas de nado crawl e do nado costas, na categoria Master 60+. Ela já ganhou vários prêmios, inclusive, ela foi campeão mineira na categoria, pois obteve o 1º lugar nas duas provas – 50 metros nado crawl e 50 metros nado livre.
Para Fernanda, o esporte é mágico, pois pode nos conectar com a vida, com pessoas, com lugares e nos impulsiona a nos superar. “Ganhar não é o que importa, o que vale é saber que conseguimos nos ultrapassar, é saber que conseguimos ir um pouco mais além. E assim é com essa doença, temos que ir sempre mais além”, conta Fernanda.
Quando questionada sobre qual conselho ela daria para alguém que recebeu o diagnóstico semelhante ao dela, ela logo diz: “levante a cabeça, respire fundo e enfrente a situação com todas as forças que tiver. Chorar é libertador, mas não podemos permanecer na tristeza, lembre do Pai Nosso, se entregue ao ‘Seja feita a vossa vontade’, reveja seus atos e a forma como lidamos com a vida.”
Atualmente, ela está em fase de acompanhamento no HA e realiza exames anualmente, sem uso de medicação. Ela é mais uma prova de que com superação, o esporte pode contribuir muito para escrever uma nova história.

Muito além de oferecer um tratamento de excelência, com tecnologia de ponta e uma filosofia pautada pelo amor, o Hospital de Amor realiza sonhos! Isso é visível em cada canto, cada departamento, cada atendimento concedido dentro da instituição, e no Hospital São Judas Tadeu – a unidade de cuidados paliativos e de atenção ao idoso do HA – isso tudo transcende!
O empresário mineiro, Aristonides Ferreira Júnior, de Araxá (MG), uniu duas paixões para colocar em prática um desejo que sempre existiu em seu coração: fazer algo especial, por meio da culinária, aos pacientes do hospital. Foi aí que surgiu, em 2022, o projeto “Gastronomia do Amor” – com objetivo de levar momentos de lazer, alegria e satisfação aos pacientes e acompanhantes que estão internados ali (na unidade de cuidados paliativos), gerando lembranças especiais de vida.
“Sempre gostei de cozinhar e eu queria oferecer algo diferente para os pacientes do Hospital São Judas Tadeu. Fui estudar gastronomia para poder aprender sobre contaminação, preparos, combinação de alimentos, etc. Durante esse período, conversei diversas vezes com a equipe da unidade para saber como poderíamos realizar esse sonho – que era meu e também dos profissionais do hospital. E assim juntos fomos dando vida ao Gastronomia do Amor”, afirmou Junior.
O amor pela culinária e o dom para criar cardápios nutritivos e extremamente saborosos, foram importantes neste processo, mas Junior confessa que a motivação maior foi outra. ”Ver a satisfação e a alegria dos pacientes sempre foram as minhas motivações. Gosto de oferecer o melhor a eles. Escolho duas proteínas (peixe e carne) e vou criando as combinações”, contou.
Mensalmente, o chefe de cozinha, sua esposa Elita, se unem aos profissionais da instituição para promover os jantares. O resultado? Comidas deliciosas, organização impecável, música boa e um clima super aconchegante, tudo preparado com muito carinho.

O amor é o melhor medicamento que pode existir!
De acordo com a gerente de enfermagem do Hospital São Judas Tadeu, Verônica Faustino, o projeto é a concretização de um sonho antigo da instituição, que busca realizar desejos, controlar contextos familiares, cuidar de dores de todos os pacientes.
“Dentro dos cuidados paliativos, a nossa missão é incluir cada um dos pacientes. Enquanto existir vida, é preciso existir qualidade de vida. E com base nisso, poder proporcionar esses momentos de interação nos jantares é muito gratificante! Os nossos pacientes recebem os convites e eles esperam ansiosos por esses encontros. Muitos deles vivem isso – de se sentar com a família na mesa para uma refeição especial – pela primeira vez. A felicidade deles neste dia é tão grande, que eles não sentem dor e nem medo, eles sentem alegria. Esse projeto é a prova de que o amor é o melhor medicamento que pode existir!” declarou Verônica.
A última edição do “Gastronomia do Amor” foi destinada aos pacientes do Hospital São Judas Tadeu que estão em visita domiciliar, ou seja, que recebem atendimento em suas próprias casas, em Barretos (SP). “Antes, o Junior era um homem determinado em realizar seu sonho de cozinhar no Hospital de Amor. Hoje, o Junior é um homem grato a Deus e ao HA, por ter mais um sonho realizado”, finaliza o chef de cozinha.
Mais uma edição que marcou a vida dos nossos pacientes, nos encheu de emoção e deixou o nosso coração bem quentinho!

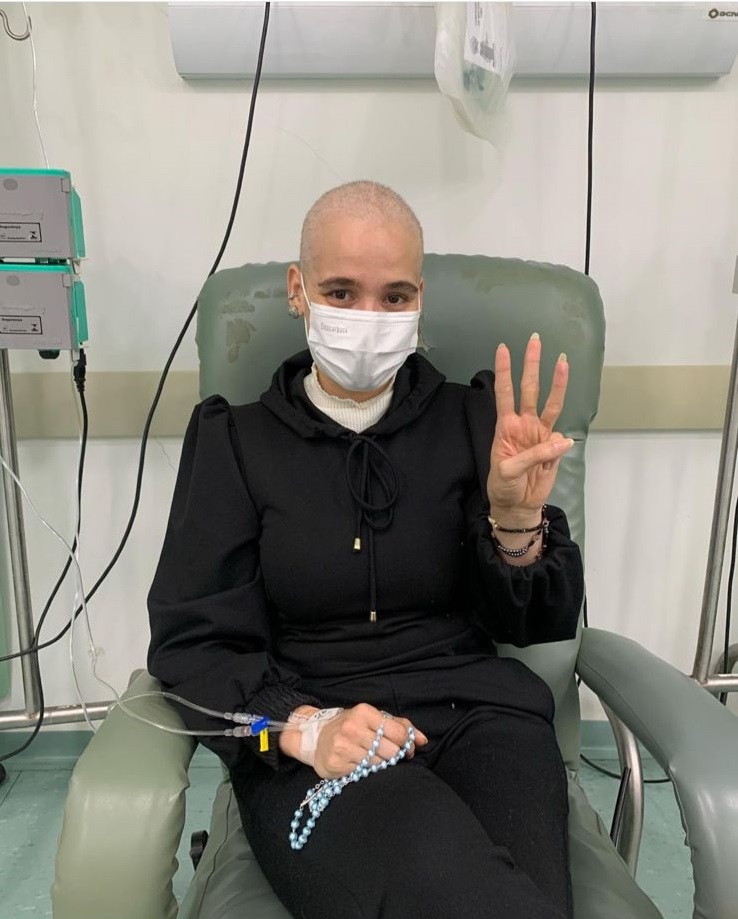
“Quando eu tive o diagnóstico foi muito triste, porque eu nunca pensei que teria câncer de mama tão jovem”. Renata Lima (empresária), foi diagnosticada com câncer de mama aos 35 anos, após perceber uma fissura no mamilo direito.
“O sintoma que eu percebi foi que meu mamilo abriu uma ‘rachadurinha’. Eu achava que fosse alergia de algum amaciante de roupas. Eu fui em uma médica, ela falou que poderia ser uma mastite e me passou uma pomada e com o tempo cicatrizou. Após três meses, abriu novamente essa ‘rachadurinha’ e eu procurei uma outra ginecologista, e fazendo o exame físico, ela apalpou minha mama e com muito custo, ela encontrou um nódulo”, comentou.
Renata começou a investigar e foi diagnosticada com câncer de mama, Her2+, que é quando apresenta níveis elevados da proteína (Her2), localizada na membrana das células mamárias, promovendo o crescimento das células cancerosas. Natural de Barretos (SP), Renata iniciou o tratamento no Hospital de Amor há um pouco mais de um ano, e atualmente, além de realizar as consultas de manutenção, faz acompanhamento no departamento de Oncogenética do HA.
Câncer de início precoce
A formação do câncer no organismo de um indivíduo pode estar associada a diferentes fatores. A idade sempre foi um dos principais. Pessoas com mais de 50 anos estão há mais tempo sobre exposições ambientais que podem gerar mutações em suas células e causar o surgimento da doença. Porém, um levantamento publicado em 2023, na revista científica BMJ Oncology, vem preocupando especialistas.
Segundo o estudo, casos globais de câncer em pessoas com menos de 50 anos, aumentaram 79% nos últimos 30 anos. Outro fator preocupante, é o aumento da mortalidade pela doença, cerca de 27%, mais de 1 milhão de pessoas jovens morrendo devido ao câncer no mundo.
A conclusão do estudo foi que casos de cânceres no mundo aumentaram de 1,82 milhões em 1990, para 3,26 milhões em 2019, sendo o tumor de mama de maior incidência, seguido pelos tumores de intestino, próstata e esôfago.

Há aproximadamente três anos, Pedro L. Miguel Esposito (auxiliar de almoxarifado), de 23 anos, é paciente do HA. Pedro foi diagnosticado com câncer de intestino e o primeiro sintoma que ele sentiu foi dor na região do abdômen. “Meus primeiros sintomas foram dor, o intestino já não estava funcionando tão bem e apareceu tipo um abcesso na barriga, perto ao umbigo. Eu passei em um gastroenterologista que me pediu uma colonoscopia, e foi onde que deu o diagnóstico”, explicou Pedro.
Após diagnóstico, Pedro passou por uma cirurgia em sua cidade, São José do Rio Pardo (SP), e após dois meses de cirurgia, foi encaminhado para o HA. “Quando eu descobri o tumor no intestino e que eu tirei, eu não sabia que a situação estava tão delicada. Quando fui encaminhado ao Hospital de Amor, eu vi que eu estava com um carcinoma peritoneal, eu fiquei um pouco apavorado”, comentou Pedro sobre o seu diagnóstico.
Há mais de um ano, Pedro finalizou as quimioterapias, e passou a realizar acompanhamento nas consultas e por meio de exames de imagem.
Fatores responsáveis pelo aumento do câncer de início precoce
Mas como explicar a incidência da doença em pessoas com menos de 50 anos?
Para o médico oncologista clínico do Hospital de Amor, Dr. Gustavo Sanches, esse aumento está associado a diversos fatores. “Atribuo o aumento da incidência de câncer em indivíduos com menos de 50 anos a diversos fatores, pois não há somente uma causa. Mudanças na dieta, estilo de vida e fatores ambientais, desde a virada do século XX, vem resultando no aumento das taxas de obesidade, sedentarismo, dietas ocidentalizadas e poluição do meio ambiente podem ter afetado a incidência de câncer de início precoce. Além disso, álcool e tabaco podem também contribuir”, explicou o médico.
Como prevenir o câncer?
Alimentação saudável, prática de exercícios físicos, evitar bebida alcoólica, não se expor ao sol sem proteção solar e não fumar são algumas práticas que contribuem para a prevenção do câncer. Além disso, algumas medidas clínicas, como a vacina do HPV (sigla em inglês para Papilomavírus Humano), são ações de prevenção contra o câncer, como explica Dr. Gustavo Sanches.
“Medidas clínicas como a vacinação contra o HPV, hepatite B e realizar o tratamento da hepatite B e C (para os portadores), além da prevenção secundária, que é a tentativa de detectar a doença em um estágio inicial em indivíduos assintomáticos. No Brasil, há diretrizes e recomendações do Ministério da Saúde de rastreamento para alguns tipos de cânceres, como por exemplo: câncer de mama, câncer de intestino e câncer de colo de útero”, destacou o oncologista clínico.
Câncer de mama
O risco de desenvolver câncer de mama, também está associado a idade, sendo maior a partir dos 50 anos, porém os índices aumentaram em mulheres com menos de 50 anos, como publicado na revista científica BMJ Oncology.
No Brasil, não se tem um dado específico sobre a incidência de câncer de mama em mulheres com menos de 50 anos, o que se tem, são dados gerais da doença. Segundo o Instituto Nacional do Câncer (INCA), a estimativa para o país, até 2025, é de 704 mil casos novos de câncer, sendo o de pele não melanoma o mais incidente, com 220 mil casos novos (31,3%), seguido pelo câncer de mama, com 74 mil (10,5%).
Para o médico mastologista do HA, Dr. Idam de Oliveira Junior, a primeira medida para controle do câncer de mama é a “conscientização da população sobre esse importante e crescente problema de saúde pública, bem como as suas medidas preventivas”. Além disso, o médico mastologista destaca as medidas preventivas como primárias e secundárias.
“A prevenção primária, por meio de hábitos de vida saudáveis, de acordo com a Organização Mundial da Saúde (OMS), pode reduzir em até 30% as chances de se desenvolver a doença. Como prevenção secundária, o exame de mamografia consiste na melhor metodologia de diagnóstico precoce, capaz de detectar na fase assintomática, de forma a reduzir substancialmente a mortalidade causada pelo diagnóstico tardio. Neste sentido, o Hospital de Amor recomenda que o exame anualmente para mulheres entre 40 e 49 anos, e a cada dois anos para aquelas na faixa etária de 50 a 69 anos de idade”, explicou Dr. Idam.
Além da prevenção, em termos de tratamento, o HA apresentou significativos avanços nos últimos anos. “Nos últimos anos apresentamos significativos avanços tecnológicos nessas áreas, como a diversidade de formas para a reconstrução mamária, a melhoria nos equipamentos de radioterapia que tornaram o tratamento mais efetivo, com menores doses de radiação e menor frequência das aplicações e as novas drogas para o tratamento sistêmico – como a imunoterapia para o câncer de mama triplo negativo, os inibidores de ciclina para o tratamento dos tumores luminais (com receptores de hormônios) e as terapias-alvo para os tumores HER2+”, concluiu o especialista.

O Hospital de Amor é cheio de histórias bonitas de fé, superação e finais felizes! Em seus mais de 60 anos, o HA já transformou, reescreveu e salvou a vida de milhares de pessoas. E dentre inúmeros motivos, este é um dos que justifica tanto amor.
A história do João Borges da Silva Junior, o querido Johny Barreto, tem tudo isso e algo a mais: o sentimento de gratidão! Seu primeiro contato com a instituição se deu em 2002 e surgiu pela admiração. O locutor foi convidado para apresentar uma das edições do Leilão ‘Direito de Viver’ em Palmeira D’Oeste (SP), em prol do HA e, como grande admirador da causa, aceitou. “Aquele evento foi um sucesso, e ele foi só o primeiro. Depois disso, desde 2007, comecei a narrar rodeios por todo Brasil e a apresentar diversos ‘Desafios do Bem’ – ação de arrecadação do HA”.
Atuando como locutor desde 1997, o barretense (que traz no coração o orgulho de possuir no ‘quintal de casa’ um hospital que é referência em oncologia), teve anos depois um envolvimento mais profundo com a instituição: como paciente.
Johny paciente
No final do ano de 2017, uma reviravolta mudou o rumo e os planos de Johny. Após sentir fortes dores abdominais e passar por uma consulta com especialista, o locutor foi encaminhado ao Instituto de Prevenção do HA para fazer exames preventivos. “Fiz o exame e, quando acordei da anestesia, a médica me disse que havia feito uma cirurgia para retirar um pequeno tumor do meu intestino. Dali 30 dias saiu a biópsia e o resultado me assustou”, contou.
Apesar do tumor de Johny não ser considerado invasivo, ele sentiu medo ao se ver do outro lado – agora como paciente. “Senti muito medo, principalmente ao esperar pelo resultado da biopsia, mas sempre tive uma sensação de paz, de que Deus estava comigo. Fiz os procedimentos necessários, acompanhei por alguns anos e, graças a Deus, o tumor sumiu”, explicou.

Johny acompanhante
Seis anos depois, no início de 2023, o caminho de Johny se cruzou novamente com o do Hospital de Amor! Desta vez, ele precisou que a instituição cuidasse do seu pai, João Borges da Silva, de 92 anos. “Meu pai tinha uma ferida bem grande na cabeça. Ele dizia que tinha machucado, porém era uma lesão que não cicatrizava. Após a consulta com o médico, foi feita uma biopsia e, mais uma vez o medo tomou conta de mim, pois ela recebeu o diagnóstico de câncer”.
De acordo com o locutor, a princípio o tumor aparentava ser na pele, mas após realizar vários exames constatou-se que a doença tinha atingido os ossos da cabeça. Também no HA, o senhor João realizou todo o tratamento na instituição e sabe quem foi seu acompanhante? O filho, Johny Barreto.
“O meu carinho e admiração já existiam pelo Hospital, mas durante os dias que meu pai ficou internado e que eu fiquei o tempo todo com ele, pude acompanhar a enfermeira passando de manhã dando os medicamentos; a fonoaudióloga ajudando ele a mastigar; a nutricionista; os médicos que passavam e conversavam todas as manhãs; os fisioterapeutas; o pessoal da limpeza; sem contar a alimentação que era muito boa, tanto para o paciente quanto para mim, que era o acompanhante. Ali eu pude perceber com mais detalhes o quanto é caro manter o Hospital de portas abertas, e o quanto seria difícil para uma pessoa, não só pobre, mas também de classe média, conseguir pagar um tratamento de combate ao câncer. A partir daí, minha vontade de ajudar o HA aumentou e cresceu dentro de mim”, afirmou Johny.
O senhor João finalizou todo o tratamento e segue bem, firme e forte ao lado da família.

Johny voluntário
O desejo virou realidade! Virou ação! Virou locução! Com um dom nato, Johny – que há 27 anos atua profissionalmente em locuções de rodeios e já fazia trabalhos em prol do HA – tornou-se voluntário em um dos eventos mais especiais promovidos pela instituição: o “Rodeio Pela Vida”.
Realizado em Barretos (SP), o evento, que neste ano chegou em sua quarta edição sendo recorde de público e de solidariedade, contou com a voz, narração e talento de Johny durante as competições desde o primeiro ano. “Eu fico muito feliz em dar uma pequena contribuição para o Hospital de Amor e espero participar desses eventos como voluntário por muito tempo”.
E depois de conhecermos e contarmos uma história tão bonita quanto essa, quer saber o que deixa nosso coração mais feliz ainda?
– Johny, depois de ser paciente, filho de paciente e voluntário, o que você tem a dizer sobre o HA?
R.: O Hospital de Amor é uma instituição muito séria, onde todos os funcionários tratam os pacientes e familiares com muito amor e carinho. O profissionalismo é impressionante, os equipamentos são de última geração. Posso dizer que já presenciei tudo ali dentro e, com base nisto, peço que as pessoas façam suas doações! A despesa ali é muito grande, mas o que os pacientes recebem não tem preço. Se hoje você não tem dinheiro para doação, doe uma parte de seu tempo em algum projeto para ajudar, seja voluntário de alguma forma, convide amigos, familiares, pessoas a sua volta, e ajude o Hospital de Amor.
Se o Johny falou, tá falado!
Doe!
Quer ajudar o Hospital de Amor a continuar salvando vidas? Então, faça a sua doação! Existem diversas formas de contribuir com a instituição, dentre elas, três que são rápidas, fáceis e seguras:
• pela página de doação (ha.com.vc/doar)
• pelo PIX (chave: doar@hospitaldeamor.com.br)
• pela Central de Relacionamento (17 3321-6607)
Independente de onde estiver, basta ter seu celular em mãos e doar qualquer quantia para ajudar o maior centro oncológico de atendimento 100% gratuito da América Latina. Faça parte dessa missão que salva milhares de vidas.

Em 2020, o Brasil registrou 6.650 novos casos de câncer de ovário, o que representa 3% das neoplasias detectadas em mulheres no país. Mas, segundo estimativas do INCA (Instituto Nacional do Câncer), no triênio que contempla o período de 2023 a 2025, o número previsto já é superior, ultrapassando os 7 mil novos casos por ano. Ainda segundo a instituição, a região com maior incidência é a Sudeste.
A doença ocupa o sétimo lugar no ranking nacional de mortalidade entre as brasileiras, isso porque o câncer de ovário ainda é frequentemente diagnosticado em estágios avançados, diminuindo as possibilidades de tratamentos com fins curativos e a taxa de sobrevida. No mundo, dados mostram que apenas 45% das mulheres diagnosticadas possuem uma taxa de sobrevida de cinco anos, uma taxa que é de 89% nos casos de mulheres com câncer de mama.
Por isso, o cirurgião oncológico do Hospital de Amor, Dr. Carlos Andrade, ressalta a importância da observação de alguns sinais e sintomas da doença. “Os sintomas do câncer de ovário em estádios iniciais são muito fracos e podem facilmente serem confundidos com uma má digestão, dor muscular ou sintomas urinários. É importante alertar que mulheres com sintomas urinários ou intestinais que persistem por mais de uma semana, e que não tenham nenhum diagnóstico que justifique, devem ser investigadas para câncer de ovário. Pode ser uma sensação de empachamento, uma constipação, um aumento do volume abdominal ou um aumento da frequência urinária”.
Fatores de risco
Segundo a World Ovarian Cancer Coalition, uma organização global sem fins lucrativos focada não apenas na conscientização, mas no avanço de pesquisas e novos tratamentos da doença, ainda não há um teste simples ou exame de rotina preciso para o diagnóstico precoce, mas alguns fatores de risco devem ser levados em consideração no acompanhamento clínico padrão.
Idade: a maioria dos casos de câncer de ovário ocorre em mulheres com mais de 55 anos, pois a doença também está relacionada ao grau de atividade hormonal feminina. Mas alguns tipos de câncer de ovário podem aparecer em mulheres jovens;
Genética: mulheres portadoras de mutações genéticas nos genes BRCA1 ou BRCA2 (genes que ajudam a reparar os danos nas células), também relacionadas ao surgimento do câncer de mama, estão mais propensas ao desenvolvimento da doença. As portadoras de mutações no primeiro gene apresentam 45% de possibilidade de desenvolver esse tipo de câncer durante a vida, enquanto mutações no segundo gene oferecem risco de 25%.
Histórico familiar: dados mostram que as mulheres com maior o risco de desenvolverem câncer de ovário são as que possuem dois ou mais parentes que tiveram câncer de ovário, da mama, do cólon ou do útero, independente da ascendência de origem materna ou paterna. Cerca de 15% dos casos de câncer de ovário têm antecedentes familiares.
Outros fatores: por ser uma doença ligada à atividade hormonal, especialistas destacam que o risco de desenvolvimento do câncer de ovário é maior nas mulheres que não tiveram filhos, que nunca tomaram a pílula anticoncepcional, que iniciaram o período menstrual muito cedo ou cuja menopausa começou mais tarde do que a média e em mulheres que já tiveram endometriose.
Prevenção
– Conheça seu corpo: esteja atenta a qualquer mudança incomum;
– Consultas médicas regulares: realize exames ginecológicos regularmente;
– Histórico familiar: se houver casos de câncer de ovário na família, informe seu médico;
– Uso de anticoncepcionais: alguns estudos sugerem que o uso prolongado de anticoncepcionais pode reduzir o risco, porém, o uso do anticoncepcional também pode ser um fator de risco para o surgimento do câncer de mama. Assim, é de extrema importância a consulta com o médico especialista para avaliação e indicação caso a caso.
Diagnóstico
A ecografia pélvica transvaginal e transabdominal são exames que permitem o diagnóstico e a avaliação em casos suspeitos de tumores nos ovários, mas o acompanhamento clínico é imprescindível para resultados positivos quando o assunto é diagnóstico precoce! Atualmente, a medição do marcador tumoral sanguíneo CA 125 também tem sido uma ferramenta importante, visto que cerca de 80% das mulheres com câncer de ovário possuem esse marcador elevado.
Tratamento
Em casos aonde há suspeita de tumor de ovário, a cirurgia exploratória é recomendada para avaliação e definição de estadiamento da doença, podendo acontecer apenas a remoção do tumor ou ainda a necessidade da retirada do útero e dos ovários. A depender do estágio, tratamentos adjuvantes de quimioterapia, radioterapia e terapia-alvo podem ser utilizados.
Lembre-se sempre de consultar seu médico e seguir as orientações para um diagnóstico precoce e tratamento adequado. A prevenção e a conscientização são essenciais na luta contra o câncer de ovário.

Tratamento humanizado associado à tecnologia! Atualmente, o Hospital de Amor conta com três unidades especializadas em Reabilitação: em Barretos (SP), Araguaína (TO) e Porto Velho (RO), com equipamentos altamente tecnológicos, que auxiliam pacientes oncológicos e não oncológicos na recuperação das funções motoras, auditivas, intelectuais e visuais.
Imagina um videogame com uma tela grande, projetada na parede da sua casa, onde você consegue movimentar coisas apenas com um toque? Essa tecnologia é chamada de realidade virtual, que está presente no NIRVANA, equipamento utilizado nos atendimentos de pacientes dos Centros de Reabilitação do Hospital de Amor, em Barretos e em Araguaína.
Trata-se de um dispositivo que auxilia na reabilitação motora e cognitiva de pacientes que tiveram suas funções perdidas (causadas, em grande maioria, pelo próprio tratamento oncológico) ou diagnosticados com TEA (Transtorno do Espectro Autista), TDAH (Transtorno do Déficit de Atenção com Hiperatividade), dislexia e deficiência intelectual. Além disso, o NIRVANA proporciona ao usuário uma experiência imersiva, por meio do seu sistema, criando um ambiente realista de acordo com o que ele vive, possibilitando trabalhar coordenação motora, equilíbrio, destreza manual, amplitude de movimento, estimulação cognitiva e baixa visão.

Uma das principais funções do equipamento é a estimulação neurossensorial, como destaca a educadora intelectual e psicopedagoga do Centro de Reabilitação do HA, Maria Laura de Barros Pedro. “Após uma avaliação do paciente, é realizado um estudo e traçado um plano de tratamento, onde já iniciamos a reabilitação com o NIRVANA. Todos os nossos pacientes, sejam eles oncológicos ou não, passam pelo dispositivo, pois além de acelerar o processo de recuperação e desenvolvimento, é possível trabalhar estimulação, comunicação e cognição através dos exercícios”, explica Maria Laura.
Os exercícios são todos adaptados, o que possibilita atender pacientes de diferentes faixas etárias, condições físicas, motoras e intelectuais. “Durante o processo de reabilitação, aproximadamente 30 pacientes passam por dia no NIRVANA e nós conseguimos adaptar os exercícios em tempo real, aproximando ao máximo da realidade em que o paciente está inserido, seja em sua casa, escola e trabalho. Conforme sua evolução, o próprio sistema vai ajustando os níveis de dificuldade”, destaca a psicopedagoga.
A reabilitação com o NIRVANA, associado a outras estratégias de tratamento, faz com que o paciente seja proativo na realização das tarefas, se tornando cada vez mais independente.
Parceria com Alok
O equipamento está sendo utilizado na reabilitação de pacientes do HA desde 2022, e foi adquirido por meio de uma doação realizada pelo Instituto Alok. O artista doou o cachê de um show realizado durante a Festa do Peão de Americana.
No dia 24 de agosto de 2022, em uma visita ao Hospital de Amor Barretos, o DJ conheceu de perto o dispositivo. Na ocasião, o presidente do HA, Henrique Prata, recebeu o artista e o homenageou com uma placa em seu nome. Em 2023, Alok repetiu o gesto de amor e solidariedade, e doou novamente seu cachê para a instituição, dessa vez o do show realizado durante a Festa do Peão de Barretos.


Segundo o boletim epidemiológico do Ministério da Saúde emitido no início da semana, o Brasil ultrapassou os 700 mil casos possíveis de dengue apenas em 2024, uma alta superior a 300% em comparação ao mesmo período de 2023. Os dados mostram, ainda, que o número supera o total de casos registrados nos anos de 2017, 2018 e 2021.
São informações que acendem um importante alerta, principalmente, para pacientes em tratamento oncológico.
O médico infectologista do Hospital de Amor, Dr. José Carlos Ignácio Jr., explica que a dengue, a zika ou a chikungunya, doenças transmitidas pelo Aedes aegypti, assim como qualquer outra infecção, atrapalham o tratamento oncológico porque podem atrasar, adiar ou interromper temporariamente a quimioterapia e/ou a radioterapia. Além disso, o paciente com câncer tem um risco maior de ter dengue grave. “Esse risco é maior nos pacientes com câncer acima de 60 anos, que também apresentam comorbidades como diabetes, hipertensão arterial, cardiopatia, doença renal ou pulmonar crônica”, destaca.
Para alguns tipos de câncer, o quadro também pode exigir cuidados extras. Pacientes adultos com leucemia, linfoma, mieloma e tumor de fígado apresentam maior risco de complicações hemorrágicas pela dengue e, assim, um maior risco de evoluir com dengue grave, necessidade de internação e maior risco de óbito. Já entre as crianças, as leucemias e os linfomas são de maior risco para dengue grave, assim como o tratamento de alguns tumores sólidos que são tratados com altas doses de quimioterapia.
O infectologista do HA frisa que, caso um paciente oncológico apresente sintomas típicos da infecção por dengue, é importante procurar imediatamente o centro de referência no qual o tratamento está sendo realizado, para avaliação médica e laboratorial, com seguimento para que se evite o agravamento da doença.
Vacina
Recentemente o Ministério da Saúde incorporou a vacina contra dengue ao Sistema Único de Saúde (SUS), colocando o Brasil como pioneiro em todo o mundo a disponibilizar o imunizante no sistema público de saúde. A vacina, conhecida como Qdenga, que possui indicação para prevenção da doença causada por qualquer sorotipo do vírus e foi aprovada pela Anvisa para a faixa etária de 4 anos a 60 anos de idade, não será utilizada em larga escala em um primeiro momento, já que o laboratório fabricante afirmou ter uma capacidade restrita para o fornecimento de doses. Por isso, a vacinação ainda será focada em público e regiões prioritárias, conforme definição do órgão.
Apesar de ser um grande e importante avanço para esse problema de saúde pública, o Dr. José Ignácio explica que essa vacina é composta por vírus vivo atenuado, sendo assim, ela possui contraindicação de ser administrada em pacientes com imunidade comprometida, que é o caso dos pacientes em tratamento oncológico em uso de quimioterapia e/ou radioterapia. “A contraindicação vai até 6 meses após o término da quimioterapia e/ou radioterapia. Dessa forma, orienta-se que os pacientes oncológicos consultem seu médico para avaliar se podem receber a vacina contra dengue, quando ela estiver disponível”.
Prevenção
Para prevenção da dengue, além das medidas já conhecidas para evitar a proliferação do mosquito Aedes aegypti, eliminando água armazenada que pode se tornar um possível criadouro, como em vasos de plantas, lagões de água, pneus, garrafas plásticas, piscinas sem uso e sem manutenção e até mesmo em recipientes pequenos, como tampas de garrafas, o uso de repelente é um importante aliado.
Os repelentes com icaridina são recomendados por comprovação de eficácia e proteção, havendo diversas marcas disponíveis no mercado. Porém, caso não sejam tolerados, também podem ser aqueles à base de DEET, IR3535 e óleo de citronela. Segundo os especialistas, os repelentes caseiros não devem ser utilizados.
Algumas regras para a aplicação correta do repelente:
• Cuidado para não passar o repelente na região dos olhos, mucosas e áreas com feridas;
• O repelente spray deve ser aplicado sobre a roupa e não na pele que será coberta. Exemplo: se for colocar uma calça, vista essa peça de roupa e somente depois aplique o repelente sobre a calça. Nas áreas que não serão cobertas pelas roupas, basta aplicar o repelente sobre a pele descoberta;
• Raramente o uso de repelente causa alergia, mas pode acontecer. Caso apresente prurido (coceira) e urticária (placas vermelhas pelo corpo), suspenda o uso do repelente e fale com o seu médico.
Além do uso do repelente outras medidas podem auxiliar:
• Roupas: sempre usar camisas/blusas de mangas longas, calças longas, dar preferência para cores claras;
• Se possível colocar telas nas portas e janelas;
• Sempre permitir a entrada na casa do pessoal do controle de vetores, a fim de avaliar a existência de possíveis criadouros e orientações de prevenção.
Publicado em 22 de fev de 2024 | Destaques, Institucional, Prevenção, Pacientes e Familiares

Em julho de 2023, o Hospital de Amor deu início a um projeto promissor que tinha como ideia principal fazer uso da tecnologia para levar prevenção e diagnóstico precoce do câncer de pele – incluindo o melanoma – para o maior número de pessoas, de forma simples e rápida. Menos de dois anos após o seu início, o ‘Projeto Retrate’ apresenta resultados positivos: identificou cerca de 200 cânceres de pele, sendo 12 deles do tipo melanoma, que apesar de ser menos comum, merece atenção, pois é considerado um tipo mais grave da doença, devido à sua alta possibilidade de provocar metástase (que é disseminação do câncer para outros órgãos) e alto índice de mortalidade quando diagnosticado tardiamente.
Com fomento do Programa Nacional de Apoio à Atenção Oncológica – PRONON, implantado pelo Ministério da Saúde para incentivar ações e serviços desenvolvidos por entidades, associações e fundações privadas sem fins lucrativos no campo da oncologia, em sua primeira etapa, o projeto instalou, em Barretos (SP), uma cabine fotográfica de autoatendimento, que ficou disponível para a população em tempo integral, de forma 100% gratuita e em local de grande circulação. Além disponibilizar um aplicativo para dispositivos móveis, também de forma gratuita, que possibilita acesso de onde o paciente estiver, com mais privacidade.

Segundo a doutora em Oncologia e uma das pesquisadoras do ‘Projeto Retrate’, a iniciativa representa um avanço concreto para o SUS ao ampliar o acesso da população a consultas especializadas em dermatologia, com agilidade no diagnóstico e início rápido do tratamento. “Iniciativas como essa mostram como a tecnologia e a inovação podem ser aliadas para garantir atendimento de qualidade, especialmente para quem mais precisa. No câncer de pele, em especial para o melanoma, o tempo é decisivo, e oferecer esse cuidado de forma acessível e eficiente pode significar salvar vidas”, ressalta.
Segundo o Ministério da Saúde, em todo o Brasil foram registrados 28.354 atendimentos relacionados ao câncer de pele do tipo melanoma entre janeiro de 2023 e julho de 2024. O mesmo período registrou mais de 110 mil atendimentos relacionados ao câncer de pele não melanoma, o tipo mais comum de câncer no mundo.
A cabine
A cabine, atualmente instalada no North Shopping Barretos, é composta por diferentes experiências de usuário diferentes, que incluem também levar conhecimento e conscientização de forma autônoma para quem passa pelo local. O lado A tem como objetivo educar a população sobre câncer de pele, fatores de risco, prevenção e como identificá-lo por meio de atividades lúdicas e explicativas com vídeos lúdicos em linguagem de fácil compreensão. O lado B permite que as pessoas usem uma câmera UV para ver como protetor solar funciona e por que é importante, fornecendo amostra de filtro solar e gerando fotos de antes e depois do uso. Na frente, há uma estação com telas sensíveis ao toque e uma câmera de alta resolução onde as pessoas podem preencher um formulário de inscrição, assinar um termo de consentimento informado, responder algumas perguntas e enviar fotos das lesões de pele para serem avaliadas por teledermatologia no Hospital de Amor.
O ‘Projeto Retrate’ conquistou o Prêmio Veja Saúde & Oncoclínicas de Inovação Médica 2023, na categoria Tecnologias Diagnósticas. Este reconhecimento destaca a contribuição significativa do projeto para o diagnóstico precoce do câncer de pele.

Um trabalho que salva vidas!
Um dos beneficiados pelo projeto do HA, que une pesquisa, inovação e prevenção, é o pequeno Arthur Dourado, de 8 anos. Segundo sua mãe, Juçara Dourado, 44 anos, funcionária pública, de Colina (SP), em julho de 2024, quando ambos estavam realizando um passeio no shopping, em Barretos, ela viu uma oportunidade de sanar uma dúvida que ela estava, pois havia surgido uma pinta que crescia de maneira desproporcional em seu filho.
Juçara tirou uma foto da mancha e enviou via cabine. Após receber o conteúdo, a equipe responsável do Hospital convocou o garoto para exames detalhados, que apontaram o diagnóstico de câncer de pele tipo melanoma, que foi removido um mês depois. “O tratamento, a agilidade em todos os procedimentos me surpreenderam, foram muito rápidos e muito atenciosos com meu filho, e por esse motivo, graças a Deus meu filho está bem. A equipe do hospital que pegou o caso foi fantástica e só tenho a agradecer a Deus por estar no shopping no dia e hora certa, pois caso contrário as coisas não fluiriam tão bem”, conta Juçara.
Prevenção e acesso
A fim de ampliar sua cobertura, o ‘Retrate’ incluiu em suas atividades o oferecimento de capacitações para todos os profissionais de saúde da atenção básica de Barretos (SP), que lidam de forma rotineira com a população. Hoje, as 18 UBS de Barretos contam com profissionais capacitados e equipamentos para realização de exames dermatológicos e envio de fotos de lesões de pele suspeitas para a instituição.
O HA oferece, ainda, a capacitação para profissionais que atuam na área da estética e cuidado corporal do município, entre esteticistas, manicures, podólogos, cabelereiros e tatuadores. Até o momento, cerca de 145 profissionais já foram treinados.
Além dessas abordagens, estão inclusas no escopo a realização de campanhas de busca ativa direcionadas para populações de risco, como comunidades rurais e trabalhadores expostos ao sol da região.
O cirurgião oncológico do HA e pesquisador principal do projeto, Dr. Vinicius de Lima Vazquez, destaca que a importância primordial do projeto está na educação e no acesso. “Desenvolvemos uma estrutura de ação que nos permite educar a população sobre hábitos saudáveis em relação à exposição solar, além de ensinarmos sobre os sinais e sintomas do câncer de pele, em especial o melanoma. Tudo isso de forma leve e sem a necessidade de deslocamento até uma unidade de saúde especializada, em um primeiro momento”.

Um menino e mil sonhos, mas o principal deles: ser jogador profissional de futebol. Mateus Afonso Máximo, 19 anos, natural de Montes Claros (MG), foi diagnosticado com osteossarcoma aos 14 anos e precisou fazer a amputação da perna direita.
“Com 14 anos, eu gostava muito de jogar bola, sempre fui ativo, andava de bicicleta e fazia todo tipo de esporte. Aí, um dia eu estava jogando bola e machuquei o pé, o tornozelo esquerdo. A gente não sabia o que era, achava que era um lance de bola mesmo”, conta Mateus. Mas, com o passar do tempo, o tornozelo continuo com um inchaço. Após retornar de uma viagem à Belo Horizonte, a mãe de Mateus o levou ao médico para ser examinado. “Eu voltei para a minha cidade, fiz um raio-x e no exame deu que tinha alguma coisa lá, mas o médico não sabia o que era. Aí, ele encaminhou a gente para um especialista na área para saber”, relatou o paciente.
Mateus foi submetido a uma biópsia e infelizmente o resultado foi positivo para um osteossarcoma na fíbula. Em Montes Claros (MG) não havia especialista para realizar a cirurgia de amputação do Mateus, foi onde ele conseguiu encaminhamento para o Hospital de Amor, em Barretos (SP), e colocou uma prótese.
Em tratamento paliativo desde 2024, Mateus ressignificou o seu maior sonho e definiu um novo propósito para a vida: levar leveza para as pessoas que estão em tratamento oncológico por meio da risada.
Numa consulta de rotina com a psicóloga da unidade infantojuvenil do HA, Jéssica Estay, durante um exercício que aflora os sentimentos, o paciente contou que gostava de fazer as pessoas sorrirem. Pensando nisso e na importância de realizar sonhos, a profissional entrou em contato com o Instituto Sociocultural e fez uma proposta: uma imersão de dois dias com os Palhaços da Alegria. O pedido foi atendido e assim aconteceu!
Ao questionar a profissional sobre a importância de realizar esses atos, ela destaca que se dispõe a ajudar todos os pacientes, de maneira individual e humanizada. “Eu busco, no meu trabalho, proporcionar memórias afetivas para os pacientes para que eles não tenham somente lembranças de momentos difíceis, procedimentos e internações”, relatou Jéssica.

De acordo com o coordenador do projeto ‘Palhaços da Alegria’ e idealizador do Palhaço ‘Figuerino’, Guilherme Figueiredo, foi a primeira vez que essa imersão com o paciente aconteceu. “Nós temos uma relação legal com a equipe do infantojuvenil e isso faz com que possamos tornar possível algumas ações que visam beneficiar o paciente”.
Mateus, realizou a imersão em dois dias. No primeiro dia, ele aprendeu sobre as técnicas, no segundo, ele fez uma interação na unidade infantojuvenil com o time dos Palhaços da Alegria. “O Mateus sempre se colocou disponível, então, no primeiro dia nós fizemos uma roda de apresentação e falamos para ele a importância de se conhecer para realizarmos os trabalhos em dupla e criar uma confiança com o parceiro de cena”, destacou o coordenador.
Nesse dia, o paciente também aprendeu as experiências da palhaçaria, incluindo a ‘palhaçaria hospitalar’. Nessa dinâmica, Guilherme Figueiredo e os demais participantes do grupo explicaram ao Mateus o que era permitido no meio hospitalar e quais brincadeiras e técnicas eles utilizavam antes de iniciar a interação com os pacientes. Além disso, eles fizeram testes de figurinos, ensaiaram cenas e músicas, e criaram um nome para o novo bobologista do dia: ‘Dr. Teteu’.
No segundo dia, Mateus, acompanhado dos doutores bobologistas – Dr. Figuerino, Dra. Alavanka e Dr. Grilo – fez a intervenção na unidade infantojuvenil do Hospital de Amor. Para isso, eles levaram o figurino que o Dr. Teteu escolheu e, juntos, fizeram as cenas ensaiadas, além de uma música exclusiva para o paciente.
Para que a experiência da intervenção ficasse ainda mais especial, Mateus escolheu alguns lugares, que marcam a sua trajetória na unidade infantojuvenil, para visitar, brincar e se sentir mais à vontade e acolhido.
Ao relembrar a sua trajetória no HA e falar a respeito do seu interesse pela palhaçaria, Mateus Afonso, defende que aprendeu muita coisa desde quando chegou na instituição. “Independentemente da situação que a gente está, acho que a gente nunca pode perder a nossa essência e isso foi uma coisa que me marcou muito e vem me marcando até hoje, porque todo mundo que me vê bem, fala: “nem parece que você está doente, você vive sorrindo”. Então, acho que o motivo é esse. Eu procuro brincar para sair um pouco do clima, né? Sair um pouco do contexto do hospital, porque, querendo ou não, a gente sabe que é uma coisa muito difícil de lidar. Acredito que a essência é o essencial, a gente não pode perder a essência porque isso é o que a gente é”, declara o paciente.
Para o coordenador do projeto Palhaços da Alegria, essa imersão foi um acontecimento especial. “Passa um filme na minha cabeça, então, a sensação que me vem ao acompanhar este desejo é de nostalgia. Quando eu vejo alguém se interessando pela palhaçaria, eu me vejo nessa pessoa porque eu lembro de como foi o meu processo de inicialização nessa arte. A palhaçaria faz a gente se conectar com as pessoas, traz empatia e um olhar cuidadoso. A arte mudou a forma como eu vejo o mundo e ver alguém desejando ter essa experiência, é inspirador. Então, é um sentimento de gratidão”, destaca Guilherme.
Essa imersão não foi apenas uma experiência para o paciente. Essa ação, fez com que Mateus visse novos sentidos na vida e reformulasse o seu propósito. “Eu sou para frente, sempre assim, de cabeça erguida. Nunca sou de abaixar a cabeça. Então, acho que o meu legado é continuar sendo feliz, sorridente e brincalhão. Acredito que o meu propósito seja fazer as pessoas sorrirem”, completa Mateus.

Oferecer tratamento oncológico de qualidade e de maneira humanizada é rotina no Hospital de Amor! Para cada diagnóstico de câncer, há um protocolo diferente e personalizado de intervenção, mas em todos eles, há humanização para garantir o bem-estar do paciente. E dentre tantas possibilidades de tratamento, a quimioterapia (apesar de temida por conta de seus efeitos colaterais) ainda é um dos mais eficazes para diversos tipos de tumor.
Trata-se de um procedimento em que se utilizam medicamentos – que se misturam com o sangue e são levados a todas as partes do corpo – para destruir as células doentes que estão formando o tumor, impedindo também que se espalhem. Quando esta aplicação é intravenosa, ou seja, aplicada na veia ou por meio de cateter, ela pode causar alguns desconfortos nos pacientes que a recebem. E é aí que, mais uma vez, o HA se destaca!
Projeto inovador
Com o objetivo de minimizar os riscos de cardiotoxicidade e os efeitos colaterais induzidos pela quimioterapia, a equipe do departamento de fisioterapia da instituição, por meio do ‘Programa de Fisioterapia na Atenção ao Câncer’, desenvolveu um projeto de pesquisa inovador, que busca elaborar um plano de exercícios de baixa à média intensidade para realização durante a infusão de quimioterapia.
O estudo, idealizado pela coordenadora do departamento de fisioterapia do Hospital de Amo, Dra. Carla Elaine Laurienzo da Cunha Andrade, junto a fisioterapeuta, Simara Cristina Pereira da Silva, e a residente de fisioterapia, Brenda Taynara Macedo da Costa, foi implementado em outubro deste ano na instituição e já atendeu mais de 20 pacientes.
“Com este protocolo poderemos comprovar que a realização de exercícios físicos (de baixa à média intensidade), durante a infusão de quimioterapia, promove a melhora da funcionalidade, fadiga, neuropatia e, principalmente, o bem-estar dos pacientes do estudo, quando comparados aos pacientes que não realizam nenhuma atividade física durante o momento da infusão”, explica Dra. Carla.
Neste primeiro momento, o estudo está sendo realizado em mulheres com diagnóstico de câncer de mama, que tenham entre 18 e 60 anos e aceitem participar do protocolo. Porém, a prática de aliar quimioterapia a exercício físico é indicada para todos os tipos de câncer, podendo beneficiar todos os pacientes do HA que passam por tratamento quimioterápico.
“Há evidências na literatura que indicam que o exercício realizado durante a infusão de quimioterapia, promove aumento da perfusão que pode melhorar a administração do medicamento e atenuar alguns efeitos colaterais dele. Então, além dos benefícios relacionados a própria quimioterapia, o projeto poderá influenciar também no hábito da prática de atividade física, promovendo uma maior adesão e entendimento para os pacientes sobre a importância de se manterem ativos durante o tratamento oncológico e as vantagens dos exercícios para sua saúde física e emocional”, afirma a coordenadora.
Como funciona?
A paciente que se encaixa em todos os requisitos exigidos pelo estudo e aceita participar do projeto, é direcionada para o Centro Infusional do HA, em Barretos (SP), nas salas comuns de infusão. Durante a sessão de quimioterapia, uma fisioterapeuta com especialização em oncologia leva o ‘kit de exercícios’, inclusive uma minibicicleta ergométrica e um fone de ouvido, e inicia as atividades. “Para a realização dos exercícios, a paciente escolhe a playlist que desejam ouvir durante o procedimento e escuta a seleção de músicas em fones de ouvido. Além da humanização, esse tipo de intervenção também é uma forma de diminuir o tédio durante as horas de infusão em que as pacientes ficam nas poltronas, tornando este momento um pouco mais leve na jornada do seu tratamento”, declarou Dra. Carla.
A paciente Fernanda Barbosa, de 43 anos, consegue identificar todos esses benefícios! Em tratamento no HA contra um câncer de mama, a mineira de Araxá, que sempre praticou atividades físicas e necessitou parar por conta dos efeitos colaterais decorrentes dos procedimentos, sentiu diferença pós receber a quimioterapia associada aos exercícios. “Em poucos minutos realizando as atividades, senti que minha ansiedade foi embora, eu fiquei muito mais disposta e a tremedeira melhorou. Vale muito a pena”, conta.
De acordo com a coordenadora do departamento de fisioterapia do HA, ainda são poucas as instituições oncológicas do país que realizam este tipo procedimento. “Estudos nessa área também são escassos, ou seja, o Hospital de Amor está sendo pioneiro e inovador!”, finalizou.


Os olhos do mundo inteiro estão fitados em Paris, capital francesa, por ser a cidade sede de um dos maiores eventos esportivos do mundo: as Olímpiadas de verão. Os jogos ocorrem de 26 de julho a 11 de agosto, e 10.714 atletas de diversos países disputam a tão sonhada medalha olímpica entre as 32 modalidades de esporte disputadas.
Durante a abertura oficial das Olímpiadas, 26/7, o Brasil todo se emocionou com a história de Raquel Kochhann, 31 anos, atleta do rugby do time brasileiro. A jovem que foi porta-bandeira do Brasil tornou-se uma imagem de superação por ter realizado cirurgia de mastectomia e passado pelo tratamento de quimioterapia. Natural de Saudades (SC), a capitã do time ‘brazuca’ descobriu o câncer há dois anos, após participar das Olímpiadas de Tóquio, no Japão, e hoje está bem, representando as cores verde e amarelo na competição.
Já a servidora pública municipal aposentada, moradora de Uberaba (MG) e paciente do Hospital de Amor, Fernanda Roqueti, descobriu o poder do esporte para ressignificar a vida após passar por um tratamento de câncer de mama, em Barretos (SP). “Descobri a doença após participar de uma campanha de prevenção realizada pelo HA. Na época, estávamos levando a minha mãe no local para fazer sessões de radioterapia. Recebi o diagnóstico de carcinoma ‘in situ’ na mama esquerda.
A vida de Fernanda começou a mudar em 2010 com a descoberta do primeiro câncer, porém, em 2017, ela recebeu a notificação da recidiva (caracterizada pelo reaparecimento da doença, que pode ser no mesmo local ou em outros órgãos), no qual seria necessário fazer a mastectomia total.
“Ao receber o diagnóstico, perdi o chão, chorei muito. Não sabia o que pensar mesmo sendo informada que o meu tipo de câncer tinha 95% de chances de obter a cura. A palavra câncer é muito pesada, é como uma ‘sentença de morte’ e eu ainda não estava preparada para morrer (como se na vida nós nos preparássemos para tal). Enfim, após o baque, eu comecei a rezar e uma passagem da oração do ‘Pai Nosso’ ficou muito clara para mim: “Seja feita a vossa vontade”. Após isso, eu me tranquilizei e me dispus a enfrentar esse momento. E assim foi feito nas duas etapas – tanto no período pós-quadrantectomia, onde passei pelas sessões de radioterapia (não houve a necessidade de quimioterapia), quanto no período pós mastectomia total da mama esquerda”, revela Fernanda.
Ela conta que a equipe médica do hospital a acolheu de maneira maravilhosa. “Uma equipe de excelência que se preocupa com o bem-estar de seus pacientes e acompanhantes. Sempre fui muito bem atendida”.

O esporte: uma nova paixão
Fernanda revela que começou a nadar aos 10 anos de idade, em Barretos (SP). Ela chegou a representar a cidade paulista em vários campeonatos regionais e estaduais durante muitos anos. “Parei de nadar quando precisei mudar de cidade para estudar em outro local. Em busca de uma melhor qualidade de vida, aceitei o convite de uma amiga para participar de alguns jogos feitos para pessoas acima dos 60 anos”, Fernanda explica que voltou treinar natação em Uberaba (MG), onde vive há 38 anos.
“O esporte representa, literalmente, todo o meu processo de superação. Fiquei afastada das piscinas por muito tempo – casamento, filhos e trabalho me afastaram da água. Depois, enfrentei o diagnóstico de câncer e então, essa retomada aos treinamentos e à participação nas competições significa que estar com saúde, feliz e de bem com a vida é o fator primordial nesse meu processo de convivência com a “sombra” do diagnóstico que recebi. Tenho o apoio e a torcida de toda a minha família: irmãs/irmãos, filhos, neta, genro e nora, que me acompanham nas competições – alguns presencialmente e outros por chamada de vídeo, e isso me abastece, me nutre, me dá forças”, conta Fernanda emocionada.
A paciente, que também se tornou atleta, disputa provas de nado crawl e do nado costas, na categoria Master 60+. Ela já ganhou vários prêmios, inclusive, ela foi campeão mineira na categoria, pois obteve o 1º lugar nas duas provas – 50 metros nado crawl e 50 metros nado livre.
Para Fernanda, o esporte é mágico, pois pode nos conectar com a vida, com pessoas, com lugares e nos impulsiona a nos superar. “Ganhar não é o que importa, o que vale é saber que conseguimos nos ultrapassar, é saber que conseguimos ir um pouco mais além. E assim é com essa doença, temos que ir sempre mais além”, conta Fernanda.
Quando questionada sobre qual conselho ela daria para alguém que recebeu o diagnóstico semelhante ao dela, ela logo diz: “levante a cabeça, respire fundo e enfrente a situação com todas as forças que tiver. Chorar é libertador, mas não podemos permanecer na tristeza, lembre do Pai Nosso, se entregue ao ‘Seja feita a vossa vontade’, reveja seus atos e a forma como lidamos com a vida.”
Atualmente, ela está em fase de acompanhamento no HA e realiza exames anualmente, sem uso de medicação. Ela é mais uma prova de que com superação, o esporte pode contribuir muito para escrever uma nova história.

Muito além de oferecer um tratamento de excelência, com tecnologia de ponta e uma filosofia pautada pelo amor, o Hospital de Amor realiza sonhos! Isso é visível em cada canto, cada departamento, cada atendimento concedido dentro da instituição, e no Hospital São Judas Tadeu – a unidade de cuidados paliativos e de atenção ao idoso do HA – isso tudo transcende!
O empresário mineiro, Aristonides Ferreira Júnior, de Araxá (MG), uniu duas paixões para colocar em prática um desejo que sempre existiu em seu coração: fazer algo especial, por meio da culinária, aos pacientes do hospital. Foi aí que surgiu, em 2022, o projeto “Gastronomia do Amor” – com objetivo de levar momentos de lazer, alegria e satisfação aos pacientes e acompanhantes que estão internados ali (na unidade de cuidados paliativos), gerando lembranças especiais de vida.
“Sempre gostei de cozinhar e eu queria oferecer algo diferente para os pacientes do Hospital São Judas Tadeu. Fui estudar gastronomia para poder aprender sobre contaminação, preparos, combinação de alimentos, etc. Durante esse período, conversei diversas vezes com a equipe da unidade para saber como poderíamos realizar esse sonho – que era meu e também dos profissionais do hospital. E assim juntos fomos dando vida ao Gastronomia do Amor”, afirmou Junior.
O amor pela culinária e o dom para criar cardápios nutritivos e extremamente saborosos, foram importantes neste processo, mas Junior confessa que a motivação maior foi outra. ”Ver a satisfação e a alegria dos pacientes sempre foram as minhas motivações. Gosto de oferecer o melhor a eles. Escolho duas proteínas (peixe e carne) e vou criando as combinações”, contou.
Mensalmente, o chefe de cozinha, sua esposa Elita, se unem aos profissionais da instituição para promover os jantares. O resultado? Comidas deliciosas, organização impecável, música boa e um clima super aconchegante, tudo preparado com muito carinho.

O amor é o melhor medicamento que pode existir!
De acordo com a gerente de enfermagem do Hospital São Judas Tadeu, Verônica Faustino, o projeto é a concretização de um sonho antigo da instituição, que busca realizar desejos, controlar contextos familiares, cuidar de dores de todos os pacientes.
“Dentro dos cuidados paliativos, a nossa missão é incluir cada um dos pacientes. Enquanto existir vida, é preciso existir qualidade de vida. E com base nisso, poder proporcionar esses momentos de interação nos jantares é muito gratificante! Os nossos pacientes recebem os convites e eles esperam ansiosos por esses encontros. Muitos deles vivem isso – de se sentar com a família na mesa para uma refeição especial – pela primeira vez. A felicidade deles neste dia é tão grande, que eles não sentem dor e nem medo, eles sentem alegria. Esse projeto é a prova de que o amor é o melhor medicamento que pode existir!” declarou Verônica.
A última edição do “Gastronomia do Amor” foi destinada aos pacientes do Hospital São Judas Tadeu que estão em visita domiciliar, ou seja, que recebem atendimento em suas próprias casas, em Barretos (SP). “Antes, o Junior era um homem determinado em realizar seu sonho de cozinhar no Hospital de Amor. Hoje, o Junior é um homem grato a Deus e ao HA, por ter mais um sonho realizado”, finaliza o chef de cozinha.
Mais uma edição que marcou a vida dos nossos pacientes, nos encheu de emoção e deixou o nosso coração bem quentinho!


“Quando eu tive o diagnóstico foi muito triste, porque eu nunca pensei que teria câncer de mama tão jovem”. Renata Lima (empresária), foi diagnosticada com câncer de mama aos 35 anos, após perceber uma fissura no mamilo direito.
“O sintoma que eu percebi foi que meu mamilo abriu uma ‘rachadurinha’. Eu achava que fosse alergia de algum amaciante de roupas. Eu fui em uma médica, ela falou que poderia ser uma mastite e me passou uma pomada e com o tempo cicatrizou. Após três meses, abriu novamente essa ‘rachadurinha’ e eu procurei uma outra ginecologista, e fazendo o exame físico, ela apalpou minha mama e com muito custo, ela encontrou um nódulo”, comentou.
Renata começou a investigar e foi diagnosticada com câncer de mama, Her2+, que é quando apresenta níveis elevados da proteína (Her2), localizada na membrana das células mamárias, promovendo o crescimento das células cancerosas. Natural de Barretos (SP), Renata iniciou o tratamento no Hospital de Amor há um pouco mais de um ano, e atualmente, além de realizar as consultas de manutenção, faz acompanhamento no departamento de Oncogenética do HA.
Câncer de início precoce
A formação do câncer no organismo de um indivíduo pode estar associada a diferentes fatores. A idade sempre foi um dos principais. Pessoas com mais de 50 anos estão há mais tempo sobre exposições ambientais que podem gerar mutações em suas células e causar o surgimento da doença. Porém, um levantamento publicado em 2023, na revista científica BMJ Oncology, vem preocupando especialistas.
Segundo o estudo, casos globais de câncer em pessoas com menos de 50 anos, aumentaram 79% nos últimos 30 anos. Outro fator preocupante, é o aumento da mortalidade pela doença, cerca de 27%, mais de 1 milhão de pessoas jovens morrendo devido ao câncer no mundo.
A conclusão do estudo foi que casos de cânceres no mundo aumentaram de 1,82 milhões em 1990, para 3,26 milhões em 2019, sendo o tumor de mama de maior incidência, seguido pelos tumores de intestino, próstata e esôfago.

Há aproximadamente três anos, Pedro L. Miguel Esposito (auxiliar de almoxarifado), de 23 anos, é paciente do HA. Pedro foi diagnosticado com câncer de intestino e o primeiro sintoma que ele sentiu foi dor na região do abdômen. “Meus primeiros sintomas foram dor, o intestino já não estava funcionando tão bem e apareceu tipo um abcesso na barriga, perto ao umbigo. Eu passei em um gastroenterologista que me pediu uma colonoscopia, e foi onde que deu o diagnóstico”, explicou Pedro.
Após diagnóstico, Pedro passou por uma cirurgia em sua cidade, São José do Rio Pardo (SP), e após dois meses de cirurgia, foi encaminhado para o HA. “Quando eu descobri o tumor no intestino e que eu tirei, eu não sabia que a situação estava tão delicada. Quando fui encaminhado ao Hospital de Amor, eu vi que eu estava com um carcinoma peritoneal, eu fiquei um pouco apavorado”, comentou Pedro sobre o seu diagnóstico.
Há mais de um ano, Pedro finalizou as quimioterapias, e passou a realizar acompanhamento nas consultas e por meio de exames de imagem.
Fatores responsáveis pelo aumento do câncer de início precoce
Mas como explicar a incidência da doença em pessoas com menos de 50 anos?
Para o médico oncologista clínico do Hospital de Amor, Dr. Gustavo Sanches, esse aumento está associado a diversos fatores. “Atribuo o aumento da incidência de câncer em indivíduos com menos de 50 anos a diversos fatores, pois não há somente uma causa. Mudanças na dieta, estilo de vida e fatores ambientais, desde a virada do século XX, vem resultando no aumento das taxas de obesidade, sedentarismo, dietas ocidentalizadas e poluição do meio ambiente podem ter afetado a incidência de câncer de início precoce. Além disso, álcool e tabaco podem também contribuir”, explicou o médico.
Como prevenir o câncer?
Alimentação saudável, prática de exercícios físicos, evitar bebida alcoólica, não se expor ao sol sem proteção solar e não fumar são algumas práticas que contribuem para a prevenção do câncer. Além disso, algumas medidas clínicas, como a vacina do HPV (sigla em inglês para Papilomavírus Humano), são ações de prevenção contra o câncer, como explica Dr. Gustavo Sanches.
“Medidas clínicas como a vacinação contra o HPV, hepatite B e realizar o tratamento da hepatite B e C (para os portadores), além da prevenção secundária, que é a tentativa de detectar a doença em um estágio inicial em indivíduos assintomáticos. No Brasil, há diretrizes e recomendações do Ministério da Saúde de rastreamento para alguns tipos de cânceres, como por exemplo: câncer de mama, câncer de intestino e câncer de colo de útero”, destacou o oncologista clínico.
Câncer de mama
O risco de desenvolver câncer de mama, também está associado a idade, sendo maior a partir dos 50 anos, porém os índices aumentaram em mulheres com menos de 50 anos, como publicado na revista científica BMJ Oncology.
No Brasil, não se tem um dado específico sobre a incidência de câncer de mama em mulheres com menos de 50 anos, o que se tem, são dados gerais da doença. Segundo o Instituto Nacional do Câncer (INCA), a estimativa para o país, até 2025, é de 704 mil casos novos de câncer, sendo o de pele não melanoma o mais incidente, com 220 mil casos novos (31,3%), seguido pelo câncer de mama, com 74 mil (10,5%).
Para o médico mastologista do HA, Dr. Idam de Oliveira Junior, a primeira medida para controle do câncer de mama é a “conscientização da população sobre esse importante e crescente problema de saúde pública, bem como as suas medidas preventivas”. Além disso, o médico mastologista destaca as medidas preventivas como primárias e secundárias.
“A prevenção primária, por meio de hábitos de vida saudáveis, de acordo com a Organização Mundial da Saúde (OMS), pode reduzir em até 30% as chances de se desenvolver a doença. Como prevenção secundária, o exame de mamografia consiste na melhor metodologia de diagnóstico precoce, capaz de detectar na fase assintomática, de forma a reduzir substancialmente a mortalidade causada pelo diagnóstico tardio. Neste sentido, o Hospital de Amor recomenda que o exame anualmente para mulheres entre 40 e 49 anos, e a cada dois anos para aquelas na faixa etária de 50 a 69 anos de idade”, explicou Dr. Idam.
Além da prevenção, em termos de tratamento, o HA apresentou significativos avanços nos últimos anos. “Nos últimos anos apresentamos significativos avanços tecnológicos nessas áreas, como a diversidade de formas para a reconstrução mamária, a melhoria nos equipamentos de radioterapia que tornaram o tratamento mais efetivo, com menores doses de radiação e menor frequência das aplicações e as novas drogas para o tratamento sistêmico – como a imunoterapia para o câncer de mama triplo negativo, os inibidores de ciclina para o tratamento dos tumores luminais (com receptores de hormônios) e as terapias-alvo para os tumores HER2+”, concluiu o especialista.

O Hospital de Amor é cheio de histórias bonitas de fé, superação e finais felizes! Em seus mais de 60 anos, o HA já transformou, reescreveu e salvou a vida de milhares de pessoas. E dentre inúmeros motivos, este é um dos que justifica tanto amor.
A história do João Borges da Silva Junior, o querido Johny Barreto, tem tudo isso e algo a mais: o sentimento de gratidão! Seu primeiro contato com a instituição se deu em 2002 e surgiu pela admiração. O locutor foi convidado para apresentar uma das edições do Leilão ‘Direito de Viver’ em Palmeira D’Oeste (SP), em prol do HA e, como grande admirador da causa, aceitou. “Aquele evento foi um sucesso, e ele foi só o primeiro. Depois disso, desde 2007, comecei a narrar rodeios por todo Brasil e a apresentar diversos ‘Desafios do Bem’ – ação de arrecadação do HA”.
Atuando como locutor desde 1997, o barretense (que traz no coração o orgulho de possuir no ‘quintal de casa’ um hospital que é referência em oncologia), teve anos depois um envolvimento mais profundo com a instituição: como paciente.
Johny paciente
No final do ano de 2017, uma reviravolta mudou o rumo e os planos de Johny. Após sentir fortes dores abdominais e passar por uma consulta com especialista, o locutor foi encaminhado ao Instituto de Prevenção do HA para fazer exames preventivos. “Fiz o exame e, quando acordei da anestesia, a médica me disse que havia feito uma cirurgia para retirar um pequeno tumor do meu intestino. Dali 30 dias saiu a biópsia e o resultado me assustou”, contou.
Apesar do tumor de Johny não ser considerado invasivo, ele sentiu medo ao se ver do outro lado – agora como paciente. “Senti muito medo, principalmente ao esperar pelo resultado da biopsia, mas sempre tive uma sensação de paz, de que Deus estava comigo. Fiz os procedimentos necessários, acompanhei por alguns anos e, graças a Deus, o tumor sumiu”, explicou.

Johny acompanhante
Seis anos depois, no início de 2023, o caminho de Johny se cruzou novamente com o do Hospital de Amor! Desta vez, ele precisou que a instituição cuidasse do seu pai, João Borges da Silva, de 92 anos. “Meu pai tinha uma ferida bem grande na cabeça. Ele dizia que tinha machucado, porém era uma lesão que não cicatrizava. Após a consulta com o médico, foi feita uma biopsia e, mais uma vez o medo tomou conta de mim, pois ela recebeu o diagnóstico de câncer”.
De acordo com o locutor, a princípio o tumor aparentava ser na pele, mas após realizar vários exames constatou-se que a doença tinha atingido os ossos da cabeça. Também no HA, o senhor João realizou todo o tratamento na instituição e sabe quem foi seu acompanhante? O filho, Johny Barreto.
“O meu carinho e admiração já existiam pelo Hospital, mas durante os dias que meu pai ficou internado e que eu fiquei o tempo todo com ele, pude acompanhar a enfermeira passando de manhã dando os medicamentos; a fonoaudióloga ajudando ele a mastigar; a nutricionista; os médicos que passavam e conversavam todas as manhãs; os fisioterapeutas; o pessoal da limpeza; sem contar a alimentação que era muito boa, tanto para o paciente quanto para mim, que era o acompanhante. Ali eu pude perceber com mais detalhes o quanto é caro manter o Hospital de portas abertas, e o quanto seria difícil para uma pessoa, não só pobre, mas também de classe média, conseguir pagar um tratamento de combate ao câncer. A partir daí, minha vontade de ajudar o HA aumentou e cresceu dentro de mim”, afirmou Johny.
O senhor João finalizou todo o tratamento e segue bem, firme e forte ao lado da família.

Johny voluntário
O desejo virou realidade! Virou ação! Virou locução! Com um dom nato, Johny – que há 27 anos atua profissionalmente em locuções de rodeios e já fazia trabalhos em prol do HA – tornou-se voluntário em um dos eventos mais especiais promovidos pela instituição: o “Rodeio Pela Vida”.
Realizado em Barretos (SP), o evento, que neste ano chegou em sua quarta edição sendo recorde de público e de solidariedade, contou com a voz, narração e talento de Johny durante as competições desde o primeiro ano. “Eu fico muito feliz em dar uma pequena contribuição para o Hospital de Amor e espero participar desses eventos como voluntário por muito tempo”.
E depois de conhecermos e contarmos uma história tão bonita quanto essa, quer saber o que deixa nosso coração mais feliz ainda?
– Johny, depois de ser paciente, filho de paciente e voluntário, o que você tem a dizer sobre o HA?
R.: O Hospital de Amor é uma instituição muito séria, onde todos os funcionários tratam os pacientes e familiares com muito amor e carinho. O profissionalismo é impressionante, os equipamentos são de última geração. Posso dizer que já presenciei tudo ali dentro e, com base nisto, peço que as pessoas façam suas doações! A despesa ali é muito grande, mas o que os pacientes recebem não tem preço. Se hoje você não tem dinheiro para doação, doe uma parte de seu tempo em algum projeto para ajudar, seja voluntário de alguma forma, convide amigos, familiares, pessoas a sua volta, e ajude o Hospital de Amor.
Se o Johny falou, tá falado!
Doe!
Quer ajudar o Hospital de Amor a continuar salvando vidas? Então, faça a sua doação! Existem diversas formas de contribuir com a instituição, dentre elas, três que são rápidas, fáceis e seguras:
• pela página de doação (ha.com.vc/doar)
• pelo PIX (chave: doar@hospitaldeamor.com.br)
• pela Central de Relacionamento (17 3321-6607)
Independente de onde estiver, basta ter seu celular em mãos e doar qualquer quantia para ajudar o maior centro oncológico de atendimento 100% gratuito da América Latina. Faça parte dessa missão que salva milhares de vidas.

Em 2020, o Brasil registrou 6.650 novos casos de câncer de ovário, o que representa 3% das neoplasias detectadas em mulheres no país. Mas, segundo estimativas do INCA (Instituto Nacional do Câncer), no triênio que contempla o período de 2023 a 2025, o número previsto já é superior, ultrapassando os 7 mil novos casos por ano. Ainda segundo a instituição, a região com maior incidência é a Sudeste.
A doença ocupa o sétimo lugar no ranking nacional de mortalidade entre as brasileiras, isso porque o câncer de ovário ainda é frequentemente diagnosticado em estágios avançados, diminuindo as possibilidades de tratamentos com fins curativos e a taxa de sobrevida. No mundo, dados mostram que apenas 45% das mulheres diagnosticadas possuem uma taxa de sobrevida de cinco anos, uma taxa que é de 89% nos casos de mulheres com câncer de mama.
Por isso, o cirurgião oncológico do Hospital de Amor, Dr. Carlos Andrade, ressalta a importância da observação de alguns sinais e sintomas da doença. “Os sintomas do câncer de ovário em estádios iniciais são muito fracos e podem facilmente serem confundidos com uma má digestão, dor muscular ou sintomas urinários. É importante alertar que mulheres com sintomas urinários ou intestinais que persistem por mais de uma semana, e que não tenham nenhum diagnóstico que justifique, devem ser investigadas para câncer de ovário. Pode ser uma sensação de empachamento, uma constipação, um aumento do volume abdominal ou um aumento da frequência urinária”.
Fatores de risco
Segundo a World Ovarian Cancer Coalition, uma organização global sem fins lucrativos focada não apenas na conscientização, mas no avanço de pesquisas e novos tratamentos da doença, ainda não há um teste simples ou exame de rotina preciso para o diagnóstico precoce, mas alguns fatores de risco devem ser levados em consideração no acompanhamento clínico padrão.
Idade: a maioria dos casos de câncer de ovário ocorre em mulheres com mais de 55 anos, pois a doença também está relacionada ao grau de atividade hormonal feminina. Mas alguns tipos de câncer de ovário podem aparecer em mulheres jovens;
Genética: mulheres portadoras de mutações genéticas nos genes BRCA1 ou BRCA2 (genes que ajudam a reparar os danos nas células), também relacionadas ao surgimento do câncer de mama, estão mais propensas ao desenvolvimento da doença. As portadoras de mutações no primeiro gene apresentam 45% de possibilidade de desenvolver esse tipo de câncer durante a vida, enquanto mutações no segundo gene oferecem risco de 25%.
Histórico familiar: dados mostram que as mulheres com maior o risco de desenvolverem câncer de ovário são as que possuem dois ou mais parentes que tiveram câncer de ovário, da mama, do cólon ou do útero, independente da ascendência de origem materna ou paterna. Cerca de 15% dos casos de câncer de ovário têm antecedentes familiares.
Outros fatores: por ser uma doença ligada à atividade hormonal, especialistas destacam que o risco de desenvolvimento do câncer de ovário é maior nas mulheres que não tiveram filhos, que nunca tomaram a pílula anticoncepcional, que iniciaram o período menstrual muito cedo ou cuja menopausa começou mais tarde do que a média e em mulheres que já tiveram endometriose.
Prevenção
– Conheça seu corpo: esteja atenta a qualquer mudança incomum;
– Consultas médicas regulares: realize exames ginecológicos regularmente;
– Histórico familiar: se houver casos de câncer de ovário na família, informe seu médico;
– Uso de anticoncepcionais: alguns estudos sugerem que o uso prolongado de anticoncepcionais pode reduzir o risco, porém, o uso do anticoncepcional também pode ser um fator de risco para o surgimento do câncer de mama. Assim, é de extrema importância a consulta com o médico especialista para avaliação e indicação caso a caso.
Diagnóstico
A ecografia pélvica transvaginal e transabdominal são exames que permitem o diagnóstico e a avaliação em casos suspeitos de tumores nos ovários, mas o acompanhamento clínico é imprescindível para resultados positivos quando o assunto é diagnóstico precoce! Atualmente, a medição do marcador tumoral sanguíneo CA 125 também tem sido uma ferramenta importante, visto que cerca de 80% das mulheres com câncer de ovário possuem esse marcador elevado.
Tratamento
Em casos aonde há suspeita de tumor de ovário, a cirurgia exploratória é recomendada para avaliação e definição de estadiamento da doença, podendo acontecer apenas a remoção do tumor ou ainda a necessidade da retirada do útero e dos ovários. A depender do estágio, tratamentos adjuvantes de quimioterapia, radioterapia e terapia-alvo podem ser utilizados.
Lembre-se sempre de consultar seu médico e seguir as orientações para um diagnóstico precoce e tratamento adequado. A prevenção e a conscientização são essenciais na luta contra o câncer de ovário.

Tratamento humanizado associado à tecnologia! Atualmente, o Hospital de Amor conta com três unidades especializadas em Reabilitação: em Barretos (SP), Araguaína (TO) e Porto Velho (RO), com equipamentos altamente tecnológicos, que auxiliam pacientes oncológicos e não oncológicos na recuperação das funções motoras, auditivas, intelectuais e visuais.
Imagina um videogame com uma tela grande, projetada na parede da sua casa, onde você consegue movimentar coisas apenas com um toque? Essa tecnologia é chamada de realidade virtual, que está presente no NIRVANA, equipamento utilizado nos atendimentos de pacientes dos Centros de Reabilitação do Hospital de Amor, em Barretos e em Araguaína.
Trata-se de um dispositivo que auxilia na reabilitação motora e cognitiva de pacientes que tiveram suas funções perdidas (causadas, em grande maioria, pelo próprio tratamento oncológico) ou diagnosticados com TEA (Transtorno do Espectro Autista), TDAH (Transtorno do Déficit de Atenção com Hiperatividade), dislexia e deficiência intelectual. Além disso, o NIRVANA proporciona ao usuário uma experiência imersiva, por meio do seu sistema, criando um ambiente realista de acordo com o que ele vive, possibilitando trabalhar coordenação motora, equilíbrio, destreza manual, amplitude de movimento, estimulação cognitiva e baixa visão.

Uma das principais funções do equipamento é a estimulação neurossensorial, como destaca a educadora intelectual e psicopedagoga do Centro de Reabilitação do HA, Maria Laura de Barros Pedro. “Após uma avaliação do paciente, é realizado um estudo e traçado um plano de tratamento, onde já iniciamos a reabilitação com o NIRVANA. Todos os nossos pacientes, sejam eles oncológicos ou não, passam pelo dispositivo, pois além de acelerar o processo de recuperação e desenvolvimento, é possível trabalhar estimulação, comunicação e cognição através dos exercícios”, explica Maria Laura.
Os exercícios são todos adaptados, o que possibilita atender pacientes de diferentes faixas etárias, condições físicas, motoras e intelectuais. “Durante o processo de reabilitação, aproximadamente 30 pacientes passam por dia no NIRVANA e nós conseguimos adaptar os exercícios em tempo real, aproximando ao máximo da realidade em que o paciente está inserido, seja em sua casa, escola e trabalho. Conforme sua evolução, o próprio sistema vai ajustando os níveis de dificuldade”, destaca a psicopedagoga.
A reabilitação com o NIRVANA, associado a outras estratégias de tratamento, faz com que o paciente seja proativo na realização das tarefas, se tornando cada vez mais independente.
Parceria com Alok
O equipamento está sendo utilizado na reabilitação de pacientes do HA desde 2022, e foi adquirido por meio de uma doação realizada pelo Instituto Alok. O artista doou o cachê de um show realizado durante a Festa do Peão de Americana.
No dia 24 de agosto de 2022, em uma visita ao Hospital de Amor Barretos, o DJ conheceu de perto o dispositivo. Na ocasião, o presidente do HA, Henrique Prata, recebeu o artista e o homenageou com uma placa em seu nome. Em 2023, Alok repetiu o gesto de amor e solidariedade, e doou novamente seu cachê para a instituição, dessa vez o do show realizado durante a Festa do Peão de Barretos.


Segundo o boletim epidemiológico do Ministério da Saúde emitido no início da semana, o Brasil ultrapassou os 700 mil casos possíveis de dengue apenas em 2024, uma alta superior a 300% em comparação ao mesmo período de 2023. Os dados mostram, ainda, que o número supera o total de casos registrados nos anos de 2017, 2018 e 2021.
São informações que acendem um importante alerta, principalmente, para pacientes em tratamento oncológico.
O médico infectologista do Hospital de Amor, Dr. José Carlos Ignácio Jr., explica que a dengue, a zika ou a chikungunya, doenças transmitidas pelo Aedes aegypti, assim como qualquer outra infecção, atrapalham o tratamento oncológico porque podem atrasar, adiar ou interromper temporariamente a quimioterapia e/ou a radioterapia. Além disso, o paciente com câncer tem um risco maior de ter dengue grave. “Esse risco é maior nos pacientes com câncer acima de 60 anos, que também apresentam comorbidades como diabetes, hipertensão arterial, cardiopatia, doença renal ou pulmonar crônica”, destaca.
Para alguns tipos de câncer, o quadro também pode exigir cuidados extras. Pacientes adultos com leucemia, linfoma, mieloma e tumor de fígado apresentam maior risco de complicações hemorrágicas pela dengue e, assim, um maior risco de evoluir com dengue grave, necessidade de internação e maior risco de óbito. Já entre as crianças, as leucemias e os linfomas são de maior risco para dengue grave, assim como o tratamento de alguns tumores sólidos que são tratados com altas doses de quimioterapia.
O infectologista do HA frisa que, caso um paciente oncológico apresente sintomas típicos da infecção por dengue, é importante procurar imediatamente o centro de referência no qual o tratamento está sendo realizado, para avaliação médica e laboratorial, com seguimento para que se evite o agravamento da doença.
Vacina
Recentemente o Ministério da Saúde incorporou a vacina contra dengue ao Sistema Único de Saúde (SUS), colocando o Brasil como pioneiro em todo o mundo a disponibilizar o imunizante no sistema público de saúde. A vacina, conhecida como Qdenga, que possui indicação para prevenção da doença causada por qualquer sorotipo do vírus e foi aprovada pela Anvisa para a faixa etária de 4 anos a 60 anos de idade, não será utilizada em larga escala em um primeiro momento, já que o laboratório fabricante afirmou ter uma capacidade restrita para o fornecimento de doses. Por isso, a vacinação ainda será focada em público e regiões prioritárias, conforme definição do órgão.
Apesar de ser um grande e importante avanço para esse problema de saúde pública, o Dr. José Ignácio explica que essa vacina é composta por vírus vivo atenuado, sendo assim, ela possui contraindicação de ser administrada em pacientes com imunidade comprometida, que é o caso dos pacientes em tratamento oncológico em uso de quimioterapia e/ou radioterapia. “A contraindicação vai até 6 meses após o término da quimioterapia e/ou radioterapia. Dessa forma, orienta-se que os pacientes oncológicos consultem seu médico para avaliar se podem receber a vacina contra dengue, quando ela estiver disponível”.
Prevenção
Para prevenção da dengue, além das medidas já conhecidas para evitar a proliferação do mosquito Aedes aegypti, eliminando água armazenada que pode se tornar um possível criadouro, como em vasos de plantas, lagões de água, pneus, garrafas plásticas, piscinas sem uso e sem manutenção e até mesmo em recipientes pequenos, como tampas de garrafas, o uso de repelente é um importante aliado.
Os repelentes com icaridina são recomendados por comprovação de eficácia e proteção, havendo diversas marcas disponíveis no mercado. Porém, caso não sejam tolerados, também podem ser aqueles à base de DEET, IR3535 e óleo de citronela. Segundo os especialistas, os repelentes caseiros não devem ser utilizados.
Algumas regras para a aplicação correta do repelente:
• Cuidado para não passar o repelente na região dos olhos, mucosas e áreas com feridas;
• O repelente spray deve ser aplicado sobre a roupa e não na pele que será coberta. Exemplo: se for colocar uma calça, vista essa peça de roupa e somente depois aplique o repelente sobre a calça. Nas áreas que não serão cobertas pelas roupas, basta aplicar o repelente sobre a pele descoberta;
• Raramente o uso de repelente causa alergia, mas pode acontecer. Caso apresente prurido (coceira) e urticária (placas vermelhas pelo corpo), suspenda o uso do repelente e fale com o seu médico.
Além do uso do repelente outras medidas podem auxiliar:
• Roupas: sempre usar camisas/blusas de mangas longas, calças longas, dar preferência para cores claras;
• Se possível colocar telas nas portas e janelas;
• Sempre permitir a entrada na casa do pessoal do controle de vetores, a fim de avaliar a existência de possíveis criadouros e orientações de prevenção.
Publicado em 22 de fev de 2024 | Destaques, Institucional, Prevenção, Pacientes e Familiares