- Home
- “Com a perna de metal eu continuo 100% sendo eu”
“Com a perna de metal eu continuo 100% sendo eu”

“Perder um membro não é perder seu valor, é apenas trocar uma parte do seu corpo por uma nova chance de continuar”, declara Gabriele Cecília dos Santos, 14 anos, paciente do Hospital de Amor Infantojuvenil.
Com esse depoimento, iniciamos este texto para falar sobre o mês de abril, considerado o “Mês da Conscientização da Amputação”, cujo objetivo é alertar a população sobre a prevenção e o tratamento da condição, além de promover a inclusão e o respeito às pessoas amputadas. Gabi, como é carinhosamente chamada, precisou amputar a perna esquerda após a descoberta de um osteossarcoma.
Aos 12 anos, enquanto jogava futebol na escola, Gabi machucou o joelho. Com o passar dos dias, o inchaço aumentava. Começou a investigar o problema em Araçatuba (SP), sua cidade natal, onde recebeu o diagnóstico de osteossarcoma. “Naquele momento em que descobri que estava com câncer, chorei e me senti muito angustiada. Mas, a partir do momento em que entendi que nada se resolveria chorando, criei forças para tudo que estava por vir”, conta Gabi.
Há um ano e meio, a jovem realiza tratamento no Hospital de Amor Infantojuvenil, em Barretos (SP), e passou por uma cirurgia de amputação transfemoral – acima do joelho – que preserva a musculatura e protege o osso, proporcionando melhor sustentação da prótese.
Os tumores mais associados à necessidade de amputação são os sarcomas ósseos, especialmente o osteossarcoma, como no caso de Gabi, e o sarcoma de Ewing, que estão entre os mais prevalentes em crianças e adolescentes, conforme explica o coordenador do Departamento de Ortopedia do HA e ortopedista oncológico, Dr. Silvio Sargentini.
“Sem dúvidas, os tumores musculoesqueléticos são responsáveis por grande parte das amputações em crianças e adolescentes. Porém, o trauma – como acidentes de trânsito, queimaduras, choques elétricos, entre outros – ainda é a principal causa geral de amputações nessa faixa etária no Brasil”, afirma o médico. “Eu sei que câncer e amputação parecem palavras que arrancam partes da gente — e às vezes, elas arrancam mesmo: corpo, rotina, certezas… tudo balança. Mas o que elas nunca vão tirar é quem você é de verdade: sua força, sua luz, sua vontade de viver. Antes de me falarem que eu teria que amputar, Deus me visitou em sonhos, pegou em minhas mãos, me levou a cada canto do hospital para me mostrar que eu podia confiar nele. Isso me fez sentir forte e confiante de que tudo daria certo”, relata Gabi.
Reabilitação
Após 14 dias de cirurgia, Gabi recebeu a liberação para realizar a reabilitação no Centro Especializado em Reabilitação do Hospital de Amor. Após uma avaliação médica, foi estabelecido o plano terapêutico, que incluiu a fisioterapia como explica a fisioterapeuta do HA Infantojuvenil, Deiseane Bonatelli.
“Quando a Gabi iniciou a reabilitação, fizemos uma avaliação e traçamos um plano terapêutico pré-protetização. O foco nessa etapa do tratamento foi ganho de força, preparação do coto com enfaixamento e treino de marcha com muletas. Gabi respondeu muito bem a essa parte da reabilitação e foi encaminhada para a protetização”, explica a fisioterapeuta do HA Infantojuvenil.
Uma nova rotina, um novo método de vida, Gabi precisou se adaptar a nova condição, e a reabilitação, que no começo parecia “sem sentido”, como ela mesmo disse durante a entrevista, teve um papel fundamental para que ela atingisse o seu objetivo final: a protetização. “A reabilitação, no começo parecia uma sequência de exercícios sem sentido, mas com o tempo eu percebi que cada gota de suor era uma motivação para eu poder continuar, e colocar a prótese pela primeira vez foi uma sensação completamente inesquecível. Todas as inseguranças que eu tive eu perdi naquele momento, mas com tudo isso foi bom perceber que com a perna de metal eu continuava 100% sendo eu”, conta Gabi.
Após a protetização veio uma nova etapa na reabilitação. Gabi passou a treinar a marcha com e sem apoio, treino de equilíbrio com a prótese e treino de escada, até conseguir andar sozinha, sem o auxílio de muleta.

Osteosarcoma
Quando falamos de câncer infantojuvenil, estamos falando de uma doença rara. Segundo a Organização Mundial da Saúde (OMS), em média, são registrados 300 mil novos casos ao ano de câncer infantojuvenil ao redor do mundo, sendo que 90% destes vivem em países de baixa e média renda (PBMR).
Segundo o INCA, no Brasil, são diagnosticados cerca de 8 mil casos de câncer ao ano. Ou seja, durante todos os dias do ano, a cada hora, uma criança ou adolescente é diagnosticado. Parece alarmante, no entanto, a incidência do câncer de 0-19 anos corresponde a apenas 3% do total de casos de câncer.
O Hospital de Amor Infantojuvenil diagnostica cerca de, 300 novos casos ao ano, em crianças e adolescentes. Nos últimos cinco anos, o HA Infantojuvenil diagnosticou, aproximadamente, 104 casos de osteosarcoma em crianças e adolescentes. “O osteossarcoma é um tipo de câncer ósseo primário que se origina nas células ósseas chamadas osteoblastos. É um tumor maligno que pode se desenvolver em qualquer osso do corpo, mas é mais comum nos ossos longos, como o fêmur e a tíbia, e é uma doença que acomete predominantemente pacientes na segunda etapa da vida, ou seja, entre 10 e 20 anos de idade”, explica a oncologista pediátrica do HA Infantojuvenil, Dra. Erica Boldrini.
Os principais sintomas para esse tipo de tumor são:
– Dor óssea: dor persistente e intensa em um osso específico, que pode piorar à noite ou com atividade física;
– Inchaço: inchaço ou edema na área afetada, que pode ser acompanhado de vermelhidão e calor;
– Limitação de movimento: dificuldade em mover a articulação ou o membro afetado devido à dor ou ao inchaço e
– Fratura: fratura óssea sem causa aparente ou com trauma mínimo.
Se esses sintomas são comuns em adolescentes, é importante fazer um acompanhamento médico, como explica Dra. Erica. “Se um adolescente apresentar algum desses sintomas, é fundamental procurar avaliação médica para determinar a causa subjacente. O diagnóstico precoce e o tratamento adequado podem melhorar significativamente as chances de cura e reduzir a morbidade associada ao osteossarcoma”, declara a oncologista pediátrica.
Os principais tratamentos para o osteosarcoma são a cirurgia, onde é realizada a remoção do tumor e do tecido ósseo afetado e quimioterapia, o uso de medicamentos para matar células cancerígenas. “A cirurgia de amputação é indicada quando não há possibilidade de manter o membro acometido pelo tumor ósseo após sua ressecção completa. Em outras palavras, quando preservar o membro significaria deixar para trás parte do tumor ou não atingir margens cirúrgicas seguras — o que comprometeria a chance de cura e diminuiria as taxas de sobrevida do paciente”, explica o médico ortopedista, Dr. Silvio Sargentini.
Como Gabi disse durante a entrevista, “o conselho que eu posso dar para quem está passando por esse processo de amputação é: não tenha medo de se reinventar, a amputação não é o fim”.
Oficina Ortopédica
O Hospital de Amor vai muito além do tratamento oncológico! A instituição foi pioneira em oferecer reabilitação física, mental, intelectual, auditiva e visual, promover qualidade de vida e autonomia para os pacientes.
Além das unidades de Reabilitação, em Araguaína (TO), Barretos (SP) e Porto Velho (RO), o HA também conta com três unidades nessas localidades da Oficina Ortopédica, que é uma extensão do projeto Bella Vita, que visa reabilitar e ampliar a assistência aos pacientes, amenizando e recuperando-os das sequelas geradas pelo câncer e seu tratamento.
Em 2024, foram confeccionados e dispensados 3.861 dispositivos (órteses e próteses), somando os números nas três unidades: 1.616 dispensados pela unidade de Araguaína (TO), 1.765 dispositivos dispensados pela unidade de Barretos (SP) e 480 dispensados pela unidade de Porto Velho (RO).
As Oficinas Ortopédicas do HA, contam com vários diferenciais, principalmente com a utilização da tecnologia, como explica o coordenador das Oficinas Ortopédicas do HA, Alysson Alvim Campos. “Nós continuamos investindo muito em tecnologias que melhoram muito a manufatura da confecção das próteses. Podemos destacar o nosso robô, que por meio do sistema de digitalização do coto e usinagem robótica, a gente consegue uma maior velocidade na confecção da prótese, através de softwares, que fazem essa confecção, uma modelagem digital, em vez do técnico fazer no molde de gesso, ele faz com o computador, tornando o processo mais rápido e preciso”, explica Alysson.
Mas um fator que é o principal diferencial e que está enraizado no Hospital de Amor, é a humanização. “Eu, que venho de outras instituições, trabalhei em outros lugares, o que eu vejo nos profissionais do HA e das nossas Oficinas Ortopédicas, é diferente. Realmente, não dá para trabalhar nessa instituição se você não está alinhado com o propósito do HA. O que eu percebo com os profissionais, principalmente os das Oficinas Ortopédicas, que estão alinhados com o propósito de fazer essa assistência integral ao paciente. Eu vejo que a dedicação dos colaboradores no sentido de fazer um algo a mais para os pacientes, no que ele pode fazer a mais para contribuir com o paciente”, destaca Alysson.

Recentemente, a cantora Preta Gil assustou seus fãs devido as suas internações causadas por causa do seu tratamento de câncer colorretal. O caso de Preta se assemelha a diversas pessoas abaixo de 50 anos que receberam o diagnóstico da doença, cada vez mais comum no mundo. No Brasil, o Instituto Nacional do Câncer (INCA) estima que entre 2023 e 2025, serão diagnosticados 45.630 novos casos de câncer colorretal.
Segundo a médica endoscopista do Hospital de Amor Lagarto, Dra. Kelly Menezio Giardina, “o câncer do intestino se refere às neoplasias (cânceres) que ocorrem no intestino grosso (o cólon) e o reto. A profissional explica que, inicialmente, câncer se refere a uma célula que tem um crescimento (e multiplicação) desordenada, e sem fatores de contenção. Dividindo-se rapidamente, estas células agrupam-se formando tumores, que invadem tecidos e órgãos vizinhos, até distantes da origem do tumor (metástases). Pode acontecer em qualquer órgão do corpo humano. É tratável e, na maioria dos casos, curável, ao ser detectado precocemente (quando ainda não se espalhou para outros órgãos).
Câncer colorretal: um mal que vem crescendo
Dados da Globocan, de 2022, revelam que a Ásia (531 mil novos casos) foi o primeiro continente em estimativas de novos casos de câncer colorretal, seguido da Europa, a seguir América do Norte e, enfim, América Latina (96 mil novos casos). O Brasil foi responsável por 41.000 novos casos para o mesmo ano. A maioria dos casos de câncer são diagnosticados em fase avançada, quando o índice de cura é mais baixo. Em estados mais carentes, a doença é diagnosticada quando os sintomas são de obstrução de cólon ou por sintomas das metástases, ou seja, com a possibilidade de cura mais ainda reduzida.
Dra. Kelly reforça que é importante saber que, em estágios iniciais, a doença pode ser silenciosa e assintomática. Os primeiros sintomas, que já não são mais precoces, são alterações recorrentes no hábito intestinal, fraqueza e perda de peso sem causa aparente. Mudança no hábito intestinal (diarreia ou prisão de ventre), desconforto abdominal com gases ou cólicas, sangramento nas fezes, sangramento anal e sensação de que o intestino não se esvaziou após a evacuação, são importantes sinais de alerta.
Segundo a médica, este tipo de câncer é um dos principais tumores que existe realmente prevenção. “Prevenir é diagnosticar uma lesão que ainda não é câncer, e tratá-la (ressecar) antes que se desenvolva em câncer avançado. Isso significa fazer diagnóstico precoce”. Kelly reforça que o diagnóstico precoce é um dos maiores aliados, não só contra o câncer colorretal, mas contra muitas outras doenças.
Pessoas entre 45 e 75 anos (sem outros fatores de risco) devem realizar anualmente o exame de Pesquisa Imunológica de Sangue Oculto nas Fezes (FIT) e, a cada 10 anos, a colonoscopia. “Já quem tem histórico familiar de câncer colorretal ou polipose adenomatosa deve ser acompanhado em rastreamento sistemático, por colonoscopia,10 anos antes da idade na qual foi acometido o familiar”, diz a especialista.
Maus hábitos e a genética podem ser fatores de risco
De acordo com a especialista, a incidência do câncer colorretal está relacionada ao índice de desenvolvimento humano (IDH) mais alto como o de países da Europa, América do Norte, Nova Zelândia, onde é observado que o comportamento, como sedentarismo, obesidade, consumo regular de álcool, tabaco e baixo consumo de fibras, frutas, vegetais e carnes magras, aumentam o risco e exposição a fatores oncogênicos (fatores que desenvolvem o câncer). “No Brasil, temos diferentes índices (IDH) e quanto mais baixos, como da região Norte (Acre, Amapá, Roraima), essa doença cai para a quarta posição. Outros fatores de risco estão associados às condições genéticas ou hereditárias, como doença inflamatória intestinal crônica, histórico pessoal ou familiar de adenoma ou câncer colorretal, e ocupacionais, como exposição a radiações.
Uma doença que vem ganhando ‘holofotes’
“Estamos vendo um claro aumento do câncer colorretal em pessoas mais jovens. Assim como a ocidentalização dos hábitos alimentares e estilos de vida têm exposto homens e mulheres a fatores carcinogênicos (que desenvolvem câncer)”, explica a médica. Embora o câncer colorretal ainda seja mais comum em pessoas com 60 anos ou mais, o câncer é mais agressivo em pessoas mais jovens. Por isso, segundo Dra. Kelly, os protocolos americanos (e é uma tendência mundial) recomendam que exames de prevenção (colonoscopia) sejam realizados a partir dos 45 anos.
Hospital de Amor é pioneiro no rastreamento
Para Kelly, “Barretos é pioneiro em pesquisas sobre câncer e estudos realizados que mostram que a incidência e mortalidade em Barretos e no interior de São Paulo, está aumentando, em especial, câncer colorretal e de mama, bastante relacionados a estilo de vida (obesidade, tabagismo e sedentarismo).
Ela diz que os estudos do HA tentam apontar quais são só fatores mais próximos à nossa população, que seriam indicativos de riscos aumentados a desenvolver esse câncer, e como é possível identificar precocemente (rastrear), por meio de exames clínicos pouco invasivos (detecção de fatores encontrados nas fezes), indicando a necessidades desses pacientes de serem submetidos a exames mais invasivos, como a colonoscopia. “Dentre exames mais invasivos, o hospital oferece uma rede complexa e ampla deles, assim como de tratamento, tanto por meio de procedimentos minimamente invasivos como até de cirurgias robóticas, para tratar a doença já instalada”, finaliza Kelly.
Para o médico cirurgião e diretor científico do IRCAD América Latina, Dr. Luís Gustavo Romagnolo, quando uma pessoa famosa divulga o diagnóstico de câncer por meio das redes sociais, o fato é muito noticiado, o que contribui para divulgar mais sobre a importância da prevenção. “Interessante destacar que os principais motivos que nos levam a ter esse tipo de câncer, seriam hábitos alimentares errados”, reforçou.

Tratamento e uso da bolsa de colostomia
Segundo Romagnolo, o Hospital de Amor se destaca por oferecer todos os possíveis tratamentos para este tipo de câncer, desde radioterapia, quimioterapia e cirurgia. “No caso de radioterapia, é utilizado aparelhos que tratam especificamente o local da doença com planejamento específico; na quimioterapia, temos a possibilidade de várias linhas de tratamento, até imunoterapia. Já na cirurgia, desde tratamentos convencionais, mas na grande maioria (no caso, 85%), com técnicas minimamente invasivas, incluído a plataforma robótica com mais de 300 casos operados por ano. E com isso, temos uma recuperação mais rápida e retorno das atividades mais precoces dos pacientes.” diz o especialista.
No caso da necessidade de remoção de parte do intestino devido à doença, alguns pacientes precisam utilizar a bolsa de colostomia. Dr. Romagnolo explica que “a bolsa é uma parte do intestino – que pode ser o intestino grosso (colostomia) ou o intestino delgado (ileostomia) – que em alguns casos é necessária para realizar um desvio do trânsito intestinal e ela fica acoplada, ou melhor, fixada na pele do abdome. Assim, as fezes saem através dele e o paciente utiliza uma bolsa coletora colada. Como se fosse um cano que fica exposto e tem uma bolsa coletora colada para reservar o material”.
“Todo paciente que for realizar um procedimento que envolve o colón ou o reto deve ser orientado sobre a possibilidade de usar a bolsa de colostomia, entretanto, têm aqueles casos em que o paciente necessariamente precisa dessa indicação. Deve-se conversar muito com o cirurgião sobre a indicação precisa”, diz Dr. Luís, que esclarece que a bolsa pode ser utilizada em casos de urgências em que envolve lesão no intestino, como traumas, perfurações, infeções etc.
Romagnolo revela que há casos em que depois da confecção da bolsa não é mais possível realizar a junção do intestino, ou porque o paciente não tem condições clínicas de um novo procedimento – porque qualquer procedimento tem seus riscos – ou também pelo fato de não ter mais condições de junção devido ao fato de não existir mais aquele tecido de junção que foi retirado. “Nos casos em que tem que ser realizado a amputação do ânus, não é possível realizar a reconstrução, e nesses casos a bolsa é definitiva”, diz o médico cirurgião.
Cuidados com a bolsa
Os riscos de ter a bolsa são os de cuidados pós-operatórios, como a necessidade de realizar limpeza e manter a higiene, em casos de ileostomia, desidratação e dermatite na pele, segundo o Dr. Luís. “Nos casos dos benefícios, são aqueles em que o paciente necessita ter colocada a bolsa na obstrução intestinal e, nesses casos, a confecção da bolsa salva a vida do paciente. Os cuidados que os pacientes precisam ter são os básicos de higiene, limpeza e acoplamento da bolsa para evitar dermatite”, diz Dr. Luís, que explica que atualmente existem vários tipos de bolsa para cada tipo de abdome.
Segundo o Dr. Luís, existem muitas pesquisas e inovações sendo realizadas, desde novos medicamentos, como a imunoterapia, como também o uso das plataformas robóticas para o tratamento. “O Hospital de Amor está sempre em busca de novos tratamentos com o intuito de dar o melhor aos seus pacientes”, finaliza.

Neste mês em que celebramos o “Dia Internacional da Mulher” (8 de março) e o “Março Lilás” – campanha de conscientização sobre a prevenção do câncer do colo do útero – o Hospital de Amor tem a honra de homenagear todas as ‘suas mulheres’, que cuidam, acolhem, amparam, ensinam e, acima de tudo, amam! Que tratam – com todo respeito e carinho do mundo – milhares de pacientes. Que fazem o Hospital, ser de Amor!
E por falar em mulher que faz a diferença, o HA não pode deixar de homenagear uma de suas preferidas, motivo de muito orgulho para todos, especialmente para os colaboradores e pacientes da instituição: Dra. Scylla Duarte Prata – a médica ginecologista que sempre esteve à frente do seu tempo. Ela não só criou uma das maiores obras de amor ao próximo da América Latina, o Hospital de Amor (referência em tratamento oncológico gratuito de excelência, com o maior serviço de prevenção de câncer do país e uma estrutura completa focada em ensino e pesquisa), como também foi pioneira na prevenção do câncer ginecológico.
Scylla especializou-se em ginecologia por influência de sua principal referência na medicina, o professor Domingos Delascio. Ele era professor universitário, ginecologista conceituado, autor de obras científicas e referência na tradicional Maternidade Matarazzo, Santa Casa de São Paulo e outras instituições da capital, sendo pioneiro em diversas frentes da saúde da mulher.

Enquanto aluna da USP, Delascio foi seu professor e depois de formada se tornou “médica estagiária” da equipe dele. Era considerada uma residente brilhante, muito dedicada e por isso manteve com seu mestre uma relação de amizade, respeito, reciprocidade e gratidão por toda a vida.
Em São Paulo, Scylla atuou como médica do Instituto de Aposentadoria e Pensões dos Comerciários de Santos. Trabalhou na Clínica Ginecológica da Faculdade de Medicina, e fez cursos como de aperfeiçoamento de clínica ginecológica, propedêutica obstétrica, patologia obstétrica, pós-graduação de tumores malignos do aparelho genital e participou de congressos.
Para além da obstetrícia e já tendo contato com os estudos do câncer ginecológico, como assistente do Dr. Domingos Delascio, ela aplicava em suas pacientes exames preventivos de lesões cancerígenas, como a colposcopia, a diatermocoagulação e o Papanicolaou. Junto ao professor, ela fazia estudos científicos sobre o câncer uterino e especialmente o câncer de endométrio, sendo pioneira na difusão do exame no interior de São Paulo.
Scylla se especializou ainda mais no câncer ginecológico e, em 1994, com a contribuição de seu marido – que dizia que “a prevenção é o melhor remédio”, ela foi uma professora para a enfermeira Creuza Saure, responsável por colher exames de Papanicolaou em 92% da população barretense com uma bicicleta e uma mesa ginecológica. Juntas, elas agiram por décadas, por idealismo e confiança no projeto do hospital.
Graças à expertise da médica, o HA salva, ainda hoje, milhares de vidas! São quase 63 anos de história e mais de 30 deles realizando um trabalho incrível de rastreamento e busca ativa, que leva saúde de qualidade e exames preventivos de câncer, gratuitamente, à população das localidades mais distantes e necessitadas. Atualmente, a instituição possui 27 unidades fixas de prevenção e mais de 50 unidades móveis que rodam o Brasil, na tentativa de reduzir as desigualdades de acesso à saúde e oferecer tratamentos mais efetivos.

Esse tipo câncer é considerado o que apresenta condições mais promissoras para prevenção e controle, com possibilidades, inclusive, de eliminação. Fazem parte do arsenal de enfrentamento, a vacinação contra o vírus HPV (Papilomavírus Humano), cuja infecção persistente é o principal fator de risco para o desenvolvimento da doença. Além disso, outra estratégia, é a detecção precoce de lesões do colo uterino, classificadas como precursoras do câncer e que podem ser tratadas com procedimento simples e alcançar altas taxas de cura.
“Hoje nós temos instrumentos e possibilidades, tanto relacionados à prevenção primária, quanto à prevenção secundária. Eu estou dizendo sobre vacina contra o vírus HPV, que é o vírus que iminentemente causa o câncer do colo uterino entre as mulheres. E em segundo, a prevenção primária, que são os testes que fazem o diagnóstico e o rastreamento, sendo o mais conhecido, o exame de Papanicolaou”, destaca o coordenador médico do programa de prevenção de câncer ginecológico do Hospital de Amor, Dr. Júlio Possati.
• Pacientes portadores de Papilomatose Respiratória Recorrente/PRR a partir de 2 anos de idade.
De acordo com o Ministério da Saúde, o exame preventivo contra o HPV, o Papanicolau, é um exame ginecológico preventivo mais comum para identificar de lesões precursoras do câncer do colo do útero. Ele ajuda a detectar células anormais no revestimento do colo do útero, que podem ser tratadas antes de se tornarem câncer. O exame não é capaz de diagnosticar a presença do vírus, no entanto, é considerado o melhor método para detectar câncer do colo do útero e suas lesões precursoras. Quando essas alterações, que antecedem o câncer, são identificadas e tratadas, é possível prevenir 100% dos casos, por isso é muito importante que as mulheres façam o exame regularmente.
Outra medida importante na prevenção do HPV, são os preservativos internos ou externos. Informações do Ministério de Saúde mostram que, “embora seja eficaz na redução do risco de infecções sexualmente transmissíveis (IST), seu uso não elimina completamente a possibilidade de transmissão do HPV. Isso ocorre porque as lesões podem estar presentes em áreas não cobertas pela camisinha, como a vulva, região pubiana, perineal e bolsa escrotal”. Apesar disso, o uso é extremamente importante parra prevenir possíveis doenças.
Em relação à distribuição geográfica, ele é o segundo mais incidente nas Regiões Norte (20,48 por 100 mil) e Nordeste (17,59 por 100 mil). Na Região Centro-oeste (16,66 por 100 mil) ocupa a terceira posição; na Região Sul (14,55 por 100 mil), a quarta; e na Região Sudeste (12,93 por 100 mil), a quinta posição.

O caso de sucesso
Ela explica que conheceu o HA quando foi convidada, junto a outras influenciadoras locais, para o lançamento de uma campanha de prevenção em Porto Velho, em 2019. “Fomos para este evento, que foi no Hospital de Amor, no qual a equipe do hospital apresentou dados alarmantes das mulheres da região Norte. Eu lembro que foi bem legal, saiu na mídia, nos jornais, etc. Durante o evento, foi feito uma dinâmica incentivando a gente a levar o maior número de mulheres para fazerem o exame de mamografia, quem levasse mais mulheres se tornaria uma das embaixadoras da unidade. Em seguida, veio a pandemia”, explicou.

A Diretoria Regional de Saúde de Barretos (DRS-V) é a única do Estado de São Paulo em que o diagnóstico do câncer bucal em estadiamento inicial ultrapassa o feito em estadiamento avançado. Isso é o que mostra um boletim da Fundação Oncocentro de São Paulo – FOSP, publicado neste semestre e que analisou os dados do Registro Hospitalar de Câncer do Estado de São Paulo – RHC/SP no período de 2000 a 2020.
O câncer de boca, também conhecido como câncer de lábio e cavidade oral, é um tumor maligno que pode afetar os lábios e/ou as estruturas da boca, como gengivas, bochechas, palato (céu da boca), língua e o assoalho da boca (região embaixo da língua). Por ano, são previstos 15.100 novos casos da doença no Brasil, de acordo com a estimativa para o triênio 2023-2025 do Instituto Nacional de Câncer (INCA), sendo 10.900 em homens e 4.200 em mulheres.
Apesar de ter ido de 5º para 8º lugar entre os tipos de câncer mais prevalentes no país, quando comparado a estimativa anterior, a doença ainda preocupa pela alta taxa de diagnóstico tardio, que reduz consideravelmente as chances de cura, além de tornar necessário a intervenção com tratamentos mais complexos e de alto custo.
Pensando nisso, há 10 anos o Hospital de Amor conta com um programa ativo de rastreamento de câncer de boca, com foco na população de alto risco. Implantado incialmente em toda DRS-V, regional que compreende 18 municípios, incluindo Barretos (SP), cidade que abriga a sede da instituição. O programa possui uma taxa 56,3% de diagnóstico em estadiamento precoce, taxa que é de apenas 26,9% no âmbito nacional de acordo com o INCA e 34,6% no Estado de São Paulo, de acordo com a FOSP.
Só em 2023, o programa foi responsável pela realização de mais de 21 mil exames bucais, onde 806 biópsias foram necessárias, resultando em 223 diagnósticos. De acordo com o coordenador do departamento de odontologia do HA, Dr. Fábio Luiz Coracin, o sucesso desse modelo é composto por diversos fatores, entre eles a parceria e integração sólida entre as atenções primárias, secundárias e terciárias de saúde; e a busca ativa voltada para população de alto risco, que possui resistência ao rastreamento espontâneo.
É importante ressaltar também que a taxa de sobrevida global do câncer de boca possui relação direta com estadiamento clínico do diagnóstico. Ainda de acordo com o boletim da FOSP, a taxa de sobrevida em 5 anos dos pacientes diagnosticados em estádios iniciais é de 57%, enquanto os de pacientes diagnosticados já com a doença avançada é de apenas 21%.
Os dados mostram que o Programa de Rastreamento do Câncer de Boca do Hospital de Amor, responsável por colocar a cidade de Barretos e toda a região como uma exceção em comparação às outras Diretorias Regionais de Saúde, pode servir de exemplo para estratégias mais amplas de prevenção e assistência que unam as estruturas de atenção primária e secundária, sobretudo na saúde pública.

Cada vez mais a pesquisa translacional vem se tornando fundamental no mundo, por ser uma área da ciência que gera conexão entre a pesquisa biomédica básica, a inovação em saúde e a sua aplicabilidade, tendo como principal objetivo criar ou complementar protocolos e produtos já como vacinas e fármacos, em benefício da população.
A expansão dessa área é visível na oncologia e muito do sucesso disso se deve à presença de biobancos espalhados pelo mundo, como é o caso do Biobanco do Hospital de Amor, inaugurado em 2006, em Barretos (SP), e considerado atualmente como um dos maiores da América Latina.
De modo simples, um biobanco se caracteriza pelo armazenamento de amostras biológicas de forma organizada, para uso em pesquisa científica. Dando início ao processo de ampliação dessa estrutura na instituição, a equipe do HA recebeu em sua sede um treinamento ministrado pelas pesquisadoras e gerentes operacionais de processos do biobanco IARC-França (Agência Internacional de Pesquisa em Câncer), Dra. Elodie Caboux e Dra. Stephanie Villar.

Intercâmbio do conhecimento
Networking, troca de experiências e expansão de conhecimento, foram alguns dos objetivos do treinamento, além de gerar uma integração entre pesquisadores de países diferentes, como comentou a pesquisadora e coordenadora do Biobanco do HA, Dra. Márcia M. C. Marques Silveira.
“Este intercâmbio representa uma iniciativa única no Brasil, que possibilita a realização de capacitações e treinamentos dos profissionais que atuam no biobanco do HA como patologistas, biólogos moleculares e pesquisadores. Por meio da visita in loco de pesquisadoras que coordenam a Rede Internacional de Biobancos BCNet, liderado pela Agência Internacional de Pesquisa em Câncer (IARC) e sob supervisão da Organização Mundial da Saúde (OMS)”, explicou Dra. Márcia.
Durante o treinamento foram abordados diferentes tópicos, como a parceria do HA com o IARC-França. “Nós estamos aqui para representar a rede IARC de Biobancos e falar sobre a parceira com o Hospital de Amor, em relação ao projeto do PRONON que é ‘tocado’ pelo time do biobanco do HA”, afirmou a gerente operacional de processos, do biobanco IARC-França, Dra. Elodie Caboux.
Esse intercâmbio faz parte de diversas atividades que serão desenvolvidas em um projeto, recentemente financiado pelo Ministério da Saúde – PRONON (Programa Nacional de Apoio à Atenção Oncológica), que visa a implementação da Rede de Biobancos do Hospital de Amor em outras unidades da instituição, localizadas em regiões remotas, normalmente fora do cenário científico nacional e com baixa representatividade de pacientes no contexto oncológico brasileiro.
“É muito importante para nós o trabalho entre as duas instituições, pois este networking entre nós contribui para diminuir as possíveis dificuldades e promove maior visibilidade para o trabalho. Com essa parceria, podemos ser capazes de aumentar a riqueza de dados de pacientes, tornado o projeto no mesmo nível em todos os lugares”, contou gerente operacional de processos, do biobanco IARC-França, Dra. Stephanie Villar.
Para a pós-doutoranda e fellow do HA, Ana Julia Freitas, essa troca de experiências entre as duas entidades foi fundamental para ter o conhecimento de como são realizados os processos de pesquisas científicas em outro país. “O treinamento foi fundamental, uma vez que a gente conseguiu esse networking com pesquisadores de um biobanco que é referência no mundo, e isso fez com que aprimorasse nossos conhecimentos e, as perspectivas de como funciona tanto a parte de biossegurança, a parte de pesquisa fora do país”, destacou.

Rede Biobanco do HA
O Hospital de Amor inaugurou seu biobanco em 2006, em Barretos (SP), para estocar material biológico de pacientes oncológicos e não-oncológicos, com a finalidade de pesquisa, e está, cada vez mais, expandido e caminhando para se tornar uma rede robusta.
O biobanco do HA é um dos maiores da América Latina, possuindo mais de 365 mil amostras de materiais biológicos, e está integrado à Rede Internacional de Biobancos BCNet (Biobank and Cohort Building Network), liderado pela Agência Internacional de Pesquisa no Câncer (IARC) e sob supervisão da Organização Mundial da Saúde (OMS).
A Rede de Biobancos do HA já começou a ser formatada e está presente nas unidades de Barretos (SP) e Jales (SP), e em implementação no HA Amazônia, em Porto Velho (RO).
Essa expansão é fundamental para que mais pesquisas sejam desenvolvidas de forma mais assertiva, visando o tratamento de câncer, uma vez que a estimativa até 2025 é de mais de 700 mil novos casos ao ano no Brasil, segundo o Instituto Nacional do Câncer (INCA).
“Concebemos que este desta forma será possível expandir as atividades desenvolvidas no Biobanco em Barretos em outras unidades do Hospital de Amor, permitindo o melhor conhecimento das diferentes etnias, sendo um representativo importante das áreas geográficas do país. Esta é uma iniciativa pioneira nestas regiões e tem por objetivo aumentar a capacidade do desenvolvimento da pesquisa translacional oncológica, contribuindo ainda mais para o avanço científico na área em um contexto nacional e internacional”, finalizou a pesquisadora e coordenadora do Biobanco do HA, Dra. Márcia M. C. Marques Silveira.
“Quando eu tive o diagnóstico foi muito triste, porque eu nunca pensei que teria câncer de mama tão jovem”. Renata Lima (empresária), foi diagnosticada com câncer de mama aos 35 anos, após perceber uma fissura no mamilo direito.
“O sintoma que eu percebi foi que meu mamilo abriu uma ‘rachadurinha’. Eu achava que fosse alergia de algum amaciante de roupas. Eu fui em uma médica, ela falou que poderia ser uma mastite e me passou uma pomada e com o tempo cicatrizou. Após três meses, abriu novamente essa ‘rachadurinha’ e eu procurei uma outra ginecologista, e fazendo o exame físico, ela apalpou minha mama e com muito custo, ela encontrou um nódulo”, comentou.
Renata começou a investigar e foi diagnosticada com câncer de mama, Her2+, que é quando apresenta níveis elevados da proteína (Her2), localizada na membrana das células mamárias, promovendo o crescimento das células cancerosas. Natural de Barretos (SP), Renata iniciou o tratamento no Hospital de Amor há um pouco mais de um ano, e atualmente, além de realizar as consultas de manutenção, faz acompanhamento no departamento de Oncogenética do HA.
Câncer de início precoce
A formação do câncer no organismo de um indivíduo pode estar associada a diferentes fatores. A idade sempre foi um dos principais. Pessoas com mais de 50 anos estão há mais tempo sobre exposições ambientais que podem gerar mutações em suas células e causar o surgimento da doença. Porém, um levantamento publicado em 2023, na revista científica BMJ Oncology, vem preocupando especialistas.
Segundo o estudo, casos globais de câncer em pessoas com menos de 50 anos, aumentaram 79% nos últimos 30 anos. Outro fator preocupante, é o aumento da mortalidade pela doença, cerca de 27%, mais de 1 milhão de pessoas jovens morrendo devido ao câncer no mundo.
A conclusão do estudo foi que casos de cânceres no mundo aumentaram de 1,82 milhões em 1990, para 3,26 milhões em 2019, sendo o tumor de mama de maior incidência, seguido pelos tumores de intestino, próstata e esôfago.

Há aproximadamente três anos, Pedro L. Miguel Esposito (auxiliar de almoxarifado), de 23 anos, é paciente do HA. Pedro foi diagnosticado com câncer de intestino e o primeiro sintoma que ele sentiu foi dor na região do abdômen. “Meus primeiros sintomas foram dor, o intestino já não estava funcionando tão bem e apareceu tipo um abcesso na barriga, perto ao umbigo. Eu passei em um gastroenterologista que me pediu uma colonoscopia, e foi onde que deu o diagnóstico”, explicou Pedro.
Após diagnóstico, Pedro passou por uma cirurgia em sua cidade, São José do Rio Pardo (SP), e após dois meses de cirurgia, foi encaminhado para o HA. “Quando eu descobri o tumor no intestino e que eu tirei, eu não sabia que a situação estava tão delicada. Quando fui encaminhado ao Hospital de Amor, eu vi que eu estava com um carcinoma peritoneal, eu fiquei um pouco apavorado”, comentou Pedro sobre o seu diagnóstico.
Há mais de um ano, Pedro finalizou as quimioterapias, e passou a realizar acompanhamento nas consultas e por meio de exames de imagem.
Fatores responsáveis pelo aumento do câncer de início precoce
Mas como explicar a incidência da doença em pessoas com menos de 50 anos?
Para o médico oncologista clínico do Hospital de Amor, Dr. Gustavo Sanches, esse aumento está associado a diversos fatores. “Atribuo o aumento da incidência de câncer em indivíduos com menos de 50 anos a diversos fatores, pois não há somente uma causa. Mudanças na dieta, estilo de vida e fatores ambientais, desde a virada do século XX, vem resultando no aumento das taxas de obesidade, sedentarismo, dietas ocidentalizadas e poluição do meio ambiente podem ter afetado a incidência de câncer de início precoce. Além disso, álcool e tabaco podem também contribuir”, explicou o médico.
Como prevenir o câncer?
Alimentação saudável, prática de exercícios físicos, evitar bebida alcoólica, não se expor ao sol sem proteção solar e não fumar são algumas práticas que contribuem para a prevenção do câncer. Além disso, algumas medidas clínicas, como a vacina do HPV (sigla em inglês para Papilomavírus Humano), são ações de prevenção contra o câncer, como explica Dr. Gustavo Sanches.
“Medidas clínicas como a vacinação contra o HPV, hepatite B e realizar o tratamento da hepatite B e C (para os portadores), além da prevenção secundária, que é a tentativa de detectar a doença em um estágio inicial em indivíduos assintomáticos. No Brasil, há diretrizes e recomendações do Ministério da Saúde de rastreamento para alguns tipos de cânceres, como por exemplo: câncer de mama, câncer de intestino e câncer de colo de útero”, destacou o oncologista clínico.
Câncer de mama
O risco de desenvolver câncer de mama, também está associado a idade, sendo maior a partir dos 50 anos, porém os índices aumentaram em mulheres com menos de 50 anos, como publicado na revista científica BMJ Oncology.
No Brasil, não se tem um dado específico sobre a incidência de câncer de mama em mulheres com menos de 50 anos, o que se tem, são dados gerais da doença. Segundo o Instituto Nacional do Câncer (INCA), a estimativa para o país, até 2025, é de 704 mil casos novos de câncer, sendo o de pele não melanoma o mais incidente, com 220 mil casos novos (31,3%), seguido pelo câncer de mama, com 74 mil (10,5%).
Para o médico mastologista do HA, Dr. Idam de Oliveira Junior, a primeira medida para controle do câncer de mama é a “conscientização da população sobre esse importante e crescente problema de saúde pública, bem como as suas medidas preventivas”. Além disso, o médico mastologista destaca as medidas preventivas como primárias e secundárias.
“A prevenção primária, por meio de hábitos de vida saudáveis, de acordo com a Organização Mundial da Saúde (OMS), pode reduzir em até 30% as chances de se desenvolver a doença. Como prevenção secundária, o exame de mamografia consiste na melhor metodologia de diagnóstico precoce, capaz de detectar na fase assintomática, de forma a reduzir substancialmente a mortalidade causada pelo diagnóstico tardio. Neste sentido, o Hospital de Amor recomenda que o exame anualmente para mulheres entre 40 e 49 anos, e a cada dois anos para aquelas na faixa etária de 50 a 69 anos de idade”, explicou Dr. Idam.
Além da prevenção, em termos de tratamento, o HA apresentou significativos avanços nos últimos anos. “Nos últimos anos apresentamos significativos avanços tecnológicos nessas áreas, como a diversidade de formas para a reconstrução mamária, a melhoria nos equipamentos de radioterapia que tornaram o tratamento mais efetivo, com menores doses de radiação e menor frequência das aplicações e as novas drogas para o tratamento sistêmico – como a imunoterapia para o câncer de mama triplo negativo, os inibidores de ciclina para o tratamento dos tumores luminais (com receptores de hormônios) e as terapias-alvo para os tumores HER2+”, concluiu o especialista.

Fã de futebol, da Seleção Brasileira e do camisa 9, Richarlison, cujo autógrafo está tatuado na pele! Mateus Afonso Máximo, mineiro de Montes Claros (MG), teve a oportunidade de conhecer um dos seus ídolos do esporte, quando Richarlison visitou o Hospital de Amor, em junho de 2023. Na ocasião, Richarlison fez seu autógrafo no braço de Mateus que, sem pensar duas vezes, foi em um estúdio de tatuagem no mesmo dia, deixando o momento eternizado para sempre na sua memória e na sua pele!
Mateus é paciente do HA, desde 2019, e um dos momentos mais marcantes nesses quase seis anos em Barretos (SP), sem dúvidas foi esse, onde ele pode conhecer de perto um dos seus ídolos. “Essa tatuagem significa muita coisa, eu sempre tive um sonho de ser jogador de futebol, mas infelizmente não deu certo, então essa tatuagem significa muito para mim, significa algo realizado, de poder ter conhecido o Richarlison”, declara Mateus.
Infelizmente, o sonho de ser jogador de futebol foi adiado. Em 2019, com 14 anos, Mateus precisou se mudar para Barretos, para iniciar o tratamento de um osteossarcoma no Hospital de Amor, que foi descoberto após uma lesão do tornozelo esquerdo, durante uma partida de futebol. “Com 14 anos, eu gostava muito de jogar bola, sempre fui ativo, andava de bicicleta e fazia todo tipo de esporte. Aí, um dia eu estava jogando bola e machuquei o pé, o tornozelo esquerdo. A gente não sabia o que era, achava que era um lance de bola mesmo”, conta Mateus.
Mas, com o passar do tempo, o tornozelo continuo com um inchaço. Após retornar de uma viagem à Belo Horizonte, a mãe de Mateus o levou ao médico para ser examinado. “Eu voltei para a minha cidade, fiz um raio x e no exame deu que tinha alguma coisa lá, mas o médico não sabia o que era. Aí, ele encaminhou a gente para um especialista na área para saber. O especialista falou que poderia ser algumas coisas pelo exame de imagem como uma inflamação, alguma coisinha básica ou até mesmo um câncer, um tumor, né? E aí assim, com a fé que a gente tem em Deus, a gente colocou que poderia ser alguma coisa básica”, comentou Mateus.
Mateus foi submetido a uma biópsia e infelizmente o resultado foi positivo para um osteossarcoma na fíbula. Em Montes Claros (MG) não havia especialista para realizar a cirurgia do Mateus, foi onde ele conseguiu encaminhamento para o HA.

Osteossarcoma
O osteossarcoma é um tumor ósseo que acomete, principalmente, ossos longos como fêmur, tíbia e região proximal do úmero (osso do braço). Segundo o Instituto Nacional do Câncer (INCA), o osteossarcoma é a neoplasia óssea mais prevalente na população infantojuvenil, correspondendo de 3% a 5% de todas as neoplasias nesta faixa etária.
O tumor apresenta um pico de maior incidência em adolescentes (entre 10 e 19 anos), como comenta a médica oncologista pediátrica do HA Infantojuvenil, Dra. Erica Boldrini. “Apesar de raro, o osteossarcoma é o tipo de câncer ósseo mais comum, ocorrendo principalmente na adolescência, em jovens entre 10 e 19 anos. Esse tumor atinge principalmente os ossos longos, especialmente na região do joelho, e os sintomas variam de um jovem para o outro, mas geralmente, os primeiros sintomas são dor e inchaço, como no caso do Mateus”, explica a médica.
As formas de tratamento do osteossarcoma incluem a quimioterapia e cirurgia. O objetivo da quimioterapia é diminuir o tamanho do tumor e não deixar evoluir para metástase, e a cirurgia tem como principal função a ressecção.
Em alguns casos, é possível preservar o membro e utilizar uma endoprótese (prótese não convencional, utilizada para substituição de grandes ressecções articulares oncológicas). Em casos mais avançados, é realizado a amputação do membro. “Mateus passou por duas cirurgias, onde a primeira foi realizada a ressecção do osso atingido, a fíbula, sem necessidade de substituição (endoprótese), mas infelizmente, a doenças recidivou e foi necessário fazer a amputação, levando a perda de uma parte do membro inferior esquerdo”, explica Dra. Erica Boldrini.
“Na primeira cirurgia, eu não precisei amputar a perna, só fiz para conservar, aí conservei, curei, passei um ano curado, um ano e meio mais ou menos. Depois o tumor voltou um pouco mais para cima, foi onde eu precisei amputar, isso em 2022”, comenta Mateus.

Reabilitação
Após a cirurgia de amputação, Mateus realizou o tratamento de reabilitação no Centro de Reabilitação do HA. Passou por seções de fisioterapia, preparando o coto para receber a prótese. Mateus conta que no começo da reabilitação foi um processo difícil, mas que conseguiu desenvolver bem. “Assim, no começo é um processo meio difícil, não vou negar que foi difícil. Antes dessa prótese que eu estou hoje, eu peguei outras três, e os encaixes não deram certo. A tíbia estava um pouco grande ainda, e doía demais. Depois de um tempo na reabilitação, consegui colocar a prótese e andar”, explica o paciente.
Em 2023, Mateus pegou a prótese que utiliza hoje, e o sentimento foi de alívio, como ele comenta. “Quando eu peguei a prótese, foi um sentimento de alívio, antes eu não podia ser independente, tinha muita coisa que eu queria fazer e meus pais precisavam me ajudar, não podia sair sozinho, sempre precisava alguém para me acompanhar.
Então quando consegui usar a prótese, foi um momento bom, de alívio, pois eu estava precisando dessa liberdade.”
Mateus teve alta das sessões de fisioterapia e atualmente realiza a reabilitação na academia do HA, para fortalecer, ganhar massa muscular, funcionalidade e equilíbrio, como explica o profissional de educação física do HA, Daniel Gottardo de Souza. “O Mateus chegou aqui para ganhar força, funcionalidade e equilíbrio. Primeiro a gente restabeleceu os parâmetros de força e, combinado a isso, a gente começou a entrar com exercícios de estabilização e equilíbrio com a prótese. Agora nesse bloco de reabilitação, além de trabalhar a força e o equilíbrio, estamos trabalhando a funcionalidade também, para ele ter uma independência com a prótese, para fazer as atividades de vida diária e aumentar a qualidade de vida dele”, destaca Souza.
Oficina Ortopédica
A Oficina Ortopédica é uma extensão do projeto Bella Vita, que visa reabilitar e ampliar a assistência aos pacientes, amenizando e recuperando-os das sequelas geradas pelo câncer e seu tratamento.
O Hospital de Amor conta com três unidades da Oficina Ortopédica: em Barretos (SP), Araguaína (TO) e Porto Velho (RO), e confecciona órteses e prótese para pacientes oncológicos e não oncológicos. Em média, durante o mês, o HA confecciona nas três unidades da Oficina Ortopédica 30 próteses e 90 órteses. “A Oficina Ortopédica é parte integrante do processo de reabilitação e exerce uma função primordial durante todo esse processo. Nas unidades são fabricadas soluções, como órteses e próteses, que auxiliam no dia a dia de cada paciente, fazendo com que a reabilitação seja feita de modo otimizado e personalizado para cada um”, destaca o diretor de reabilitação do HA, Daniel Marconi.

Em 2020, o Brasil registrou 6.650 novos casos de câncer de ovário, o que representa 3% das neoplasias detectadas em mulheres no país. Mas, segundo estimativas do INCA (Instituto Nacional do Câncer), no triênio que contempla o período de 2023 a 2025, o número previsto já é superior, ultrapassando os 7 mil novos casos por ano. Ainda segundo a instituição, a região com maior incidência é a Sudeste.
A doença ocupa o sétimo lugar no ranking nacional de mortalidade entre as brasileiras, isso porque o câncer de ovário ainda é frequentemente diagnosticado em estágios avançados, diminuindo as possibilidades de tratamentos com fins curativos e a taxa de sobrevida. No mundo, dados mostram que apenas 45% das mulheres diagnosticadas possuem uma taxa de sobrevida de cinco anos, uma taxa que é de 89% nos casos de mulheres com câncer de mama.
Por isso, o cirurgião oncológico do Hospital de Amor, Dr. Carlos Andrade, ressalta a importância da observação de alguns sinais e sintomas da doença. “Os sintomas do câncer de ovário em estádios iniciais são muito fracos e podem facilmente serem confundidos com uma má digestão, dor muscular ou sintomas urinários. É importante alertar que mulheres com sintomas urinários ou intestinais que persistem por mais de uma semana, e que não tenham nenhum diagnóstico que justifique, devem ser investigadas para câncer de ovário. Pode ser uma sensação de empachamento, uma constipação, um aumento do volume abdominal ou um aumento da frequência urinária”.
Fatores de risco
Segundo a World Ovarian Cancer Coalition, uma organização global sem fins lucrativos focada não apenas na conscientização, mas no avanço de pesquisas e novos tratamentos da doença, ainda não há um teste simples ou exame de rotina preciso para o diagnóstico precoce, mas alguns fatores de risco devem ser levados em consideração no acompanhamento clínico padrão.
Idade: a maioria dos casos de câncer de ovário ocorre em mulheres com mais de 55 anos, pois a doença também está relacionada ao grau de atividade hormonal feminina. Mas alguns tipos de câncer de ovário podem aparecer em mulheres jovens;
Genética: mulheres portadoras de mutações genéticas nos genes BRCA1 ou BRCA2 (genes que ajudam a reparar os danos nas células), também relacionadas ao surgimento do câncer de mama, estão mais propensas ao desenvolvimento da doença. As portadoras de mutações no primeiro gene apresentam 45% de possibilidade de desenvolver esse tipo de câncer durante a vida, enquanto mutações no segundo gene oferecem risco de 25%.
Histórico familiar: dados mostram que as mulheres com maior o risco de desenvolverem câncer de ovário são as que possuem dois ou mais parentes que tiveram câncer de ovário, da mama, do cólon ou do útero, independente da ascendência de origem materna ou paterna. Cerca de 15% dos casos de câncer de ovário têm antecedentes familiares.
Outros fatores: por ser uma doença ligada à atividade hormonal, especialistas destacam que o risco de desenvolvimento do câncer de ovário é maior nas mulheres que não tiveram filhos, que nunca tomaram a pílula anticoncepcional, que iniciaram o período menstrual muito cedo ou cuja menopausa começou mais tarde do que a média e em mulheres que já tiveram endometriose.
Prevenção
– Conheça seu corpo: esteja atenta a qualquer mudança incomum;
– Consultas médicas regulares: realize exames ginecológicos regularmente;
– Histórico familiar: se houver casos de câncer de ovário na família, informe seu médico;
– Uso de anticoncepcionais: alguns estudos sugerem que o uso prolongado de anticoncepcionais pode reduzir o risco, porém, o uso do anticoncepcional também pode ser um fator de risco para o surgimento do câncer de mama. Assim, é de extrema importância a consulta com o médico especialista para avaliação e indicação caso a caso.
Diagnóstico
A ecografia pélvica transvaginal e transabdominal são exames que permitem o diagnóstico e a avaliação em casos suspeitos de tumores nos ovários, mas o acompanhamento clínico é imprescindível para resultados positivos quando o assunto é diagnóstico precoce! Atualmente, a medição do marcador tumoral sanguíneo CA 125 também tem sido uma ferramenta importante, visto que cerca de 80% das mulheres com câncer de ovário possuem esse marcador elevado.
Tratamento
Em casos aonde há suspeita de tumor de ovário, a cirurgia exploratória é recomendada para avaliação e definição de estadiamento da doença, podendo acontecer apenas a remoção do tumor ou ainda a necessidade da retirada do útero e dos ovários. A depender do estágio, tratamentos adjuvantes de quimioterapia, radioterapia e terapia-alvo podem ser utilizados.
Lembre-se sempre de consultar seu médico e seguir as orientações para um diagnóstico precoce e tratamento adequado. A prevenção e a conscientização são essenciais na luta contra o câncer de ovário.

O câncer do colo do útero, também chamado de câncer cervical, é um tumor maligno que surge na região inferior do útero (ou seja, no colo do órgão), e está quase sempre relacionado à infecção pelo Papilomavírus Humano (HPV). É considerado o terceiro tipo mais frequente entre população feminina do país, com estimativa, de acordo com dados do Instituto Nacional de Câncer (INCA), de 17 mil novas ocorrências em 2023 – atrás apenas do câncer de mama e do câncer de cólon e reto.
Os números impressionam! Mas, outro fator chama ainda mais atenção: segundo o INCA, os novos casos e as mortes por este tipo de câncer ocorrem de maneira desigual entre as regiões do Brasil. Sem considerar os tumores de pele não melanoma, o câncer do colo do útero ocupa a 2ª posição nas regiões Norte e Nordeste e a 5ª entre os cânceres mais incidentes em mulheres na região Sudeste do país. Outra informação preocupante trazida pela instituição é que, observando a série histórica das taxas de mortalidade do Brasil e regiões, a região Norte é a que traz as maiores taxas de mortalidade pela doença.
Esses dados mostram que, no cenário brasileiro, a falta de rastreamento para o diagnóstico precoce e a dificuldade de acesso a saúde básica de qualidade, são os principais motivos da diferença de números entre as regiões e refletem um grande problema de saúde pública. É aí que o Hospital de Amor se destaca! Em 1994, o HA deu início ao trabalho de busca ativa para a prevenção do câncer do colo uterino na periferia de Barretos (SP) e, posteriormente, em cidades que compõe a Diretoria Regional de Saúde V (DRS V). Um projeto pioneiro que, 30 anos depois, colocaria a região como líder em detecção precoce da doença em todo o Estado de São Paulo.
De acordo com um levantamento da Fundação Oncocentro de São Paulo (FOSP), 72% do diagnóstico do câncer do colo do útero da DRS V acontece no estadiamento in situ. “Isso significa que de cada 10 mulheres com biópsias alteradas, sete serão tratadas com procedimentos simples dentro do próprio ambulatório, o que reduz quase a zero o risco de desenvolver o câncer do colo do útero nas próximas décadas de vida. Os dados mostram que estratégias de prevenção, com a ampliação na cobertura dos testes de rastreio (Papanicolaou), a priorização da faixa etária exposta a maior risco e o seguimento contínuo dos casos suspeitos com tratamento adequado dos positivos, resultaram em maiores taxas de detecção precoce”, destaca o coordenador médico do programa de rastreamento populacional de câncer ginecológico do Hospital de Amor, Dr. Júlio César Possati Resende.
O relatório disponibilizado pela FOSP provém de uma avaliação do período entre 2000 e 2019, e evidencia a eficiência das ações estruturadas do Hospital, que acontecem em parceria com a própria Diretoria da Regional de Saúde e as secretarias municipais de saúde dos 18 municípios (Altair, Barretos, Bebedouro, Cajobi, Colina, Colômbia, Guaíra, Guaraci, Jaborandi, Monte Azul Paulista, Olímpia, Severínia, Taiaçu, Taiúva, Taquaral, Terra Roxa, Viradouro, Vista Alegre do Alto) que a compõe.
Com a premissa de que ‘Prevenção é o ano todo e em todos os lugares do Brasil’, o HA pretende expandir essa realidade para outras localidades. A instituição conta, atualmente, com mais de 25 unidades fixas de prevenção e mais de 50 unidades móveis para levar atendimento humanizado e de alta qualidade a quem mais precisa, sobretudo nas regiões mais remotas do país. “Baseado no exemplo e resultados do programa de prevenção instituído na região de Barretos, o Hospital de Amor tem ampliado sua atuação nos últimos 10 anos para outras regiões. Apenas em 2023, foram realizados 213.525 exames de Papanicolaou, 15.452 exames diagnósticos de colposcopia e 963 pequenas cirurgias (exérese da zona de transformação do colo do útero) para tratamento de lesões precursoras de câncer”, afirma o coordenador.

Prevenção é o melhor remédio
Os especialistas ressaltam que, dentre todos os tipos de câncer, o do colo do útero é o que apresenta um dos mais altos potenciais de prevenção e cura, isso porque é quase sempre causado pela infecção genital persistente por alguns tipos do Papilomavírus Humano – HPV (chamados de tipos oncogênicos), um vírus sexualmente transmissível, muito frequente na população e de contágio facilmente evitável com o uso de preservativos. Na maioria das vezes a infecção não causa doença, mas em alguns casos, ocorrem alterações celulares que podem evoluir ao longo dos anos para o câncer.
O Sistema Único de Saúde (SUS) disponibiliza, desde 2014, vacinas contra o HPV gratuitamente, para pessoas de 9 a 14 anos, de ambos os sexos. A vacina é uma importante medida de prevenção, mas não é eficaz contra infecções ou lesões por HPV já existentes, por isso o uso de preservativos durante relações sexuais e o exame preventivo Papanicolaou é imprescindível na detecção precoce da doença e muitas vezes até na fase pré-câncer.
Pesquisa
Desde 2010, o Instituto de Ensino e Pesquisa do Hospital de Amor conta com um grupo de pesquisa em HPV, que tem como objetivo realizar estudos sobre a avaliação dos mecanismos de infecção e persistência do HPV e sua relação com a transformação maligna, além do potencial de métodos do rastreamento de lesões relacionadas a essas infeções.
O grupo vem contribuindo de forma relevante para avanços científicos importantes e inovadores no campo do vírus HPV e suas repercussões, apresentando também colaborações internacionais de grande impacto. Acesse e conheça mais: iep.hospitaldeamor.com.br
Compartilhando experiência
O Hospital de Amor realiza no início de fevereiro, em Barretos (SP), o 16º Encontro de Gestores do Programa de Prevenção ao Câncer do Colo Uterino, que a instituição mantém em parceria com 90 municípios dos Estados de São Paulo, Minas Gerais e Goiás.
No encontro anual, serão debatidos os processos, fluxos e estratégias com prefeitos, secretários de saúde e profissionais de saúde, ressaltando a importância da parceria com a atenção primária e secundária. Durante o evento haverá o detalhamento do programa, com amostragem e discussão de indicadores.

Nesta semana, diversos portais de notícias divulgaram que o ex-técnico da seleção brasileira, Carlos Alberto Parreira (de 80 anos), foi diagnosticado com Linfoma de Hodking – tipo de câncer que se origina no sistema linfático e apresenta alto índice de cura. Segundo a Confederação Brasileira de Futebol (CBF), o treinador foi diagnosticado há quatro meses, está fazendo quimioterapia e evoluindo positivamente no tratamento.
A doença, que tem incidência de três casos por 100 mil habitantes no Brasil, também já acometeu outros famosos. Em setembro de 2021, o comentarista esportivo Caio Ribeiro anunciou nas redes sociais que estava com este tipo de tumor. “A boa notícia é que ele tem 95% de (chance de) cura e meu corpo está respondendo muito bem ao tratamento”, declarou.
De acordo com dados do Instituto Nacional de Câncer (INCA), entre os anos de 2010 e 2019 foram registrados 48.839 óbitos por linfomas, com média de 4.884 mortes por ano. Entretanto, a incidência de novos casos permaneceu estável nas últimas cinco décadas e a mortalidade reduzida em mais de 60% desde o início dos anos 1970, graças aos avanços nos tratamentos da doença. Atualmente, a maioria dos pacientes com Linfoma de Hodgkin pode ser curados com os procedimentos disponíveis.
O Hospital de Amor conversou com a médica e coordenadora do departamento de hematologia da instituição, Dra. Isabela Assis de Siqueira, e preparou uma matéria especial sobre o tema, esclarecendo as principais dúvidas sobre a doença, suas formas de prevenção, e sinais e sintomas.
Confira, informe-se e cuide da sua saúde!
– O que é Linfoma de Hodgkin?
R.: Linfoma ou doença de Hodgkin é um tipo de câncer que se origina no sistema linfático – conjunto composto por órgãos (linfonodos ou gânglios) e tecidos que produzem as células responsáveis pela imunidade e vasos que conduzem essas células por meio do corpo. Trata-se de uma doença que acomete mais comumente adultos jovens, entre 15 e 35 anos, porém há um segundo pico de incidência entre 75 e 80 anos. No Brasil, de acordo com dados do INCA, a estimativa de novos casos é de 3.080, sendo 1.500 homens e 1.580 mulheres.
– O que causa Linfoma?
R.: O linfoma se desenvolve quando ocorre uma desregulação na proliferação das células de defesa, os linfócitos. O motivo que desencadeia essa modificação ainda é desconhecido. Sabe-se que há maior risco de se desenvolver o Linfoma de Hodgkin:
– Pessoas imunocomprometidas (infecção pelo HIV e uso de drogas imunossupressoras, por exemplo).
– Membros de famílias nas quais uma ou mais pessoas tiveram diagnóstico da doença.
– Infecção por vírus ‘Epstein-Baar’.
– Exposição à agrotóxicos e solventes.
– Quais são os principais sinais e sintomas desse tipo de tumor?
R.: Os sintomas relacionados ao Linfoma de Hodgkin podem variar dependendo de sua localização. Em geral, se caracteriza por percepção de aumento progressivo de nódulos (ínguas) indolores em regiões cervical, axilar e/ou virilha; febre vespertina diária; perda de peso; sudorese noturna; se localizada em região torácica, pode apresentar falta de ar, tosse ou dor torácica. Coceira generalizada e dor em linfonodos imediatamente após a ingestão de bebida alcoólica também podem ocorrer.
– Como detectar o Linfoma de Hodgkin?
R.: O diagnóstico do Linfoma de Hodgkin é feito com a realização da biópsia por retirada de algum gânglio para análise anatomopatológica e estudo imunohistoquímico. Exames de imagem, como Tomografias ou PET CT, são importantes para o estadiamento, ou seja, sabermos quais os locais do corpo estão comprometidos pela doença. Além disso, exames de sangue, como hemograma, função hepática e renal, são necessários para avaliação inicial e seguimento.
Patologicamente, o Linfoma de Hodgkin é dividido em
• Linfoma de Hodgkin clássico – que compreende 95% dos casos, que por sua vez é subdividida em: Esclerose Nodular (60 a 80%), Celularidade Mista (20 a 30%), Rico em linfócitos e Depleção linfocitária.
• Linfoma de Hodgkin com predomínio linfocítico nodal – que responde por 5% dos casos e, além de ser patologicamente diferente, o curso clínico é mais indolente (sem dor) e o tratamento diferente dos demais subtipos.
– Como ocorre a prevenção do Linfoma de Hodgkin?
R.: Ainda não há indicação de exames de rastreamento para linfomas, porém, reduzir a exposição à fatores de risco podem diminuir as chances de desenvolvimento da doença.
Atualmente, a difusão da informação sobre sinais e sintomas é a principal medida para o diagnóstico em estágios mais precoces da doença, o que possibilita melhores resultados no tratamento.
– Quais são os tipos de tratamento para este tipo de linfoma? E quais são os índices de cura?
R.: Nos últimos 40 anos, um importante progresso foi obtido no tratamento do linfoma de Hodgkin. Aproximadamente 70-80% dos pacientes são curados, atualmente, com os esquemas quimioterápicos disponíveis. E, mesmo nos pacientes com doença em estágio avançado, a cura pode ser obtida em mais de 50% dos casos.
O tratamento adequado para a doença vai depender do subtipo do Linfoma de Hodgkin e do seu estadiamento, podendo compreender quimioterapia e/ou radioterapia.
– O padrão ouro para tratamento do Linfoma de Hodgkin clássico, em âmbito SUS, é a quimioterapia ABVD (adriamicina, bleomicina, vimblastina e dacarbazina). A duração do tratamento e a associação de radioterapia vai depender do estadiamento da doença.
– Já para os pacientes com Linfoma de Hodgkin recaídos ou refratários ao tratamento inicial, o indicado é o tratamento com quimioterapia de resgate e transplante de medula óssea (TMO) autólogo.
– Atualmente, temos ainda a imunoterapia para tratamento de Linfoma de Hodgkin refratário/recidivado.
– No Hospital de Amor existe algum protocolo específico de tratamento ou alguma pesquisa na área?
R.: No Hospital de Amor, em Barretos (SP), além de tratamento via SUS com ABVD e radioterapia em primeira linha, quimioterapia de resgate e transplante autólogo de medula óssea para casos refratários/recidivados, há também uma Unidade de Pesquisa Clínica com protocolos de pesquisa que oferecem aos pacientes do HA e de outras instituições a possibilidade de acesso às novas linhas de tratamento. Atualmente, existem dois protocolos de pesquisa em andamento, com diferentes medicações para pacientes com doença refratária/recidivada.
Consulte seu médico regulamente e esteja em dia com sua saúde!
Publicado em 18 de jan de 2024 | Destaques, Institucional, Prevenção, Diagnóstico e Tratamento

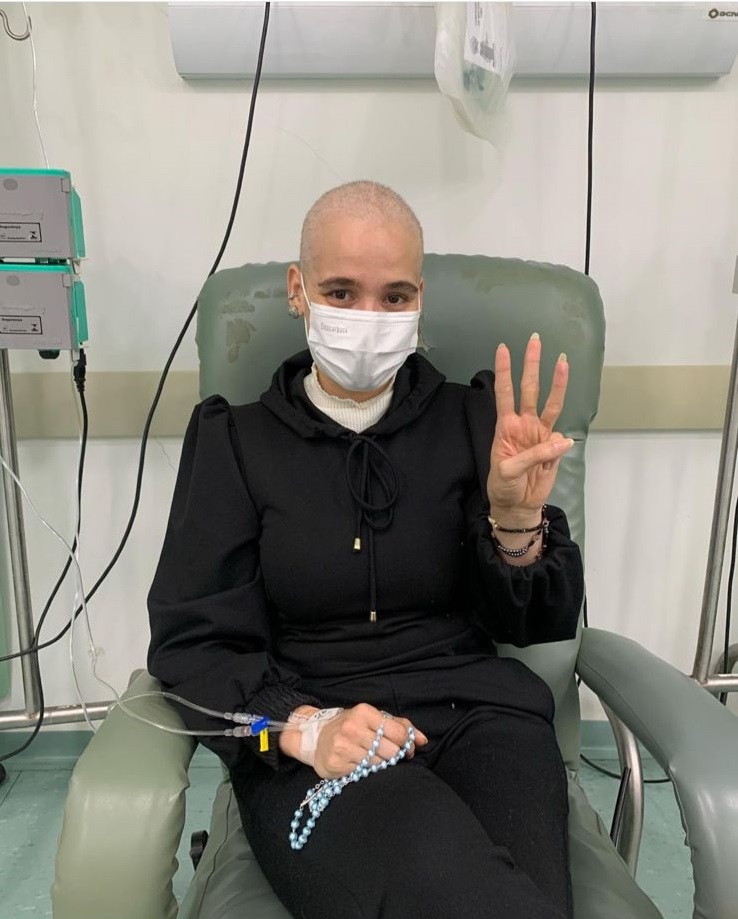
“Perder um membro não é perder seu valor, é apenas trocar uma parte do seu corpo por uma nova chance de continuar”, declara Gabriele Cecília dos Santos, 14 anos, paciente do Hospital de Amor Infantojuvenil.
Com esse depoimento, iniciamos este texto para falar sobre o mês de abril, considerado o “Mês da Conscientização da Amputação”, cujo objetivo é alertar a população sobre a prevenção e o tratamento da condição, além de promover a inclusão e o respeito às pessoas amputadas. Gabi, como é carinhosamente chamada, precisou amputar a perna esquerda após a descoberta de um osteossarcoma.
Aos 12 anos, enquanto jogava futebol na escola, Gabi machucou o joelho. Com o passar dos dias, o inchaço aumentava. Começou a investigar o problema em Araçatuba (SP), sua cidade natal, onde recebeu o diagnóstico de osteossarcoma. “Naquele momento em que descobri que estava com câncer, chorei e me senti muito angustiada. Mas, a partir do momento em que entendi que nada se resolveria chorando, criei forças para tudo que estava por vir”, conta Gabi.
Há um ano e meio, a jovem realiza tratamento no Hospital de Amor Infantojuvenil, em Barretos (SP), e passou por uma cirurgia de amputação transfemoral – acima do joelho – que preserva a musculatura e protege o osso, proporcionando melhor sustentação da prótese.
Os tumores mais associados à necessidade de amputação são os sarcomas ósseos, especialmente o osteossarcoma, como no caso de Gabi, e o sarcoma de Ewing, que estão entre os mais prevalentes em crianças e adolescentes, conforme explica o coordenador do Departamento de Ortopedia do HA e ortopedista oncológico, Dr. Silvio Sargentini.
“Sem dúvidas, os tumores musculoesqueléticos são responsáveis por grande parte das amputações em crianças e adolescentes. Porém, o trauma – como acidentes de trânsito, queimaduras, choques elétricos, entre outros – ainda é a principal causa geral de amputações nessa faixa etária no Brasil”, afirma o médico. “Eu sei que câncer e amputação parecem palavras que arrancam partes da gente — e às vezes, elas arrancam mesmo: corpo, rotina, certezas… tudo balança. Mas o que elas nunca vão tirar é quem você é de verdade: sua força, sua luz, sua vontade de viver. Antes de me falarem que eu teria que amputar, Deus me visitou em sonhos, pegou em minhas mãos, me levou a cada canto do hospital para me mostrar que eu podia confiar nele. Isso me fez sentir forte e confiante de que tudo daria certo”, relata Gabi.
Reabilitação
Após 14 dias de cirurgia, Gabi recebeu a liberação para realizar a reabilitação no Centro Especializado em Reabilitação do Hospital de Amor. Após uma avaliação médica, foi estabelecido o plano terapêutico, que incluiu a fisioterapia como explica a fisioterapeuta do HA Infantojuvenil, Deiseane Bonatelli.
“Quando a Gabi iniciou a reabilitação, fizemos uma avaliação e traçamos um plano terapêutico pré-protetização. O foco nessa etapa do tratamento foi ganho de força, preparação do coto com enfaixamento e treino de marcha com muletas. Gabi respondeu muito bem a essa parte da reabilitação e foi encaminhada para a protetização”, explica a fisioterapeuta do HA Infantojuvenil.
Uma nova rotina, um novo método de vida, Gabi precisou se adaptar a nova condição, e a reabilitação, que no começo parecia “sem sentido”, como ela mesmo disse durante a entrevista, teve um papel fundamental para que ela atingisse o seu objetivo final: a protetização. “A reabilitação, no começo parecia uma sequência de exercícios sem sentido, mas com o tempo eu percebi que cada gota de suor era uma motivação para eu poder continuar, e colocar a prótese pela primeira vez foi uma sensação completamente inesquecível. Todas as inseguranças que eu tive eu perdi naquele momento, mas com tudo isso foi bom perceber que com a perna de metal eu continuava 100% sendo eu”, conta Gabi.
Após a protetização veio uma nova etapa na reabilitação. Gabi passou a treinar a marcha com e sem apoio, treino de equilíbrio com a prótese e treino de escada, até conseguir andar sozinha, sem o auxílio de muleta.

Osteosarcoma
Quando falamos de câncer infantojuvenil, estamos falando de uma doença rara. Segundo a Organização Mundial da Saúde (OMS), em média, são registrados 300 mil novos casos ao ano de câncer infantojuvenil ao redor do mundo, sendo que 90% destes vivem em países de baixa e média renda (PBMR).
Segundo o INCA, no Brasil, são diagnosticados cerca de 8 mil casos de câncer ao ano. Ou seja, durante todos os dias do ano, a cada hora, uma criança ou adolescente é diagnosticado. Parece alarmante, no entanto, a incidência do câncer de 0-19 anos corresponde a apenas 3% do total de casos de câncer.
O Hospital de Amor Infantojuvenil diagnostica cerca de, 300 novos casos ao ano, em crianças e adolescentes. Nos últimos cinco anos, o HA Infantojuvenil diagnosticou, aproximadamente, 104 casos de osteosarcoma em crianças e adolescentes. “O osteossarcoma é um tipo de câncer ósseo primário que se origina nas células ósseas chamadas osteoblastos. É um tumor maligno que pode se desenvolver em qualquer osso do corpo, mas é mais comum nos ossos longos, como o fêmur e a tíbia, e é uma doença que acomete predominantemente pacientes na segunda etapa da vida, ou seja, entre 10 e 20 anos de idade”, explica a oncologista pediátrica do HA Infantojuvenil, Dra. Erica Boldrini.
Os principais sintomas para esse tipo de tumor são:
– Dor óssea: dor persistente e intensa em um osso específico, que pode piorar à noite ou com atividade física;
– Inchaço: inchaço ou edema na área afetada, que pode ser acompanhado de vermelhidão e calor;
– Limitação de movimento: dificuldade em mover a articulação ou o membro afetado devido à dor ou ao inchaço e
– Fratura: fratura óssea sem causa aparente ou com trauma mínimo.
Se esses sintomas são comuns em adolescentes, é importante fazer um acompanhamento médico, como explica Dra. Erica. “Se um adolescente apresentar algum desses sintomas, é fundamental procurar avaliação médica para determinar a causa subjacente. O diagnóstico precoce e o tratamento adequado podem melhorar significativamente as chances de cura e reduzir a morbidade associada ao osteossarcoma”, declara a oncologista pediátrica.
Os principais tratamentos para o osteosarcoma são a cirurgia, onde é realizada a remoção do tumor e do tecido ósseo afetado e quimioterapia, o uso de medicamentos para matar células cancerígenas. “A cirurgia de amputação é indicada quando não há possibilidade de manter o membro acometido pelo tumor ósseo após sua ressecção completa. Em outras palavras, quando preservar o membro significaria deixar para trás parte do tumor ou não atingir margens cirúrgicas seguras — o que comprometeria a chance de cura e diminuiria as taxas de sobrevida do paciente”, explica o médico ortopedista, Dr. Silvio Sargentini.
Como Gabi disse durante a entrevista, “o conselho que eu posso dar para quem está passando por esse processo de amputação é: não tenha medo de se reinventar, a amputação não é o fim”.
Oficina Ortopédica
O Hospital de Amor vai muito além do tratamento oncológico! A instituição foi pioneira em oferecer reabilitação física, mental, intelectual, auditiva e visual, promover qualidade de vida e autonomia para os pacientes.
Além das unidades de Reabilitação, em Araguaína (TO), Barretos (SP) e Porto Velho (RO), o HA também conta com três unidades nessas localidades da Oficina Ortopédica, que é uma extensão do projeto Bella Vita, que visa reabilitar e ampliar a assistência aos pacientes, amenizando e recuperando-os das sequelas geradas pelo câncer e seu tratamento.
Em 2024, foram confeccionados e dispensados 3.861 dispositivos (órteses e próteses), somando os números nas três unidades: 1.616 dispensados pela unidade de Araguaína (TO), 1.765 dispositivos dispensados pela unidade de Barretos (SP) e 480 dispensados pela unidade de Porto Velho (RO).
As Oficinas Ortopédicas do HA, contam com vários diferenciais, principalmente com a utilização da tecnologia, como explica o coordenador das Oficinas Ortopédicas do HA, Alysson Alvim Campos. “Nós continuamos investindo muito em tecnologias que melhoram muito a manufatura da confecção das próteses. Podemos destacar o nosso robô, que por meio do sistema de digitalização do coto e usinagem robótica, a gente consegue uma maior velocidade na confecção da prótese, através de softwares, que fazem essa confecção, uma modelagem digital, em vez do técnico fazer no molde de gesso, ele faz com o computador, tornando o processo mais rápido e preciso”, explica Alysson.
Mas um fator que é o principal diferencial e que está enraizado no Hospital de Amor, é a humanização. “Eu, que venho de outras instituições, trabalhei em outros lugares, o que eu vejo nos profissionais do HA e das nossas Oficinas Ortopédicas, é diferente. Realmente, não dá para trabalhar nessa instituição se você não está alinhado com o propósito do HA. O que eu percebo com os profissionais, principalmente os das Oficinas Ortopédicas, que estão alinhados com o propósito de fazer essa assistência integral ao paciente. Eu vejo que a dedicação dos colaboradores no sentido de fazer um algo a mais para os pacientes, no que ele pode fazer a mais para contribuir com o paciente”, destaca Alysson.

Recentemente, a cantora Preta Gil assustou seus fãs devido as suas internações causadas por causa do seu tratamento de câncer colorretal. O caso de Preta se assemelha a diversas pessoas abaixo de 50 anos que receberam o diagnóstico da doença, cada vez mais comum no mundo. No Brasil, o Instituto Nacional do Câncer (INCA) estima que entre 2023 e 2025, serão diagnosticados 45.630 novos casos de câncer colorretal.
Segundo a médica endoscopista do Hospital de Amor Lagarto, Dra. Kelly Menezio Giardina, “o câncer do intestino se refere às neoplasias (cânceres) que ocorrem no intestino grosso (o cólon) e o reto. A profissional explica que, inicialmente, câncer se refere a uma célula que tem um crescimento (e multiplicação) desordenada, e sem fatores de contenção. Dividindo-se rapidamente, estas células agrupam-se formando tumores, que invadem tecidos e órgãos vizinhos, até distantes da origem do tumor (metástases). Pode acontecer em qualquer órgão do corpo humano. É tratável e, na maioria dos casos, curável, ao ser detectado precocemente (quando ainda não se espalhou para outros órgãos).
Câncer colorretal: um mal que vem crescendo
Dados da Globocan, de 2022, revelam que a Ásia (531 mil novos casos) foi o primeiro continente em estimativas de novos casos de câncer colorretal, seguido da Europa, a seguir América do Norte e, enfim, América Latina (96 mil novos casos). O Brasil foi responsável por 41.000 novos casos para o mesmo ano. A maioria dos casos de câncer são diagnosticados em fase avançada, quando o índice de cura é mais baixo. Em estados mais carentes, a doença é diagnosticada quando os sintomas são de obstrução de cólon ou por sintomas das metástases, ou seja, com a possibilidade de cura mais ainda reduzida.
Dra. Kelly reforça que é importante saber que, em estágios iniciais, a doença pode ser silenciosa e assintomática. Os primeiros sintomas, que já não são mais precoces, são alterações recorrentes no hábito intestinal, fraqueza e perda de peso sem causa aparente. Mudança no hábito intestinal (diarreia ou prisão de ventre), desconforto abdominal com gases ou cólicas, sangramento nas fezes, sangramento anal e sensação de que o intestino não se esvaziou após a evacuação, são importantes sinais de alerta.
Segundo a médica, este tipo de câncer é um dos principais tumores que existe realmente prevenção. “Prevenir é diagnosticar uma lesão que ainda não é câncer, e tratá-la (ressecar) antes que se desenvolva em câncer avançado. Isso significa fazer diagnóstico precoce”. Kelly reforça que o diagnóstico precoce é um dos maiores aliados, não só contra o câncer colorretal, mas contra muitas outras doenças.
Pessoas entre 45 e 75 anos (sem outros fatores de risco) devem realizar anualmente o exame de Pesquisa Imunológica de Sangue Oculto nas Fezes (FIT) e, a cada 10 anos, a colonoscopia. “Já quem tem histórico familiar de câncer colorretal ou polipose adenomatosa deve ser acompanhado em rastreamento sistemático, por colonoscopia,10 anos antes da idade na qual foi acometido o familiar”, diz a especialista.
Maus hábitos e a genética podem ser fatores de risco
De acordo com a especialista, a incidência do câncer colorretal está relacionada ao índice de desenvolvimento humano (IDH) mais alto como o de países da Europa, América do Norte, Nova Zelândia, onde é observado que o comportamento, como sedentarismo, obesidade, consumo regular de álcool, tabaco e baixo consumo de fibras, frutas, vegetais e carnes magras, aumentam o risco e exposição a fatores oncogênicos (fatores que desenvolvem o câncer). “No Brasil, temos diferentes índices (IDH) e quanto mais baixos, como da região Norte (Acre, Amapá, Roraima), essa doença cai para a quarta posição. Outros fatores de risco estão associados às condições genéticas ou hereditárias, como doença inflamatória intestinal crônica, histórico pessoal ou familiar de adenoma ou câncer colorretal, e ocupacionais, como exposição a radiações.
Uma doença que vem ganhando ‘holofotes’
“Estamos vendo um claro aumento do câncer colorretal em pessoas mais jovens. Assim como a ocidentalização dos hábitos alimentares e estilos de vida têm exposto homens e mulheres a fatores carcinogênicos (que desenvolvem câncer)”, explica a médica. Embora o câncer colorretal ainda seja mais comum em pessoas com 60 anos ou mais, o câncer é mais agressivo em pessoas mais jovens. Por isso, segundo Dra. Kelly, os protocolos americanos (e é uma tendência mundial) recomendam que exames de prevenção (colonoscopia) sejam realizados a partir dos 45 anos.
Hospital de Amor é pioneiro no rastreamento
Para Kelly, “Barretos é pioneiro em pesquisas sobre câncer e estudos realizados que mostram que a incidência e mortalidade em Barretos e no interior de São Paulo, está aumentando, em especial, câncer colorretal e de mama, bastante relacionados a estilo de vida (obesidade, tabagismo e sedentarismo).
Ela diz que os estudos do HA tentam apontar quais são só fatores mais próximos à nossa população, que seriam indicativos de riscos aumentados a desenvolver esse câncer, e como é possível identificar precocemente (rastrear), por meio de exames clínicos pouco invasivos (detecção de fatores encontrados nas fezes), indicando a necessidades desses pacientes de serem submetidos a exames mais invasivos, como a colonoscopia. “Dentre exames mais invasivos, o hospital oferece uma rede complexa e ampla deles, assim como de tratamento, tanto por meio de procedimentos minimamente invasivos como até de cirurgias robóticas, para tratar a doença já instalada”, finaliza Kelly.
Para o médico cirurgião e diretor científico do IRCAD América Latina, Dr. Luís Gustavo Romagnolo, quando uma pessoa famosa divulga o diagnóstico de câncer por meio das redes sociais, o fato é muito noticiado, o que contribui para divulgar mais sobre a importância da prevenção. “Interessante destacar que os principais motivos que nos levam a ter esse tipo de câncer, seriam hábitos alimentares errados”, reforçou.

Tratamento e uso da bolsa de colostomia
Segundo Romagnolo, o Hospital de Amor se destaca por oferecer todos os possíveis tratamentos para este tipo de câncer, desde radioterapia, quimioterapia e cirurgia. “No caso de radioterapia, é utilizado aparelhos que tratam especificamente o local da doença com planejamento específico; na quimioterapia, temos a possibilidade de várias linhas de tratamento, até imunoterapia. Já na cirurgia, desde tratamentos convencionais, mas na grande maioria (no caso, 85%), com técnicas minimamente invasivas, incluído a plataforma robótica com mais de 300 casos operados por ano. E com isso, temos uma recuperação mais rápida e retorno das atividades mais precoces dos pacientes.” diz o especialista.
No caso da necessidade de remoção de parte do intestino devido à doença, alguns pacientes precisam utilizar a bolsa de colostomia. Dr. Romagnolo explica que “a bolsa é uma parte do intestino – que pode ser o intestino grosso (colostomia) ou o intestino delgado (ileostomia) – que em alguns casos é necessária para realizar um desvio do trânsito intestinal e ela fica acoplada, ou melhor, fixada na pele do abdome. Assim, as fezes saem através dele e o paciente utiliza uma bolsa coletora colada. Como se fosse um cano que fica exposto e tem uma bolsa coletora colada para reservar o material”.
“Todo paciente que for realizar um procedimento que envolve o colón ou o reto deve ser orientado sobre a possibilidade de usar a bolsa de colostomia, entretanto, têm aqueles casos em que o paciente necessariamente precisa dessa indicação. Deve-se conversar muito com o cirurgião sobre a indicação precisa”, diz Dr. Luís, que esclarece que a bolsa pode ser utilizada em casos de urgências em que envolve lesão no intestino, como traumas, perfurações, infeções etc.
Romagnolo revela que há casos em que depois da confecção da bolsa não é mais possível realizar a junção do intestino, ou porque o paciente não tem condições clínicas de um novo procedimento – porque qualquer procedimento tem seus riscos – ou também pelo fato de não ter mais condições de junção devido ao fato de não existir mais aquele tecido de junção que foi retirado. “Nos casos em que tem que ser realizado a amputação do ânus, não é possível realizar a reconstrução, e nesses casos a bolsa é definitiva”, diz o médico cirurgião.
Cuidados com a bolsa
Os riscos de ter a bolsa são os de cuidados pós-operatórios, como a necessidade de realizar limpeza e manter a higiene, em casos de ileostomia, desidratação e dermatite na pele, segundo o Dr. Luís. “Nos casos dos benefícios, são aqueles em que o paciente necessita ter colocada a bolsa na obstrução intestinal e, nesses casos, a confecção da bolsa salva a vida do paciente. Os cuidados que os pacientes precisam ter são os básicos de higiene, limpeza e acoplamento da bolsa para evitar dermatite”, diz Dr. Luís, que explica que atualmente existem vários tipos de bolsa para cada tipo de abdome.
Segundo o Dr. Luís, existem muitas pesquisas e inovações sendo realizadas, desde novos medicamentos, como a imunoterapia, como também o uso das plataformas robóticas para o tratamento. “O Hospital de Amor está sempre em busca de novos tratamentos com o intuito de dar o melhor aos seus pacientes”, finaliza.

Neste mês em que celebramos o “Dia Internacional da Mulher” (8 de março) e o “Março Lilás” – campanha de conscientização sobre a prevenção do câncer do colo do útero – o Hospital de Amor tem a honra de homenagear todas as ‘suas mulheres’, que cuidam, acolhem, amparam, ensinam e, acima de tudo, amam! Que tratam – com todo respeito e carinho do mundo – milhares de pacientes. Que fazem o Hospital, ser de Amor!
E por falar em mulher que faz a diferença, o HA não pode deixar de homenagear uma de suas preferidas, motivo de muito orgulho para todos, especialmente para os colaboradores e pacientes da instituição: Dra. Scylla Duarte Prata – a médica ginecologista que sempre esteve à frente do seu tempo. Ela não só criou uma das maiores obras de amor ao próximo da América Latina, o Hospital de Amor (referência em tratamento oncológico gratuito de excelência, com o maior serviço de prevenção de câncer do país e uma estrutura completa focada em ensino e pesquisa), como também foi pioneira na prevenção do câncer ginecológico.
Scylla especializou-se em ginecologia por influência de sua principal referência na medicina, o professor Domingos Delascio. Ele era professor universitário, ginecologista conceituado, autor de obras científicas e referência na tradicional Maternidade Matarazzo, Santa Casa de São Paulo e outras instituições da capital, sendo pioneiro em diversas frentes da saúde da mulher.

Enquanto aluna da USP, Delascio foi seu professor e depois de formada se tornou “médica estagiária” da equipe dele. Era considerada uma residente brilhante, muito dedicada e por isso manteve com seu mestre uma relação de amizade, respeito, reciprocidade e gratidão por toda a vida.
Em São Paulo, Scylla atuou como médica do Instituto de Aposentadoria e Pensões dos Comerciários de Santos. Trabalhou na Clínica Ginecológica da Faculdade de Medicina, e fez cursos como de aperfeiçoamento de clínica ginecológica, propedêutica obstétrica, patologia obstétrica, pós-graduação de tumores malignos do aparelho genital e participou de congressos.
Para além da obstetrícia e já tendo contato com os estudos do câncer ginecológico, como assistente do Dr. Domingos Delascio, ela aplicava em suas pacientes exames preventivos de lesões cancerígenas, como a colposcopia, a diatermocoagulação e o Papanicolaou. Junto ao professor, ela fazia estudos científicos sobre o câncer uterino e especialmente o câncer de endométrio, sendo pioneira na difusão do exame no interior de São Paulo.
Scylla se especializou ainda mais no câncer ginecológico e, em 1994, com a contribuição de seu marido – que dizia que “a prevenção é o melhor remédio”, ela foi uma professora para a enfermeira Creuza Saure, responsável por colher exames de Papanicolaou em 92% da população barretense com uma bicicleta e uma mesa ginecológica. Juntas, elas agiram por décadas, por idealismo e confiança no projeto do hospital.
Graças à expertise da médica, o HA salva, ainda hoje, milhares de vidas! São quase 63 anos de história e mais de 30 deles realizando um trabalho incrível de rastreamento e busca ativa, que leva saúde de qualidade e exames preventivos de câncer, gratuitamente, à população das localidades mais distantes e necessitadas. Atualmente, a instituição possui 27 unidades fixas de prevenção e mais de 50 unidades móveis que rodam o Brasil, na tentativa de reduzir as desigualdades de acesso à saúde e oferecer tratamentos mais efetivos.

Esse tipo câncer é considerado o que apresenta condições mais promissoras para prevenção e controle, com possibilidades, inclusive, de eliminação. Fazem parte do arsenal de enfrentamento, a vacinação contra o vírus HPV (Papilomavírus Humano), cuja infecção persistente é o principal fator de risco para o desenvolvimento da doença. Além disso, outra estratégia, é a detecção precoce de lesões do colo uterino, classificadas como precursoras do câncer e que podem ser tratadas com procedimento simples e alcançar altas taxas de cura.
“Hoje nós temos instrumentos e possibilidades, tanto relacionados à prevenção primária, quanto à prevenção secundária. Eu estou dizendo sobre vacina contra o vírus HPV, que é o vírus que iminentemente causa o câncer do colo uterino entre as mulheres. E em segundo, a prevenção primária, que são os testes que fazem o diagnóstico e o rastreamento, sendo o mais conhecido, o exame de Papanicolaou”, destaca o coordenador médico do programa de prevenção de câncer ginecológico do Hospital de Amor, Dr. Júlio Possati.
• Pacientes portadores de Papilomatose Respiratória Recorrente/PRR a partir de 2 anos de idade.
De acordo com o Ministério da Saúde, o exame preventivo contra o HPV, o Papanicolau, é um exame ginecológico preventivo mais comum para identificar de lesões precursoras do câncer do colo do útero. Ele ajuda a detectar células anormais no revestimento do colo do útero, que podem ser tratadas antes de se tornarem câncer. O exame não é capaz de diagnosticar a presença do vírus, no entanto, é considerado o melhor método para detectar câncer do colo do útero e suas lesões precursoras. Quando essas alterações, que antecedem o câncer, são identificadas e tratadas, é possível prevenir 100% dos casos, por isso é muito importante que as mulheres façam o exame regularmente.
Outra medida importante na prevenção do HPV, são os preservativos internos ou externos. Informações do Ministério de Saúde mostram que, “embora seja eficaz na redução do risco de infecções sexualmente transmissíveis (IST), seu uso não elimina completamente a possibilidade de transmissão do HPV. Isso ocorre porque as lesões podem estar presentes em áreas não cobertas pela camisinha, como a vulva, região pubiana, perineal e bolsa escrotal”. Apesar disso, o uso é extremamente importante parra prevenir possíveis doenças.
Em relação à distribuição geográfica, ele é o segundo mais incidente nas Regiões Norte (20,48 por 100 mil) e Nordeste (17,59 por 100 mil). Na Região Centro-oeste (16,66 por 100 mil) ocupa a terceira posição; na Região Sul (14,55 por 100 mil), a quarta; e na Região Sudeste (12,93 por 100 mil), a quinta posição.

O caso de sucesso
Ela explica que conheceu o HA quando foi convidada, junto a outras influenciadoras locais, para o lançamento de uma campanha de prevenção em Porto Velho, em 2019. “Fomos para este evento, que foi no Hospital de Amor, no qual a equipe do hospital apresentou dados alarmantes das mulheres da região Norte. Eu lembro que foi bem legal, saiu na mídia, nos jornais, etc. Durante o evento, foi feito uma dinâmica incentivando a gente a levar o maior número de mulheres para fazerem o exame de mamografia, quem levasse mais mulheres se tornaria uma das embaixadoras da unidade. Em seguida, veio a pandemia”, explicou.

A Diretoria Regional de Saúde de Barretos (DRS-V) é a única do Estado de São Paulo em que o diagnóstico do câncer bucal em estadiamento inicial ultrapassa o feito em estadiamento avançado. Isso é o que mostra um boletim da Fundação Oncocentro de São Paulo – FOSP, publicado neste semestre e que analisou os dados do Registro Hospitalar de Câncer do Estado de São Paulo – RHC/SP no período de 2000 a 2020.
O câncer de boca, também conhecido como câncer de lábio e cavidade oral, é um tumor maligno que pode afetar os lábios e/ou as estruturas da boca, como gengivas, bochechas, palato (céu da boca), língua e o assoalho da boca (região embaixo da língua). Por ano, são previstos 15.100 novos casos da doença no Brasil, de acordo com a estimativa para o triênio 2023-2025 do Instituto Nacional de Câncer (INCA), sendo 10.900 em homens e 4.200 em mulheres.
Apesar de ter ido de 5º para 8º lugar entre os tipos de câncer mais prevalentes no país, quando comparado a estimativa anterior, a doença ainda preocupa pela alta taxa de diagnóstico tardio, que reduz consideravelmente as chances de cura, além de tornar necessário a intervenção com tratamentos mais complexos e de alto custo.
Pensando nisso, há 10 anos o Hospital de Amor conta com um programa ativo de rastreamento de câncer de boca, com foco na população de alto risco. Implantado incialmente em toda DRS-V, regional que compreende 18 municípios, incluindo Barretos (SP), cidade que abriga a sede da instituição. O programa possui uma taxa 56,3% de diagnóstico em estadiamento precoce, taxa que é de apenas 26,9% no âmbito nacional de acordo com o INCA e 34,6% no Estado de São Paulo, de acordo com a FOSP.
Só em 2023, o programa foi responsável pela realização de mais de 21 mil exames bucais, onde 806 biópsias foram necessárias, resultando em 223 diagnósticos. De acordo com o coordenador do departamento de odontologia do HA, Dr. Fábio Luiz Coracin, o sucesso desse modelo é composto por diversos fatores, entre eles a parceria e integração sólida entre as atenções primárias, secundárias e terciárias de saúde; e a busca ativa voltada para população de alto risco, que possui resistência ao rastreamento espontâneo.
É importante ressaltar também que a taxa de sobrevida global do câncer de boca possui relação direta com estadiamento clínico do diagnóstico. Ainda de acordo com o boletim da FOSP, a taxa de sobrevida em 5 anos dos pacientes diagnosticados em estádios iniciais é de 57%, enquanto os de pacientes diagnosticados já com a doença avançada é de apenas 21%.
Os dados mostram que o Programa de Rastreamento do Câncer de Boca do Hospital de Amor, responsável por colocar a cidade de Barretos e toda a região como uma exceção em comparação às outras Diretorias Regionais de Saúde, pode servir de exemplo para estratégias mais amplas de prevenção e assistência que unam as estruturas de atenção primária e secundária, sobretudo na saúde pública.

Cada vez mais a pesquisa translacional vem se tornando fundamental no mundo, por ser uma área da ciência que gera conexão entre a pesquisa biomédica básica, a inovação em saúde e a sua aplicabilidade, tendo como principal objetivo criar ou complementar protocolos e produtos já como vacinas e fármacos, em benefício da população.
A expansão dessa área é visível na oncologia e muito do sucesso disso se deve à presença de biobancos espalhados pelo mundo, como é o caso do Biobanco do Hospital de Amor, inaugurado em 2006, em Barretos (SP), e considerado atualmente como um dos maiores da América Latina.
De modo simples, um biobanco se caracteriza pelo armazenamento de amostras biológicas de forma organizada, para uso em pesquisa científica. Dando início ao processo de ampliação dessa estrutura na instituição, a equipe do HA recebeu em sua sede um treinamento ministrado pelas pesquisadoras e gerentes operacionais de processos do biobanco IARC-França (Agência Internacional de Pesquisa em Câncer), Dra. Elodie Caboux e Dra. Stephanie Villar.

Intercâmbio do conhecimento
Networking, troca de experiências e expansão de conhecimento, foram alguns dos objetivos do treinamento, além de gerar uma integração entre pesquisadores de países diferentes, como comentou a pesquisadora e coordenadora do Biobanco do HA, Dra. Márcia M. C. Marques Silveira.
“Este intercâmbio representa uma iniciativa única no Brasil, que possibilita a realização de capacitações e treinamentos dos profissionais que atuam no biobanco do HA como patologistas, biólogos moleculares e pesquisadores. Por meio da visita in loco de pesquisadoras que coordenam a Rede Internacional de Biobancos BCNet, liderado pela Agência Internacional de Pesquisa em Câncer (IARC) e sob supervisão da Organização Mundial da Saúde (OMS)”, explicou Dra. Márcia.
Durante o treinamento foram abordados diferentes tópicos, como a parceria do HA com o IARC-França. “Nós estamos aqui para representar a rede IARC de Biobancos e falar sobre a parceira com o Hospital de Amor, em relação ao projeto do PRONON que é ‘tocado’ pelo time do biobanco do HA”, afirmou a gerente operacional de processos, do biobanco IARC-França, Dra. Elodie Caboux.
Esse intercâmbio faz parte de diversas atividades que serão desenvolvidas em um projeto, recentemente financiado pelo Ministério da Saúde – PRONON (Programa Nacional de Apoio à Atenção Oncológica), que visa a implementação da Rede de Biobancos do Hospital de Amor em outras unidades da instituição, localizadas em regiões remotas, normalmente fora do cenário científico nacional e com baixa representatividade de pacientes no contexto oncológico brasileiro.
“É muito importante para nós o trabalho entre as duas instituições, pois este networking entre nós contribui para diminuir as possíveis dificuldades e promove maior visibilidade para o trabalho. Com essa parceria, podemos ser capazes de aumentar a riqueza de dados de pacientes, tornado o projeto no mesmo nível em todos os lugares”, contou gerente operacional de processos, do biobanco IARC-França, Dra. Stephanie Villar.
Para a pós-doutoranda e fellow do HA, Ana Julia Freitas, essa troca de experiências entre as duas entidades foi fundamental para ter o conhecimento de como são realizados os processos de pesquisas científicas em outro país. “O treinamento foi fundamental, uma vez que a gente conseguiu esse networking com pesquisadores de um biobanco que é referência no mundo, e isso fez com que aprimorasse nossos conhecimentos e, as perspectivas de como funciona tanto a parte de biossegurança, a parte de pesquisa fora do país”, destacou.

Rede Biobanco do HA
O Hospital de Amor inaugurou seu biobanco em 2006, em Barretos (SP), para estocar material biológico de pacientes oncológicos e não-oncológicos, com a finalidade de pesquisa, e está, cada vez mais, expandido e caminhando para se tornar uma rede robusta.
O biobanco do HA é um dos maiores da América Latina, possuindo mais de 365 mil amostras de materiais biológicos, e está integrado à Rede Internacional de Biobancos BCNet (Biobank and Cohort Building Network), liderado pela Agência Internacional de Pesquisa no Câncer (IARC) e sob supervisão da Organização Mundial da Saúde (OMS).
A Rede de Biobancos do HA já começou a ser formatada e está presente nas unidades de Barretos (SP) e Jales (SP), e em implementação no HA Amazônia, em Porto Velho (RO).
Essa expansão é fundamental para que mais pesquisas sejam desenvolvidas de forma mais assertiva, visando o tratamento de câncer, uma vez que a estimativa até 2025 é de mais de 700 mil novos casos ao ano no Brasil, segundo o Instituto Nacional do Câncer (INCA).
“Concebemos que este desta forma será possível expandir as atividades desenvolvidas no Biobanco em Barretos em outras unidades do Hospital de Amor, permitindo o melhor conhecimento das diferentes etnias, sendo um representativo importante das áreas geográficas do país. Esta é uma iniciativa pioneira nestas regiões e tem por objetivo aumentar a capacidade do desenvolvimento da pesquisa translacional oncológica, contribuindo ainda mais para o avanço científico na área em um contexto nacional e internacional”, finalizou a pesquisadora e coordenadora do Biobanco do HA, Dra. Márcia M. C. Marques Silveira.

“Quando eu tive o diagnóstico foi muito triste, porque eu nunca pensei que teria câncer de mama tão jovem”. Renata Lima (empresária), foi diagnosticada com câncer de mama aos 35 anos, após perceber uma fissura no mamilo direito.
“O sintoma que eu percebi foi que meu mamilo abriu uma ‘rachadurinha’. Eu achava que fosse alergia de algum amaciante de roupas. Eu fui em uma médica, ela falou que poderia ser uma mastite e me passou uma pomada e com o tempo cicatrizou. Após três meses, abriu novamente essa ‘rachadurinha’ e eu procurei uma outra ginecologista, e fazendo o exame físico, ela apalpou minha mama e com muito custo, ela encontrou um nódulo”, comentou.
Renata começou a investigar e foi diagnosticada com câncer de mama, Her2+, que é quando apresenta níveis elevados da proteína (Her2), localizada na membrana das células mamárias, promovendo o crescimento das células cancerosas. Natural de Barretos (SP), Renata iniciou o tratamento no Hospital de Amor há um pouco mais de um ano, e atualmente, além de realizar as consultas de manutenção, faz acompanhamento no departamento de Oncogenética do HA.
Câncer de início precoce
A formação do câncer no organismo de um indivíduo pode estar associada a diferentes fatores. A idade sempre foi um dos principais. Pessoas com mais de 50 anos estão há mais tempo sobre exposições ambientais que podem gerar mutações em suas células e causar o surgimento da doença. Porém, um levantamento publicado em 2023, na revista científica BMJ Oncology, vem preocupando especialistas.
Segundo o estudo, casos globais de câncer em pessoas com menos de 50 anos, aumentaram 79% nos últimos 30 anos. Outro fator preocupante, é o aumento da mortalidade pela doença, cerca de 27%, mais de 1 milhão de pessoas jovens morrendo devido ao câncer no mundo.
A conclusão do estudo foi que casos de cânceres no mundo aumentaram de 1,82 milhões em 1990, para 3,26 milhões em 2019, sendo o tumor de mama de maior incidência, seguido pelos tumores de intestino, próstata e esôfago.

Há aproximadamente três anos, Pedro L. Miguel Esposito (auxiliar de almoxarifado), de 23 anos, é paciente do HA. Pedro foi diagnosticado com câncer de intestino e o primeiro sintoma que ele sentiu foi dor na região do abdômen. “Meus primeiros sintomas foram dor, o intestino já não estava funcionando tão bem e apareceu tipo um abcesso na barriga, perto ao umbigo. Eu passei em um gastroenterologista que me pediu uma colonoscopia, e foi onde que deu o diagnóstico”, explicou Pedro.
Após diagnóstico, Pedro passou por uma cirurgia em sua cidade, São José do Rio Pardo (SP), e após dois meses de cirurgia, foi encaminhado para o HA. “Quando eu descobri o tumor no intestino e que eu tirei, eu não sabia que a situação estava tão delicada. Quando fui encaminhado ao Hospital de Amor, eu vi que eu estava com um carcinoma peritoneal, eu fiquei um pouco apavorado”, comentou Pedro sobre o seu diagnóstico.
Há mais de um ano, Pedro finalizou as quimioterapias, e passou a realizar acompanhamento nas consultas e por meio de exames de imagem.
Fatores responsáveis pelo aumento do câncer de início precoce
Mas como explicar a incidência da doença em pessoas com menos de 50 anos?
Para o médico oncologista clínico do Hospital de Amor, Dr. Gustavo Sanches, esse aumento está associado a diversos fatores. “Atribuo o aumento da incidência de câncer em indivíduos com menos de 50 anos a diversos fatores, pois não há somente uma causa. Mudanças na dieta, estilo de vida e fatores ambientais, desde a virada do século XX, vem resultando no aumento das taxas de obesidade, sedentarismo, dietas ocidentalizadas e poluição do meio ambiente podem ter afetado a incidência de câncer de início precoce. Além disso, álcool e tabaco podem também contribuir”, explicou o médico.
Como prevenir o câncer?
Alimentação saudável, prática de exercícios físicos, evitar bebida alcoólica, não se expor ao sol sem proteção solar e não fumar são algumas práticas que contribuem para a prevenção do câncer. Além disso, algumas medidas clínicas, como a vacina do HPV (sigla em inglês para Papilomavírus Humano), são ações de prevenção contra o câncer, como explica Dr. Gustavo Sanches.
“Medidas clínicas como a vacinação contra o HPV, hepatite B e realizar o tratamento da hepatite B e C (para os portadores), além da prevenção secundária, que é a tentativa de detectar a doença em um estágio inicial em indivíduos assintomáticos. No Brasil, há diretrizes e recomendações do Ministério da Saúde de rastreamento para alguns tipos de cânceres, como por exemplo: câncer de mama, câncer de intestino e câncer de colo de útero”, destacou o oncologista clínico.
Câncer de mama
O risco de desenvolver câncer de mama, também está associado a idade, sendo maior a partir dos 50 anos, porém os índices aumentaram em mulheres com menos de 50 anos, como publicado na revista científica BMJ Oncology.
No Brasil, não se tem um dado específico sobre a incidência de câncer de mama em mulheres com menos de 50 anos, o que se tem, são dados gerais da doença. Segundo o Instituto Nacional do Câncer (INCA), a estimativa para o país, até 2025, é de 704 mil casos novos de câncer, sendo o de pele não melanoma o mais incidente, com 220 mil casos novos (31,3%), seguido pelo câncer de mama, com 74 mil (10,5%).
Para o médico mastologista do HA, Dr. Idam de Oliveira Junior, a primeira medida para controle do câncer de mama é a “conscientização da população sobre esse importante e crescente problema de saúde pública, bem como as suas medidas preventivas”. Além disso, o médico mastologista destaca as medidas preventivas como primárias e secundárias.
“A prevenção primária, por meio de hábitos de vida saudáveis, de acordo com a Organização Mundial da Saúde (OMS), pode reduzir em até 30% as chances de se desenvolver a doença. Como prevenção secundária, o exame de mamografia consiste na melhor metodologia de diagnóstico precoce, capaz de detectar na fase assintomática, de forma a reduzir substancialmente a mortalidade causada pelo diagnóstico tardio. Neste sentido, o Hospital de Amor recomenda que o exame anualmente para mulheres entre 40 e 49 anos, e a cada dois anos para aquelas na faixa etária de 50 a 69 anos de idade”, explicou Dr. Idam.
Além da prevenção, em termos de tratamento, o HA apresentou significativos avanços nos últimos anos. “Nos últimos anos apresentamos significativos avanços tecnológicos nessas áreas, como a diversidade de formas para a reconstrução mamária, a melhoria nos equipamentos de radioterapia que tornaram o tratamento mais efetivo, com menores doses de radiação e menor frequência das aplicações e as novas drogas para o tratamento sistêmico – como a imunoterapia para o câncer de mama triplo negativo, os inibidores de ciclina para o tratamento dos tumores luminais (com receptores de hormônios) e as terapias-alvo para os tumores HER2+”, concluiu o especialista.

Fã de futebol, da Seleção Brasileira e do camisa 9, Richarlison, cujo autógrafo está tatuado na pele! Mateus Afonso Máximo, mineiro de Montes Claros (MG), teve a oportunidade de conhecer um dos seus ídolos do esporte, quando Richarlison visitou o Hospital de Amor, em junho de 2023. Na ocasião, Richarlison fez seu autógrafo no braço de Mateus que, sem pensar duas vezes, foi em um estúdio de tatuagem no mesmo dia, deixando o momento eternizado para sempre na sua memória e na sua pele!
Mateus é paciente do HA, desde 2019, e um dos momentos mais marcantes nesses quase seis anos em Barretos (SP), sem dúvidas foi esse, onde ele pode conhecer de perto um dos seus ídolos. “Essa tatuagem significa muita coisa, eu sempre tive um sonho de ser jogador de futebol, mas infelizmente não deu certo, então essa tatuagem significa muito para mim, significa algo realizado, de poder ter conhecido o Richarlison”, declara Mateus.
Infelizmente, o sonho de ser jogador de futebol foi adiado. Em 2019, com 14 anos, Mateus precisou se mudar para Barretos, para iniciar o tratamento de um osteossarcoma no Hospital de Amor, que foi descoberto após uma lesão do tornozelo esquerdo, durante uma partida de futebol. “Com 14 anos, eu gostava muito de jogar bola, sempre fui ativo, andava de bicicleta e fazia todo tipo de esporte. Aí, um dia eu estava jogando bola e machuquei o pé, o tornozelo esquerdo. A gente não sabia o que era, achava que era um lance de bola mesmo”, conta Mateus.
Mas, com o passar do tempo, o tornozelo continuo com um inchaço. Após retornar de uma viagem à Belo Horizonte, a mãe de Mateus o levou ao médico para ser examinado. “Eu voltei para a minha cidade, fiz um raio x e no exame deu que tinha alguma coisa lá, mas o médico não sabia o que era. Aí, ele encaminhou a gente para um especialista na área para saber. O especialista falou que poderia ser algumas coisas pelo exame de imagem como uma inflamação, alguma coisinha básica ou até mesmo um câncer, um tumor, né? E aí assim, com a fé que a gente tem em Deus, a gente colocou que poderia ser alguma coisa básica”, comentou Mateus.
Mateus foi submetido a uma biópsia e infelizmente o resultado foi positivo para um osteossarcoma na fíbula. Em Montes Claros (MG) não havia especialista para realizar a cirurgia do Mateus, foi onde ele conseguiu encaminhamento para o HA.

Osteossarcoma
O osteossarcoma é um tumor ósseo que acomete, principalmente, ossos longos como fêmur, tíbia e região proximal do úmero (osso do braço). Segundo o Instituto Nacional do Câncer (INCA), o osteossarcoma é a neoplasia óssea mais prevalente na população infantojuvenil, correspondendo de 3% a 5% de todas as neoplasias nesta faixa etária.
O tumor apresenta um pico de maior incidência em adolescentes (entre 10 e 19 anos), como comenta a médica oncologista pediátrica do HA Infantojuvenil, Dra. Erica Boldrini. “Apesar de raro, o osteossarcoma é o tipo de câncer ósseo mais comum, ocorrendo principalmente na adolescência, em jovens entre 10 e 19 anos. Esse tumor atinge principalmente os ossos longos, especialmente na região do joelho, e os sintomas variam de um jovem para o outro, mas geralmente, os primeiros sintomas são dor e inchaço, como no caso do Mateus”, explica a médica.
As formas de tratamento do osteossarcoma incluem a quimioterapia e cirurgia. O objetivo da quimioterapia é diminuir o tamanho do tumor e não deixar evoluir para metástase, e a cirurgia tem como principal função a ressecção.
Em alguns casos, é possível preservar o membro e utilizar uma endoprótese (prótese não convencional, utilizada para substituição de grandes ressecções articulares oncológicas). Em casos mais avançados, é realizado a amputação do membro. “Mateus passou por duas cirurgias, onde a primeira foi realizada a ressecção do osso atingido, a fíbula, sem necessidade de substituição (endoprótese), mas infelizmente, a doenças recidivou e foi necessário fazer a amputação, levando a perda de uma parte do membro inferior esquerdo”, explica Dra. Erica Boldrini.
“Na primeira cirurgia, eu não precisei amputar a perna, só fiz para conservar, aí conservei, curei, passei um ano curado, um ano e meio mais ou menos. Depois o tumor voltou um pouco mais para cima, foi onde eu precisei amputar, isso em 2022”, comenta Mateus.

Reabilitação
Após a cirurgia de amputação, Mateus realizou o tratamento de reabilitação no Centro de Reabilitação do HA. Passou por seções de fisioterapia, preparando o coto para receber a prótese. Mateus conta que no começo da reabilitação foi um processo difícil, mas que conseguiu desenvolver bem. “Assim, no começo é um processo meio difícil, não vou negar que foi difícil. Antes dessa prótese que eu estou hoje, eu peguei outras três, e os encaixes não deram certo. A tíbia estava um pouco grande ainda, e doía demais. Depois de um tempo na reabilitação, consegui colocar a prótese e andar”, explica o paciente.
Em 2023, Mateus pegou a prótese que utiliza hoje, e o sentimento foi de alívio, como ele comenta. “Quando eu peguei a prótese, foi um sentimento de alívio, antes eu não podia ser independente, tinha muita coisa que eu queria fazer e meus pais precisavam me ajudar, não podia sair sozinho, sempre precisava alguém para me acompanhar.
Então quando consegui usar a prótese, foi um momento bom, de alívio, pois eu estava precisando dessa liberdade.”
Mateus teve alta das sessões de fisioterapia e atualmente realiza a reabilitação na academia do HA, para fortalecer, ganhar massa muscular, funcionalidade e equilíbrio, como explica o profissional de educação física do HA, Daniel Gottardo de Souza. “O Mateus chegou aqui para ganhar força, funcionalidade e equilíbrio. Primeiro a gente restabeleceu os parâmetros de força e, combinado a isso, a gente começou a entrar com exercícios de estabilização e equilíbrio com a prótese. Agora nesse bloco de reabilitação, além de trabalhar a força e o equilíbrio, estamos trabalhando a funcionalidade também, para ele ter uma independência com a prótese, para fazer as atividades de vida diária e aumentar a qualidade de vida dele”, destaca Souza.
Oficina Ortopédica
A Oficina Ortopédica é uma extensão do projeto Bella Vita, que visa reabilitar e ampliar a assistência aos pacientes, amenizando e recuperando-os das sequelas geradas pelo câncer e seu tratamento.
O Hospital de Amor conta com três unidades da Oficina Ortopédica: em Barretos (SP), Araguaína (TO) e Porto Velho (RO), e confecciona órteses e prótese para pacientes oncológicos e não oncológicos. Em média, durante o mês, o HA confecciona nas três unidades da Oficina Ortopédica 30 próteses e 90 órteses. “A Oficina Ortopédica é parte integrante do processo de reabilitação e exerce uma função primordial durante todo esse processo. Nas unidades são fabricadas soluções, como órteses e próteses, que auxiliam no dia a dia de cada paciente, fazendo com que a reabilitação seja feita de modo otimizado e personalizado para cada um”, destaca o diretor de reabilitação do HA, Daniel Marconi.

Em 2020, o Brasil registrou 6.650 novos casos de câncer de ovário, o que representa 3% das neoplasias detectadas em mulheres no país. Mas, segundo estimativas do INCA (Instituto Nacional do Câncer), no triênio que contempla o período de 2023 a 2025, o número previsto já é superior, ultrapassando os 7 mil novos casos por ano. Ainda segundo a instituição, a região com maior incidência é a Sudeste.
A doença ocupa o sétimo lugar no ranking nacional de mortalidade entre as brasileiras, isso porque o câncer de ovário ainda é frequentemente diagnosticado em estágios avançados, diminuindo as possibilidades de tratamentos com fins curativos e a taxa de sobrevida. No mundo, dados mostram que apenas 45% das mulheres diagnosticadas possuem uma taxa de sobrevida de cinco anos, uma taxa que é de 89% nos casos de mulheres com câncer de mama.
Por isso, o cirurgião oncológico do Hospital de Amor, Dr. Carlos Andrade, ressalta a importância da observação de alguns sinais e sintomas da doença. “Os sintomas do câncer de ovário em estádios iniciais são muito fracos e podem facilmente serem confundidos com uma má digestão, dor muscular ou sintomas urinários. É importante alertar que mulheres com sintomas urinários ou intestinais que persistem por mais de uma semana, e que não tenham nenhum diagnóstico que justifique, devem ser investigadas para câncer de ovário. Pode ser uma sensação de empachamento, uma constipação, um aumento do volume abdominal ou um aumento da frequência urinária”.
Fatores de risco
Segundo a World Ovarian Cancer Coalition, uma organização global sem fins lucrativos focada não apenas na conscientização, mas no avanço de pesquisas e novos tratamentos da doença, ainda não há um teste simples ou exame de rotina preciso para o diagnóstico precoce, mas alguns fatores de risco devem ser levados em consideração no acompanhamento clínico padrão.
Idade: a maioria dos casos de câncer de ovário ocorre em mulheres com mais de 55 anos, pois a doença também está relacionada ao grau de atividade hormonal feminina. Mas alguns tipos de câncer de ovário podem aparecer em mulheres jovens;
Genética: mulheres portadoras de mutações genéticas nos genes BRCA1 ou BRCA2 (genes que ajudam a reparar os danos nas células), também relacionadas ao surgimento do câncer de mama, estão mais propensas ao desenvolvimento da doença. As portadoras de mutações no primeiro gene apresentam 45% de possibilidade de desenvolver esse tipo de câncer durante a vida, enquanto mutações no segundo gene oferecem risco de 25%.
Histórico familiar: dados mostram que as mulheres com maior o risco de desenvolverem câncer de ovário são as que possuem dois ou mais parentes que tiveram câncer de ovário, da mama, do cólon ou do útero, independente da ascendência de origem materna ou paterna. Cerca de 15% dos casos de câncer de ovário têm antecedentes familiares.
Outros fatores: por ser uma doença ligada à atividade hormonal, especialistas destacam que o risco de desenvolvimento do câncer de ovário é maior nas mulheres que não tiveram filhos, que nunca tomaram a pílula anticoncepcional, que iniciaram o período menstrual muito cedo ou cuja menopausa começou mais tarde do que a média e em mulheres que já tiveram endometriose.
Prevenção
– Conheça seu corpo: esteja atenta a qualquer mudança incomum;
– Consultas médicas regulares: realize exames ginecológicos regularmente;
– Histórico familiar: se houver casos de câncer de ovário na família, informe seu médico;
– Uso de anticoncepcionais: alguns estudos sugerem que o uso prolongado de anticoncepcionais pode reduzir o risco, porém, o uso do anticoncepcional também pode ser um fator de risco para o surgimento do câncer de mama. Assim, é de extrema importância a consulta com o médico especialista para avaliação e indicação caso a caso.
Diagnóstico
A ecografia pélvica transvaginal e transabdominal são exames que permitem o diagnóstico e a avaliação em casos suspeitos de tumores nos ovários, mas o acompanhamento clínico é imprescindível para resultados positivos quando o assunto é diagnóstico precoce! Atualmente, a medição do marcador tumoral sanguíneo CA 125 também tem sido uma ferramenta importante, visto que cerca de 80% das mulheres com câncer de ovário possuem esse marcador elevado.
Tratamento
Em casos aonde há suspeita de tumor de ovário, a cirurgia exploratória é recomendada para avaliação e definição de estadiamento da doença, podendo acontecer apenas a remoção do tumor ou ainda a necessidade da retirada do útero e dos ovários. A depender do estágio, tratamentos adjuvantes de quimioterapia, radioterapia e terapia-alvo podem ser utilizados.
Lembre-se sempre de consultar seu médico e seguir as orientações para um diagnóstico precoce e tratamento adequado. A prevenção e a conscientização são essenciais na luta contra o câncer de ovário.

O câncer do colo do útero, também chamado de câncer cervical, é um tumor maligno que surge na região inferior do útero (ou seja, no colo do órgão), e está quase sempre relacionado à infecção pelo Papilomavírus Humano (HPV). É considerado o terceiro tipo mais frequente entre população feminina do país, com estimativa, de acordo com dados do Instituto Nacional de Câncer (INCA), de 17 mil novas ocorrências em 2023 – atrás apenas do câncer de mama e do câncer de cólon e reto.
Os números impressionam! Mas, outro fator chama ainda mais atenção: segundo o INCA, os novos casos e as mortes por este tipo de câncer ocorrem de maneira desigual entre as regiões do Brasil. Sem considerar os tumores de pele não melanoma, o câncer do colo do útero ocupa a 2ª posição nas regiões Norte e Nordeste e a 5ª entre os cânceres mais incidentes em mulheres na região Sudeste do país. Outra informação preocupante trazida pela instituição é que, observando a série histórica das taxas de mortalidade do Brasil e regiões, a região Norte é a que traz as maiores taxas de mortalidade pela doença.
Esses dados mostram que, no cenário brasileiro, a falta de rastreamento para o diagnóstico precoce e a dificuldade de acesso a saúde básica de qualidade, são os principais motivos da diferença de números entre as regiões e refletem um grande problema de saúde pública. É aí que o Hospital de Amor se destaca! Em 1994, o HA deu início ao trabalho de busca ativa para a prevenção do câncer do colo uterino na periferia de Barretos (SP) e, posteriormente, em cidades que compõe a Diretoria Regional de Saúde V (DRS V). Um projeto pioneiro que, 30 anos depois, colocaria a região como líder em detecção precoce da doença em todo o Estado de São Paulo.
De acordo com um levantamento da Fundação Oncocentro de São Paulo (FOSP), 72% do diagnóstico do câncer do colo do útero da DRS V acontece no estadiamento in situ. “Isso significa que de cada 10 mulheres com biópsias alteradas, sete serão tratadas com procedimentos simples dentro do próprio ambulatório, o que reduz quase a zero o risco de desenvolver o câncer do colo do útero nas próximas décadas de vida. Os dados mostram que estratégias de prevenção, com a ampliação na cobertura dos testes de rastreio (Papanicolaou), a priorização da faixa etária exposta a maior risco e o seguimento contínuo dos casos suspeitos com tratamento adequado dos positivos, resultaram em maiores taxas de detecção precoce”, destaca o coordenador médico do programa de rastreamento populacional de câncer ginecológico do Hospital de Amor, Dr. Júlio César Possati Resende.
O relatório disponibilizado pela FOSP provém de uma avaliação do período entre 2000 e 2019, e evidencia a eficiência das ações estruturadas do Hospital, que acontecem em parceria com a própria Diretoria da Regional de Saúde e as secretarias municipais de saúde dos 18 municípios (Altair, Barretos, Bebedouro, Cajobi, Colina, Colômbia, Guaíra, Guaraci, Jaborandi, Monte Azul Paulista, Olímpia, Severínia, Taiaçu, Taiúva, Taquaral, Terra Roxa, Viradouro, Vista Alegre do Alto) que a compõe.
Com a premissa de que ‘Prevenção é o ano todo e em todos os lugares do Brasil’, o HA pretende expandir essa realidade para outras localidades. A instituição conta, atualmente, com mais de 25 unidades fixas de prevenção e mais de 50 unidades móveis para levar atendimento humanizado e de alta qualidade a quem mais precisa, sobretudo nas regiões mais remotas do país. “Baseado no exemplo e resultados do programa de prevenção instituído na região de Barretos, o Hospital de Amor tem ampliado sua atuação nos últimos 10 anos para outras regiões. Apenas em 2023, foram realizados 213.525 exames de Papanicolaou, 15.452 exames diagnósticos de colposcopia e 963 pequenas cirurgias (exérese da zona de transformação do colo do útero) para tratamento de lesões precursoras de câncer”, afirma o coordenador.

Prevenção é o melhor remédio
Os especialistas ressaltam que, dentre todos os tipos de câncer, o do colo do útero é o que apresenta um dos mais altos potenciais de prevenção e cura, isso porque é quase sempre causado pela infecção genital persistente por alguns tipos do Papilomavírus Humano – HPV (chamados de tipos oncogênicos), um vírus sexualmente transmissível, muito frequente na população e de contágio facilmente evitável com o uso de preservativos. Na maioria das vezes a infecção não causa doença, mas em alguns casos, ocorrem alterações celulares que podem evoluir ao longo dos anos para o câncer.
O Sistema Único de Saúde (SUS) disponibiliza, desde 2014, vacinas contra o HPV gratuitamente, para pessoas de 9 a 14 anos, de ambos os sexos. A vacina é uma importante medida de prevenção, mas não é eficaz contra infecções ou lesões por HPV já existentes, por isso o uso de preservativos durante relações sexuais e o exame preventivo Papanicolaou é imprescindível na detecção precoce da doença e muitas vezes até na fase pré-câncer.
Pesquisa
Desde 2010, o Instituto de Ensino e Pesquisa do Hospital de Amor conta com um grupo de pesquisa em HPV, que tem como objetivo realizar estudos sobre a avaliação dos mecanismos de infecção e persistência do HPV e sua relação com a transformação maligna, além do potencial de métodos do rastreamento de lesões relacionadas a essas infeções.
O grupo vem contribuindo de forma relevante para avanços científicos importantes e inovadores no campo do vírus HPV e suas repercussões, apresentando também colaborações internacionais de grande impacto. Acesse e conheça mais: iep.hospitaldeamor.com.br
Compartilhando experiência
O Hospital de Amor realiza no início de fevereiro, em Barretos (SP), o 16º Encontro de Gestores do Programa de Prevenção ao Câncer do Colo Uterino, que a instituição mantém em parceria com 90 municípios dos Estados de São Paulo, Minas Gerais e Goiás.
No encontro anual, serão debatidos os processos, fluxos e estratégias com prefeitos, secretários de saúde e profissionais de saúde, ressaltando a importância da parceria com a atenção primária e secundária. Durante o evento haverá o detalhamento do programa, com amostragem e discussão de indicadores.

Nesta semana, diversos portais de notícias divulgaram que o ex-técnico da seleção brasileira, Carlos Alberto Parreira (de 80 anos), foi diagnosticado com Linfoma de Hodking – tipo de câncer que se origina no sistema linfático e apresenta alto índice de cura. Segundo a Confederação Brasileira de Futebol (CBF), o treinador foi diagnosticado há quatro meses, está fazendo quimioterapia e evoluindo positivamente no tratamento.
A doença, que tem incidência de três casos por 100 mil habitantes no Brasil, também já acometeu outros famosos. Em setembro de 2021, o comentarista esportivo Caio Ribeiro anunciou nas redes sociais que estava com este tipo de tumor. “A boa notícia é que ele tem 95% de (chance de) cura e meu corpo está respondendo muito bem ao tratamento”, declarou.
De acordo com dados do Instituto Nacional de Câncer (INCA), entre os anos de 2010 e 2019 foram registrados 48.839 óbitos por linfomas, com média de 4.884 mortes por ano. Entretanto, a incidência de novos casos permaneceu estável nas últimas cinco décadas e a mortalidade reduzida em mais de 60% desde o início dos anos 1970, graças aos avanços nos tratamentos da doença. Atualmente, a maioria dos pacientes com Linfoma de Hodgkin pode ser curados com os procedimentos disponíveis.
O Hospital de Amor conversou com a médica e coordenadora do departamento de hematologia da instituição, Dra. Isabela Assis de Siqueira, e preparou uma matéria especial sobre o tema, esclarecendo as principais dúvidas sobre a doença, suas formas de prevenção, e sinais e sintomas.
Confira, informe-se e cuide da sua saúde!
– O que é Linfoma de Hodgkin?
R.: Linfoma ou doença de Hodgkin é um tipo de câncer que se origina no sistema linfático – conjunto composto por órgãos (linfonodos ou gânglios) e tecidos que produzem as células responsáveis pela imunidade e vasos que conduzem essas células por meio do corpo. Trata-se de uma doença que acomete mais comumente adultos jovens, entre 15 e 35 anos, porém há um segundo pico de incidência entre 75 e 80 anos. No Brasil, de acordo com dados do INCA, a estimativa de novos casos é de 3.080, sendo 1.500 homens e 1.580 mulheres.
– O que causa Linfoma?
R.: O linfoma se desenvolve quando ocorre uma desregulação na proliferação das células de defesa, os linfócitos. O motivo que desencadeia essa modificação ainda é desconhecido. Sabe-se que há maior risco de se desenvolver o Linfoma de Hodgkin:
– Pessoas imunocomprometidas (infecção pelo HIV e uso de drogas imunossupressoras, por exemplo).
– Membros de famílias nas quais uma ou mais pessoas tiveram diagnóstico da doença.
– Infecção por vírus ‘Epstein-Baar’.
– Exposição à agrotóxicos e solventes.
– Quais são os principais sinais e sintomas desse tipo de tumor?
R.: Os sintomas relacionados ao Linfoma de Hodgkin podem variar dependendo de sua localização. Em geral, se caracteriza por percepção de aumento progressivo de nódulos (ínguas) indolores em regiões cervical, axilar e/ou virilha; febre vespertina diária; perda de peso; sudorese noturna; se localizada em região torácica, pode apresentar falta de ar, tosse ou dor torácica. Coceira generalizada e dor em linfonodos imediatamente após a ingestão de bebida alcoólica também podem ocorrer.
– Como detectar o Linfoma de Hodgkin?
R.: O diagnóstico do Linfoma de Hodgkin é feito com a realização da biópsia por retirada de algum gânglio para análise anatomopatológica e estudo imunohistoquímico. Exames de imagem, como Tomografias ou PET CT, são importantes para o estadiamento, ou seja, sabermos quais os locais do corpo estão comprometidos pela doença. Além disso, exames de sangue, como hemograma, função hepática e renal, são necessários para avaliação inicial e seguimento.
Patologicamente, o Linfoma de Hodgkin é dividido em
• Linfoma de Hodgkin clássico – que compreende 95% dos casos, que por sua vez é subdividida em: Esclerose Nodular (60 a 80%), Celularidade Mista (20 a 30%), Rico em linfócitos e Depleção linfocitária.
• Linfoma de Hodgkin com predomínio linfocítico nodal – que responde por 5% dos casos e, além de ser patologicamente diferente, o curso clínico é mais indolente (sem dor) e o tratamento diferente dos demais subtipos.
– Como ocorre a prevenção do Linfoma de Hodgkin?
R.: Ainda não há indicação de exames de rastreamento para linfomas, porém, reduzir a exposição à fatores de risco podem diminuir as chances de desenvolvimento da doença.
Atualmente, a difusão da informação sobre sinais e sintomas é a principal medida para o diagnóstico em estágios mais precoces da doença, o que possibilita melhores resultados no tratamento.
– Quais são os tipos de tratamento para este tipo de linfoma? E quais são os índices de cura?
R.: Nos últimos 40 anos, um importante progresso foi obtido no tratamento do linfoma de Hodgkin. Aproximadamente 70-80% dos pacientes são curados, atualmente, com os esquemas quimioterápicos disponíveis. E, mesmo nos pacientes com doença em estágio avançado, a cura pode ser obtida em mais de 50% dos casos.
O tratamento adequado para a doença vai depender do subtipo do Linfoma de Hodgkin e do seu estadiamento, podendo compreender quimioterapia e/ou radioterapia.
– O padrão ouro para tratamento do Linfoma de Hodgkin clássico, em âmbito SUS, é a quimioterapia ABVD (adriamicina, bleomicina, vimblastina e dacarbazina). A duração do tratamento e a associação de radioterapia vai depender do estadiamento da doença.
– Já para os pacientes com Linfoma de Hodgkin recaídos ou refratários ao tratamento inicial, o indicado é o tratamento com quimioterapia de resgate e transplante de medula óssea (TMO) autólogo.
– Atualmente, temos ainda a imunoterapia para tratamento de Linfoma de Hodgkin refratário/recidivado.
– No Hospital de Amor existe algum protocolo específico de tratamento ou alguma pesquisa na área?
R.: No Hospital de Amor, em Barretos (SP), além de tratamento via SUS com ABVD e radioterapia em primeira linha, quimioterapia de resgate e transplante autólogo de medula óssea para casos refratários/recidivados, há também uma Unidade de Pesquisa Clínica com protocolos de pesquisa que oferecem aos pacientes do HA e de outras instituições a possibilidade de acesso às novas linhas de tratamento. Atualmente, existem dois protocolos de pesquisa em andamento, com diferentes medicações para pacientes com doença refratária/recidivada.
Consulte seu médico regulamente e esteja em dia com sua saúde!
Publicado em 18 de jan de 2024 | Destaques, Institucional, Prevenção, Diagnóstico e Tratamento